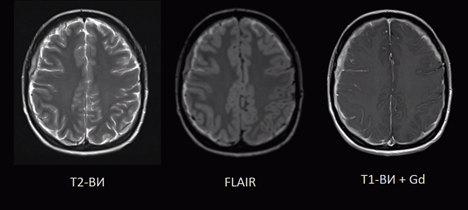
Т2ви что это мрт
Т2ви что это мрт
а) Терминология:
1. Аббревиатура:
• Рак предстательной железы (РПЖ)
2. Синоним:
• Аденокарцинома предстательной железы
1. Общая характеристика:
• Важнейшие диагностические критерии:
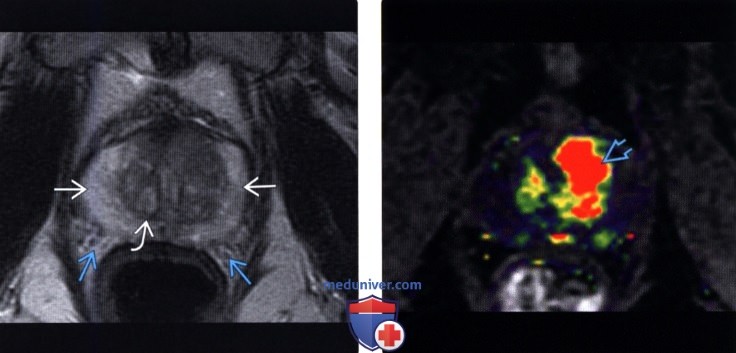
о МРТ: Периферическая зона (ПЗ): при Т2-темный очаг с ограниченной диффузией; центральная зона: признак «растертого угля» на Т2-ВИ
• Локализация:
о ПфЗ: 70-80%; переходная зона (ПЗ): 20-25%; центральная зона (ЦЗ): 1-5%
• Прицельная биопсия под МРТ контролем и сочетанным МРТ-УЗИ контролем в перспективе улучшает выявление рака предстательной железы высокого риска, однако снижает вероятность обнаружения рака низкого риска по сравнению со стандартной биопсией
2. УЗИ при раке предстателььной железы:
• Серошкальное ультразвуковое исследование:
о Трансректальное ультразвуковое исследование (ТРУЗИ) — метод выбора при выполнении прицельной биопсии для верификации РПЖ, но дает плохие результаты при выявлении и стадировании рака; также используется для УЗ контроля при местной терапии:
— Биопсия под ТРУЗ контролем рассматривается как «слепая» или «неприцельная», поскольку она обычно не нацелена на конкретный очаг
о Классический РПЖ представляет собой гипоэхогенный очаг в ПфЗ; опухоли центральной зоны трудно обнаружить вследствие неоднородности при доброкачественной гиперплазии предстательной железы (ДГПЖ):
— В настоящее время, в связи с более ранним выявлением рака с помощью ПСА, исследования показали, что гипоэхогенные очаги не являются патогномоничными для рака, как считалось ранее
— РПЖ может быть гипоэхогенным (60-70%), изоэхогенным/невидимым (30-40%), редко гиперэхогенным с/без асимметричного выпячивания капсулы или неровности контуров
— Вероятность, что гипоэхогенный очаг является РПЖ, составляет 17-57%
• Цветовая допплерография:
о РПЖ может быть гиперваскулярным; однако отсутствие васкуляризации не исключает Cr, а другие доброкачественные заболевания (например, простатит) также могут быть гиперваскулярными
• Энергетическая допплерография:
о Не имеет преимуществ перед цветовой допплерографией
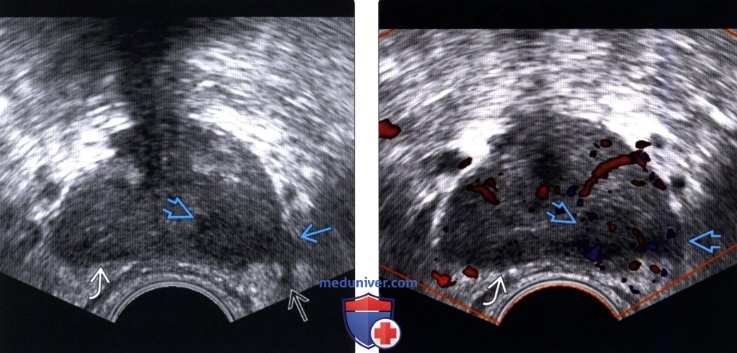
(Правый) При цветовой допплерографии соответствующей области в образовании левой ПфЗ визуализируется локальная гиперваскуляризация. Очаг в правой ПфЗ имеет умеренную васкуляризацию При простатэктомии подтвержден мультифокальный РПЖ (аденокарцинома 5+5 по Глисону) с левосторонним экстрапростатическим распространением и лимфогематогенной и периневральной инвазией. 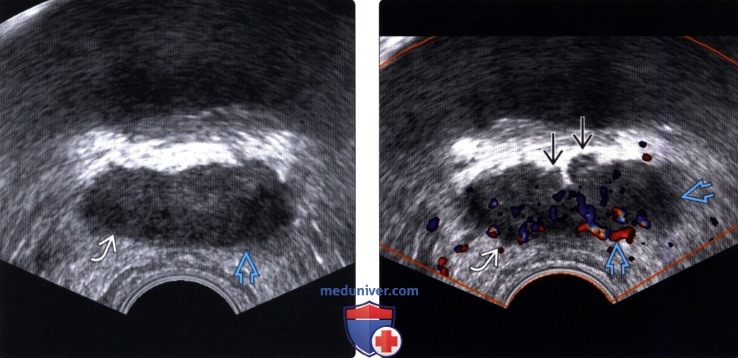
(Правый) На поперечном ТРУЗ срезе на немного более высоком уровне (основания и семенных пузырьков) визуализируется гиперваскуляризация в соответствующих гипоэхогенных очагах правой и левой ПфЗ и СП. Двусторонняя инвазия в СП была подтверждена при простатэктомии. СП инвазия (стадия Т3В) корреллирует с повышенным риском рецидива после лечения. 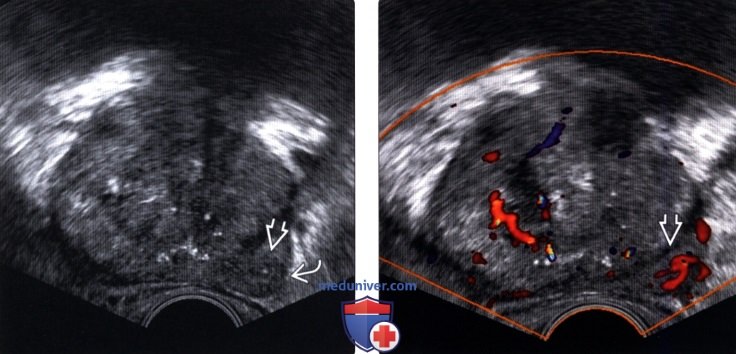
(Правый) При цветовой допплерографии на том же уровне визуализируется гиперваскуляризация в этой области. При гистологическом исследовании после прицельной биопсии был диагностирован локализованный простатит.
3. КТ при раке предстателььной железы:
• Неточный метод выявления рака предстательной железы
• Glazer и соавт. выявили, что опухолевидное контрастирование ПфЗ позволяет заподозрить низкодифференцированный рак (≥Глисон 4 + 3)
• Оценить местное/отдаленное распространение только у пациентов с опухолями среднего и высокого риска:
о Клиническая стадия >Т2b или 3 (по разным классификациям), Глисон >8, ПСА> 10 или 20, или вероятность поражения лимфатических узлов > 20% (на основе номограмм)
4. МРТ при раке предстателььной железы:
• МРТ-наиболее чувствительный метод диагностики рака предстательной железы и установки стадии по Системе Отчетности и Данных Визуализации Предстательной Железы (PI-RADS) от 1 до 5
• Рак предстательной железы лучше всего визуализируется на Т2-ВИ и ДВИ:
о Атипичный низкоинтенсивный сигнал на Т2ВИ при высокоинтенсивном сигнале от ПфЗ в норме, с соответствующим снижением диффузии:
— Дифференцирование темных очагов при Т2 в ПфЗ: кровоизлияние, при биопсии, изменения при гормональной терапии, простатит, атрофия, фиброз
о Признак «растертого угля» в ПЗ: локализованный, однородный очаге низкоинтенсивным сигналом и нечеткими контурами вТ2-режиме
• Т1-ВИ: до введения контраста: исключить кровоизлияние после биопсии; в контрастную фазу: участок гиперваскуляризации, соответствующий очагу, выявленному на Т2/ДВИ
• МРТ используется для стадирования:
о Т-стадии: в пределах органа ( ТЗ); признаки экстрапростатического распространения: выступающий контур предстательной железы, неровные или нечеткие границы, стирание прямокишечно-предстательного угла, асимметрия или инвазия в сосудисто-нервный пучок, семенной пузырек или стенку мочевого пузыря
о Вовлечение тазовых и забрюшинных лимфатических узлов
о Остеобластические метастазы: низкоинтенсивный сигнал как на Т1-ВИ, так и на Т2-ВИ
• Постбиопсийные изменения (например, кровоизлияние, воспаление) могут затруднить интерпретацию МР томограмм предстательной железы при постановке стадии; интервал между биопсией и проведением МРТ с целью установления стадии должен составлять не менее 6 недель
5. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Сканирование костей с Тс-99m МДФ является стандартным методом диагностики костных метастазов: чувствительность 62-89%, специфичность 57%; отражает реакцию остеобластов в компактном веществе кости, не выявляет раннего поражения костного мозга
о Следует выполнять только пациентам с опухолью высокого риска или симптомами поражения костей: клиническая стадия ≥Т2с или 3 (разные классификации), Глисон ≥8, ПСА>10 или 20 или симптомы поражения костей
о ОФЭКТ (однофотонная эмиссионная КТ) с Тс-99m МДФ обладает большей чувствительностью (92%) и специфичностью (82%)
• ПЭТ-КТ:
о Основная роль ПЭТ-КТ заключается в начальном установлении стадии и оценке биохимических рецидивов заболевания; не используется в диагностике или постановке Т-стадии
о ПЭТ-КТ с 18F-ФДГ: ограниченное применение вследствие относительно низкого метаболизма глюкозы при большинстве типов РПЖ
о ПЭТ-КТ с 18F-фторидом натрия (NaF): для выявления костных метастазов; более высокая диагностическая точность, однако, возможно, более дорогой метод, чем сцинтиграфия + ОФЭКТ
о ПЭТ-КТ с 11С-холином: ограниченная доступность, требует наличия циклотрона в клинике; возможность выявления опухоли в неувеличенных лимфоузлах и раннего вовлечения костного мозга; применяется при подозрении на рецидив заболевания
6. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о МРТ-наиболее чувствительный метод диагностики рака предстательной железы и установления стадии
о ТРУЗ-метод выбора при биопсии предстательной железы
(Правый) Локализованный гомогенный очаг с нечеткими контурами и низкоинтенсивным сигналом на Т2-ВИ соответствует локальной гиперваскуляризации на цветовой карте. 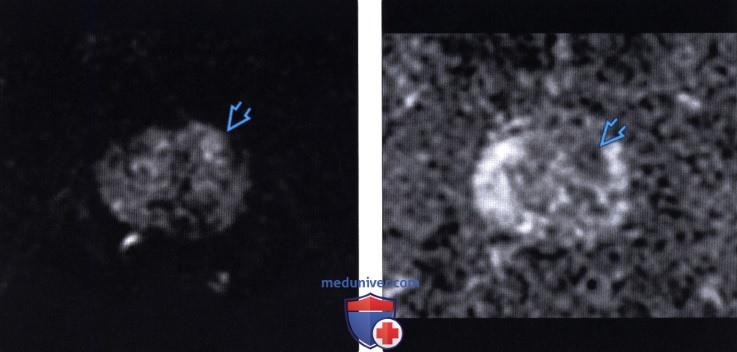
(Правый) На соответствующей ИКД карте визуализируется низкоинтенсивный сигнал. При прицельной биопсии этого очага под сочетанным МР-УЗИ контролем верифицирована аденокарцинома 4+4 по Глисону. 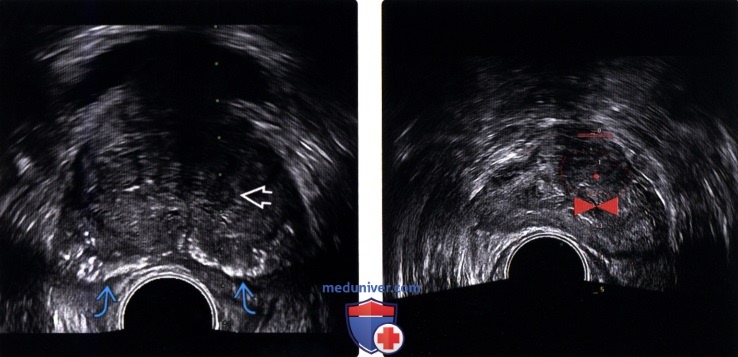
(Правый) На поперечном ТРУЗ срезе у другого пациента в левой ПЗ визуализируется более крупное гипоэхогенное образование (выделено красным). При гистологическом исследовании после прицельной биопсии под сочетанным МР-УЗИ контролем верифицирована аденокарцинома 4+5 по Глисону
в) Дифференциальная диагностика рака предстательной железы:
1. Доброкачественная гиперплазия предстательной железы:
• Гиперплазия ПЗ и периуретральных желез; гетерогенное, узловое увеличение железы ± кистозная дегенерация, кальцинаты
2. Простатит:
• Острый и хронический простатит может имитировать рак предстательной железы
• ПфЗ: может вызывать ↓ сигнал на Т2ВИ и карте измеряемого коэффициента диффузии (ИКД); также может быть гиперваскулярной
3. Атрофия:
• В норме при старении или хроническом воспалении
• Обычно клиновидные очаги ↓ Т2 сигнала и умеренно ↓ ИКД на картах указывают на потерю железистой ткани (однако обычно сигнал не такой низкий, как при раке)
4. Фиброз:
• Может развиваться в исходе воспалительного процесса, при визуализации имеет клиновидную или лентовидную форму с низкоинтенсивным сигналом на Т2-ВИ
5. Простатическая интраэпителиальная неоплазия (ПИН):
• Дисплазия эпителиального слоя предстательной железы
• Тактика ведения низкодифференцированной ПИН является спорной; диагноз РПЖ при повторной биопсии аналогичен таковому у мужчин, у которых при исходной биопсии изменения не выявлены
6. Атипия (или атипическая мелкоацинарная пролиферация [АМАП]):
• Описательный термин: когда результаты тонкоигольной биопсии, очень подозрительны на РПЖ, но не удовлетворяют критериям РПЖ
• При других отрицательных показателях требуется повторная биопсия в динамике, так как примерно у 40% мужчин с атипией при повторной биопсии будет диагностирован РПЖ
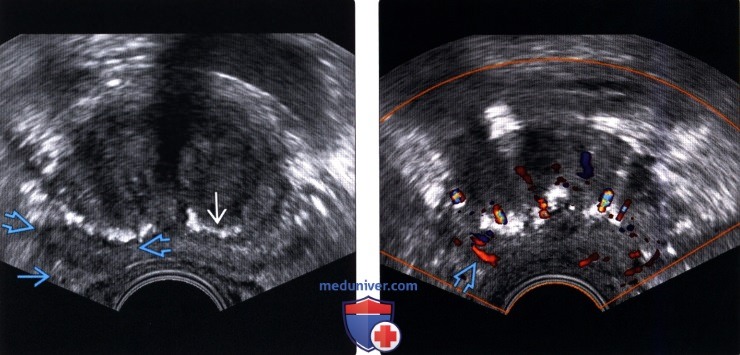
(Правый) На соответствующем УЗ срезе с цветовой допплерографией в гипоэхоген-ном очаге правой ПфЗ визуализируется локальная гиперваскуляризация При прицельной биопсии этого участка верифицирована аденокарцинома 3+3 по Глисону 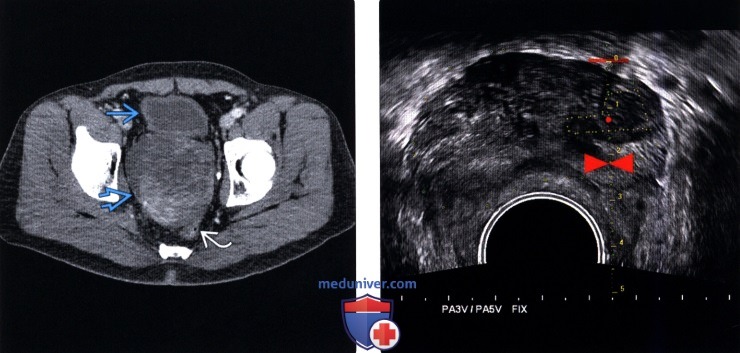
(Правый) На поперечном трансректальном УЗ срезе в левой ПЗ визуализируется локализованное гипоэхогенное образование (частично выделено желтой пунктирной линией). Разметка соответствует ходу иглы при биопсии. При гистологическом исследовании после биопсии под МР-УЗИ контролем верифицирована аденокарцинома 4+4 по Глисону 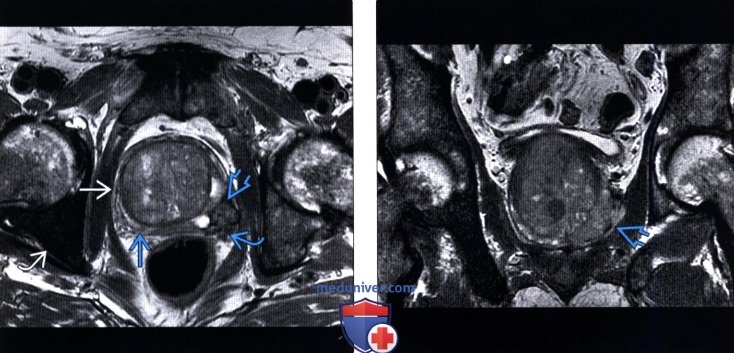
(Правый) На фронтальном Т2-МР срезе у этого же пациента визуализируется образование в левой ПфЗ с экстра простатическим распространением в левую мышцу, поднимающую задний проход; рак предстательной железы 3-й стадии.
1. Общая характеристика:
• Этиология:
о Неизвестна: вклад вносят возраст, гормоны, окружающая среда и генетические факторы
• Наиболее распространенная некожная злокачественная опухоль в западном мире, вторая по распространенности причина смерти от рака среди мужчин
3. Микроскопия:
• 95% опухолей-ацинарная аденокарцинома
г) Клинические особенности:
3. Эпидемиология:
о Гетерогенное заболевание, и большинство мужчин с раком предстательной железы (РПЖ) в конечном итоге умирают от других причин
4. Течение и прогноз:
• Пятилетняя относительная выживаемость:
о Локализованный в предстательной железе (стадии I и II по AJCC): почти 100%
о Региональное поражение (III и IV стадии по AJCC без отдаленных метастазов): почти 100%
о Отдаленные метастазы (другие типы рака IV стадии по AJCC = поздние стадии): 28%
• Несмотря на большие объем опухоли и значения ПСА при диагностике, рак ПЗ реже сопровождается инвазией в семенные пузырьки, экстрапростатическим и лимфо- и гематогенным распространением
5. Лечение рака предстательной железы:
• Сложная тактика ведения вследствие трудности точного стадирования и прогноза скорости прогрессирования заболевания
• Разновидности лечения: динамическое наблюдение, таргетированная местная терапия, радикальная простатэктомия, различные формы лучевой терапии, гормональная терапия, химиотерапия, комбинированное лечение
д) Диагностическая памятка. Советы по интерпретации изображений:
• Классическое описание гипоэхогенного очага предстательной железы при РПЖ имеет меньшую ценность в эпоху ПСА, когда рак диагностируют на ранних стадиях; более 30-40% РПЖ не визуализируются при ТРУЗИ
е) Список использованной литературы:
1. Trabulsi EJ et al: Enhanced transrectal ultrasound modalities in the diagnosis of prostate cancer. Urology. 76(51:1025-33, 2010
2. Trabulsi E, Halpern E, Gomella L. Ultrasonography and Biopsy of the Prostate. In Campbell-Walsh Urology (10th ed., pp. 2735-2747). Philadelphia:Saunders.
3. Harvey Q et al: Applications of transrectal ultrasound in prostate cancer. Br J Radiol. 85 Spec No 153-17, 2012
4. Onur R et al: Contemporary impact of transrectal ultrasound lesions for prostate cancer detection. J Urol. 172(2):512-4,2004
5. Wollin DA et al: Guideline of Guidelines: Prostate Cancer Imaging. BJU Int. ePub, 2015
6. Bouchelouche К et al: Advances in imaging modalities in prostate cancer. Curr Opin Oncol. ePub, 2015
Редактор: Искандер Милевски. Дата публикации: 19.11.2019
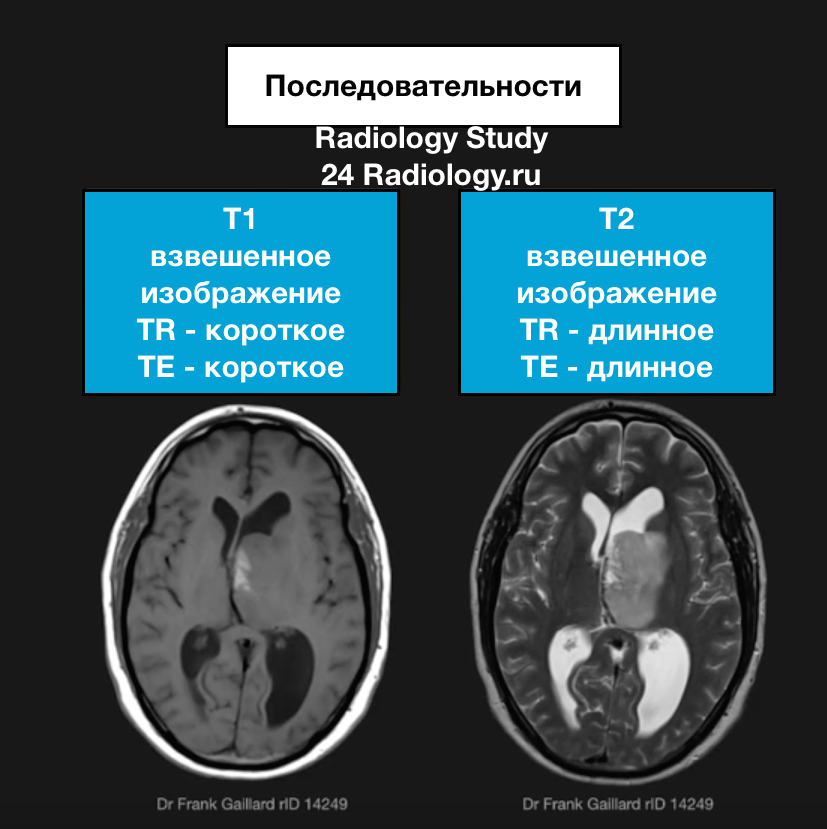
МРТ — Т1 и Т2 Последовательность
Когда пациент находится в магнитном поле, магнитные моменты атомов водорода, находящихся в воде тканей его тела выстраиваются вдоль магнитного поля. В результате действия радиочастотного импульса магнитные моменты атомов водорода меняют свое направление (отклоняются от первоначального направления “по полю” на некоторый угол а), при выключении радиочастотного импульса происходит восстановление первоначального направления “по полю”. Этот процесс восстановления называется — релаксацией. Это самое время релаксации или другими словами — быстрота восстановления направления магнитных моментов атомов водорода к первоначальному направления “по полю” изменяется от одного типа ткани к другому. Это различие времен релаксации используется в МРТ, чтобы отличить нормальные и патологические ткани. Каждая ткань характеризуется двумя временами релаксации:
Время эхо (TE или Echo Time)– интервал между радиочастотным импульсом и пиком сигнала (эхо), индуцированного в катушке. Измеряется в миллисекундах. Степень T2 релаксации определяется через TE. Так же TE значительно влияет на контраст изображения во всех типах последовательностей.
Время повторения (TR или repetition time) — интервал между двумя радиочастотными импульсами. В SE – между двумя 90° импульсами, в GE – между двумя α импульсами и в IR – между двумя 180° импульсами.Определяет насколько продольная намагниченность успевает восстанавливиться до применения следующего импульса. Влияет на степень релаксации Т1. Измеряется в миллисекундах.
Базовые характеристики Т1:
Базовые характеристики Т2 :
Патология.
При патологических процессах, как правило, увеличивается содержание воды в тканях, что приводит к снижению интенсивности сигнала на Т1-взвешенных изображениях и увеличения интенсивности сигнала на Т2-взвешенных изображениях.
Источник
Импульсные последовательности при исследовании головного мозга.
Протокол МР-исследования головного мозга:
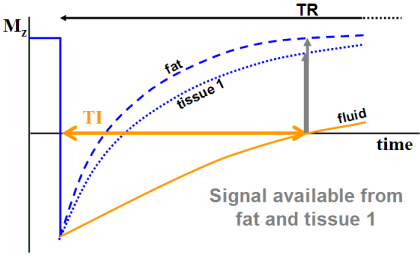
Flair
Flair
Подавление сигнала только от жидкости, а не от жира. На изображении представлена коллоидная киста, в которой сигнал от жидкости не подавлен так, как содержимое данной кисты белковое.
При сокращении времени сканировании, и соответственно уменьшении времени TR уменьшается контрастность и ликвор будет не такой гипоинтенсивный.
Flair: потоковые артефакты
При работе с FLAIR изображениями не забывайте про потоковые артефакты. На данных изображениях видно, что в просвете 4 желудочка, цистернах мостомозжечкового угла и препонтийной цистерне ликвор отличается от гомогенного гипоинтенсивного ликвора, которого мы привыкли видеть. Не пугайтесь это является потовыми артефактами.
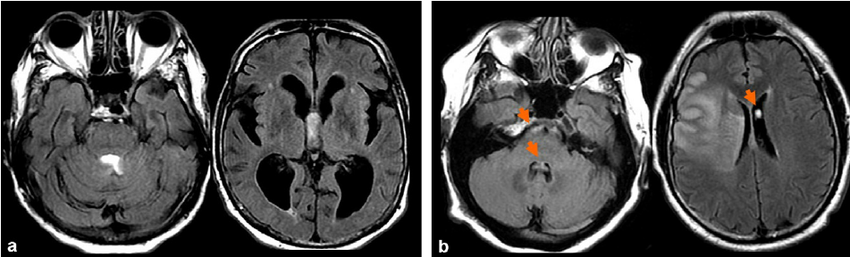
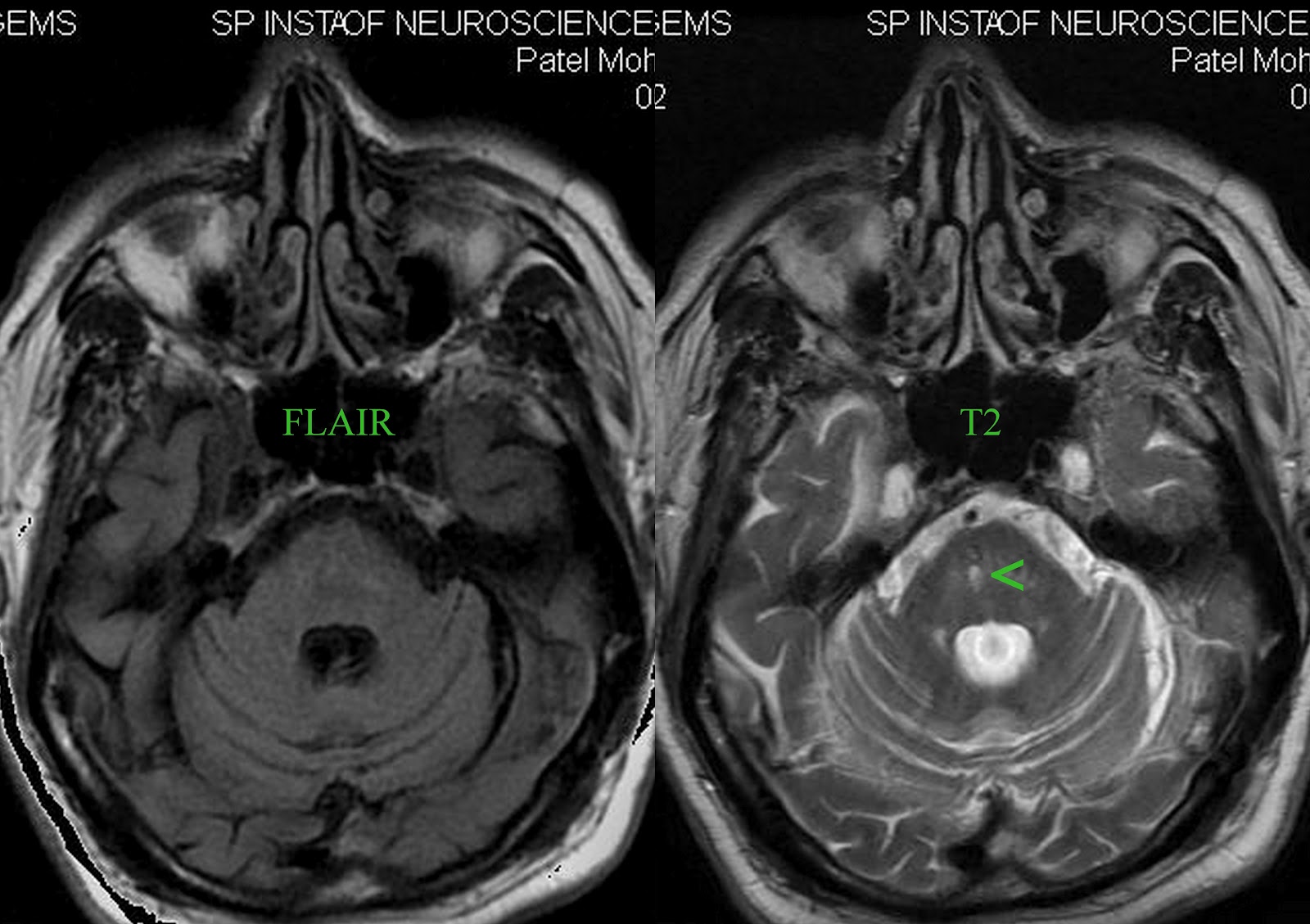
FLAIR является незаменимой последовательностью для выявления очагов в веществе головного мозга. Говоря о структурах задней черепной ямки ситуация кардинально меняется. На Т2 очаг визуализируется, а на FLAIR данные изменения не выявляются. Данная особенность FLAIR последовательности связанная с эффектом объемного усреднения и других физических эффектов инфратентариальные очаги не выявляются. При инфратенториальных очагах упор делается на данные на Т2 изображении.
NB! Подкорковые структуры или мелкие кистозные структуры – контроль на Т2-ВИ.
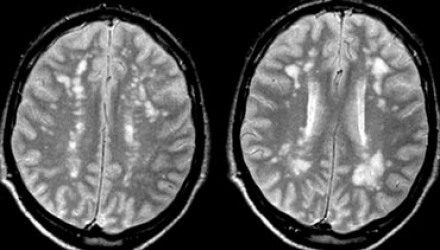
На изображениях слева представлена группа очагов в лобной доле, которые плохо дифференцируются на Т2, но хорошо на FLAIR, но мелкие кистозные структуры ниже не визуализируются на FLAIR за счет усреднения.
На Т2 изображениях визуализируются постишемические включения – лакуны, но, к сожалению, на FLAIR не визуализируются.
FLAIR является оптимальной последовательностью для оценки субарахноидального пространства и мозговых оболочек. На примере выше представлена пациентка с раком молочной железы с лепто- и пахименингиальным канцероматозом.
При исследования пациента с менингитом следует повторять FLAIR после контрастного исследования.
Double Inversion Recovery (DIR) – импульсная последовательность с подавлением сигнала от воды и белого вещества.
При данной импульсной последовательности изображения низкого разрешения, но на них есть возможность выявить субкортикальные и кортикальные очаги.
Плюсы:
Минусы:
Т1 взвешенные изображения.
При исследовании головного мозга нам всегда требуется получить изображения с Т1 контрастностью.
Обычно Т1 изображения получают в сагиттальной или корональной плоскости.
Т1 контрастность
Гиперинтенсивный сигнал на Т1
Данные изображения очень чувствительны к артефактам восприимчивости, то есть к локальным изменениям однородности магнитного поля. Данные изменения могут давать:
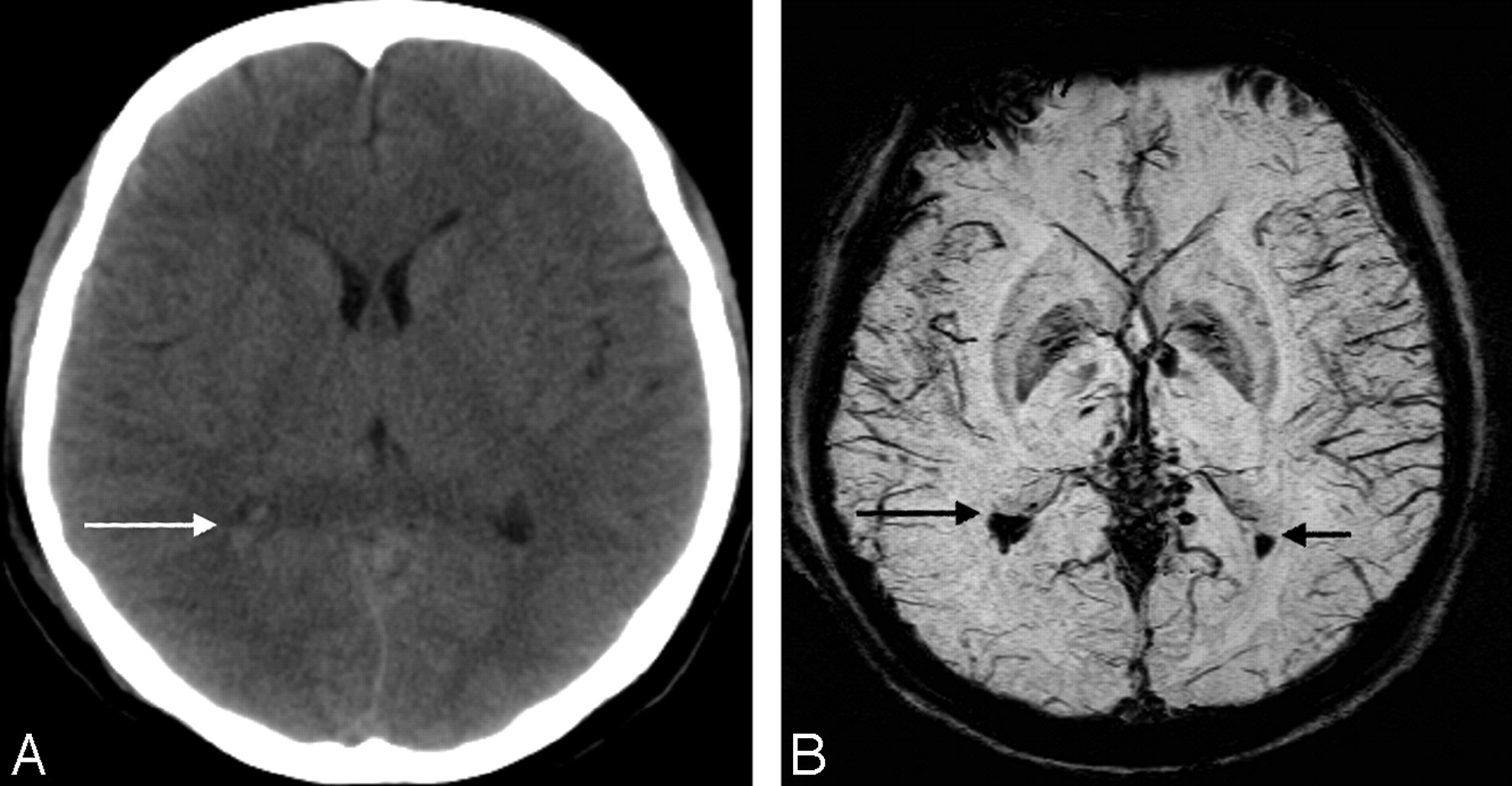
3 – SWI (SWAN) + венозные структуры.
SWI относится к градиентым последовательностям с полной компенсацией тока и с высоким пространственным разрешением. Изображение SWI – это усредненное изображение по фазе и магнитуде.
Магнитное поле могут изменять такие вещества, как парамагнетики и диамагнетики, что на SWI изображениях будет визуализироваться, как выпадения сигнала/гипоинтенсивными.
Парамагнетики – марганец, железо, гадолиний, метгемоглобин, дезоксигемоглобин.
Диамагнетики – оксигемоглобин, медь, азот, кальций.
Диамагнетики и парамагнетики будут давать выпадения сигнала SWI.
Данную последовательность используют при:
Расшифровка МРТ головного мозга
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
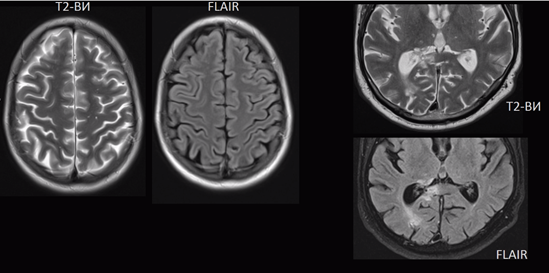
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
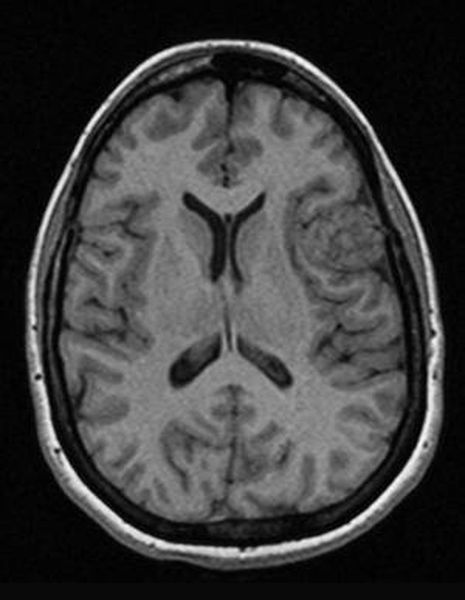
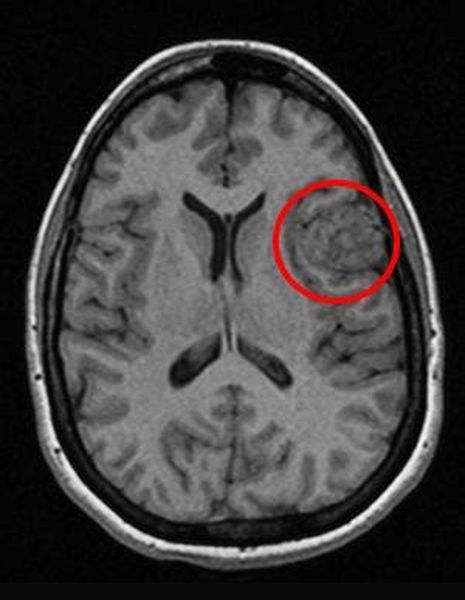
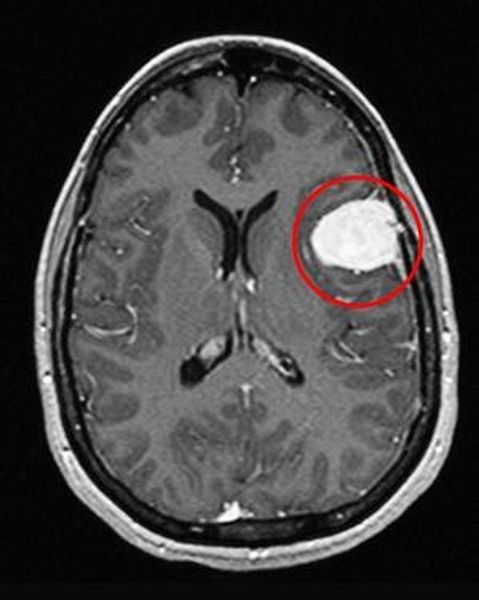
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.