Синдром панайотопулоса что это
Синдром Панайотопулоса
Синдром Панайотопулоса — идеопатическая детская эпилепсия с характерными вегетативными эпиприступами, зачастую сопровождающимися расстройством сознания и девиацией взора. Отличается малой частотой пароксизмов и благоприятным исходом, не смотря на тяжесть протекания отдельных эпиприступов. Диагностика основана на данных ЭЭГ и клинической картине. Примерно у четверти пациентов наблюдается единичный пароксизм, который не может классифицироваться как эпилепсия. Лечение сводится к купированию длительных вегетативных эпиприступов и профилактической противоэпилептической терапии.
Общие сведения
Впервые доброкачественная идиопатическая затылочная эпилепсия была описана в 1950 г. Ее подробное изучение проводил в 1973-1999 гг. C.P. Panayiotopoulos. В результате клинических наблюдений он выделил синдром, который описал как возраст-зависимую идиопатическую форму фокальной эпилепсии, клинически проявляющуюся преимущественно вегетативными пароксизмами и вегетативным эпилептическим статусом. В дальнейшем данный симптомокомплекс получил название синдром Панайотопулоса. На затылочную локализацию очага эпилептогенной активности указывает происходящее во время пароксизма отведение взора в сторону. Однако этот симптом наблюдается не у всех больных, а ЭЭГ не всегда регистрирует эпиактивность в затылочной области.
Разнообразие симптоматики и ее вегетативный характер значительно затрудняют дифференциальный диагноз синдрома, что не позволяет точно судить о его распространенности. По оценкам C.P. Panayiotopoulos, она составляет 2-3 случая на 1000 детей в возрасте 1-15 лет и занимает около 6% всех афибрильных пароксизмов данной возрастной категории. Синдром Панайотопулоса встречается в 13% случаев эпилепсии у детей в возрасте 3-6 лет. Имеет равное гендерное распространение. Примерно в 75% случаев синдром Панайотопулоса манифестирует в возрастной период 3-6 лет.
Причины синдрома Панайотопулоса
В своих работах C.P. Panayiotopoulos показал наличие у детей предрасположенности к эпилепсии в виде доброкачественного эпилептиформного ЭЭГ-паттерна, который клинически реализуется лишь у 1% детей. Выявлено аутосомно-доминантное с неполной пенетрантностью наследование этой предрасположенности. К подобным случаям относится и синдром Панайотопулоса. У родственников заболевших детей могут выявляться лица с перенесенной в детстве доброкачественной фокальной эпилепсией, но отягощение семейного анамнеза по эпилепсии отмечается не более чем у 30% пациентов.
Ранний возраст манифестации, который отличает синдром Панайотопулоса, совпадает с периодом незрелости коры мозга, ее диффузной повышенной возбудимостью и чрезмерной эпичувствительностью вегетативных структур, что создает благоприятные предпосылки для реализации наследственной предрасположенности. Временный возраст-зависимый характер синдрома подтверждает эту гипотезу. Однако до сих пор остаются неясными патогенетические механизмы и триггеры, провоцирующие развитие этой формы эпилепсии.
Симптомы синдрома Панайотопулоса
Характерны вегетативные эпиприступы. Они манифестируют с чувства плохого общего самочувствия и тошноты. Затем возникает рвота, которая может быть одно- или многократной. В последнем случае рвота может длиться несколько часов и создает опасность обезвоживания. 25% приступов протекают без рвоты. В 60-80% случаев наблюдается отведение взора в сторону (девиация глаз), иногда вместе с поворотом головы. Девиация может быть постоянной или интермиттирующей, кроткосрочной или длящейся несколько часов. Приступ сопровождается возбуждением и чувством страха. Типичен гипергидроз, часто бывает головная боль. Кожные покровы в большинстве случаев бледные, но бывает покраснение и цианоз (чаще по мере разворачивания пароксизма). Чаще отмечается выраженный мидриаз, миоз более редок и в основном сопровождает потерю сознания. Возможно отсутствие реакции зрачков на свет.
Среди прочих вегетативных проявлений часто наблюдается тахикардия, расстройство дыхания вплоть до апноэ, недержание мочи, энкопрез, различные расстройства кишечной перистальтики, нарушения терморегуляции (подъем температуры тела во время или после приступа). Реже наблюдаются гиперсаливация и диарея. У 10% детей, имеющих синдром Панайотопулоса, эпиприступы носят чисто вегетативный характер. У 90% детей вегетативный пароксизм протекает в сочетании с вариабельными формами нарушения сознания. Отмечается различной степени дезориентировка в пространстве и во времени: от сохранения способности выполнять инструкции до полного отсутствия реакции ребенка на действия окружающих. Примерно в 1/5 случаев происходит полная утрата сознания (приступный обморок). Тяжесть расстройств сознания увеличивается по мере нарастания вегетативных симптомов приступа.
В 20% случаев пароксизм переходит во вторично-генерализованный эпиприступ, в 25% заканчивается возникновением судорог в одной половине тела по типу джексоновской эпилепсии. В ряде случаев пароксизмы напоминают эпизоды роландической эпилепсии. Примерно 6% приступов сопровождаются зрительной симптоматикой: галлюцинациями, ухудшением зрения, транзиторной слепотой. По окончании приступа ребенок, как правило, хочет спать. После нескольких часов сна он чувствует себя полностью здоровым.
Половина сопровождающих синдром Панайотопулоса приступов представляют собой вегетативный эпистатус — вегетативный эпиприступ продолжительностью от 0,5 ч до 7 ч. У одного и того же пациента могут наблюдаться короткие приступы и вегетативный эпистатус, ночные и дневные пароксизмы. Характерной чертой является малая частота приступов. У 27% пациентов приступ имеет единичный характер, у 47% за весь период болезни наблюдается не более 5 приступов, свыше 10 приступов отмечается лишь у 10% больных. В редких случаях общее число пароксизмов доходит до 50. В межприступный период неврологический статус без особенностей. Физическое и психическое развитие ребенка соответствует возрасту.
Существуют также атипичные формы течения синдрома, к которым относят пароксизмы внезапного сна или эпизоды падения без судорог, пароксизмы нарушенного поведения, сочетающегося с вегетативными расстройствами без рвоты и головной болью. Атипичные формы возникают преимущественно при наличии предрасположенности не только к эпилепсии, но и к другим пароксизмальным состояниям (мигрени, циклической рвоте и т. п.).
Диагностика синдрома Панайотопулоса
Отсутствие судорог, обильная вегетативная симптоматика и недостаточная информированность педиатров широкого профиля о существовании данной формы эпилепсии значительно затрудняют первичную диагностику. Зачастую синдром Панайотопулоса принимают за инфекционное заболевание (ОРВИ, менингит, кишечную инфекцию), острое отравление, ликворно-гипертензионный криз, приступ мигрени и пр. Только обследование у невролога с проведением ЭЭГ ребенку позволяет установить эпилептический характер заболевания. Единичный вегетативный приступ даже при наличии ЭЭГ-изменений не может быть поводом для установления эпилептического диагноза, а относится к «не требующим диагноз эпилепсии» синдромам.
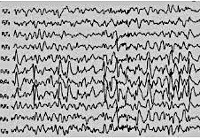
В 90% случаев синдром Панайотопулоса сопровождается специфическими мультифокальными спайками острая-медленная волна, которые регистрирует интериктальная (межприступная) ЭЭГ. Они могут локализоваться в затылочных, лобных и височных областях. Усиление эпилептиформной активности наблюдается на ЭЭГ сна. Типично отсутствие корреляции между характером эпиактивности по данным ЭЭГ, тяжестью симптомов заболевания и его прогнозом. Эпилептиформная активность может оставаться на ЭЭГ даже при клинической ремиссии, однако она полностью исчезает при приближении ребенка к пубертатному возрасту.
Назначение МРТ головного мозга и люмбальной пункции целесообразно только при необходимости дифференцировать синдром Панайотопулоса с органическим поражением (кистой, гематомой, опухолью головного мозга) и нейроинфекцией (энцефалитом, абсцессом). В большинстве случаев синдром Панайотопулоса не сопровождается изменениями на МРТ, локальные структурные нарушения в затылочной доле визуализируются только у 10% пациентов, часть которых имеет коморбидную церебральную патологию. Исследование церебральной жидкости нарушений не выявляет.
Лечение и прогноз синдрома Панайотопулоса
В связи с большой редкостью приступов и малой продолжительностью заболевания, профилактическая противоэпилептическая терапия синдрома остается предметом дискуссии среди специалистов в области неврологии и эпилептологов. Большинство сторонников профилактического лечения обосновывают его необходимость трудностями оказания адекватной помощи пациентам во время приступа. Фармпрепаратами выбора являются карбамазепин, окскарбазепин. При резистентных атипичных вариантах возможно применение клобазама, леветирацетама, вальпроатов. Продолжительность лечения обычно составляет не более 2 лет.
Неотложная терапия пароксизмов необходима при их длительности свыше 20-30 минут. Короткие приступы проходят самопроизвольно. Вегетативный эпистатус купируется ректальным или внутривенным введением бензодиазепинов (фенозепама, клоназепама, диазепама). К сожалению, ректальные формы не применяются в отечественной фармакотерапии, что существенно осложняет быстрое купирование пароксизмов в домашних условиях.
Не смотря на тяжесть течения и большую длительность пароксизмов, синдром Панайотопулоса имеет благоприятный прогноз. Отмечается полная интеллектуальная и неврологическая сохранность пациентов. Длительность клинических проявлений в среднем не превышает 2 лет, в отдельных случаях может составлять 7 лет. Однако у пациентов, перенесших синдром Панайотопулоса, повышается риск развития других форм эпилепсии в более старшем возрасте.
Болезнь Гентингтона и другие причины хореи
Хорея это не диагноз, а только симптом заболевания. Кроме различных наследственных заболеваний, она также может встречаться при инфекционном и аутоиммунном поражении нервной системы, метаболических нарушениях, как побочный эффект от приема лекарств и др.
Причиной болезни Гентигтона является мутация в гене HTT, заболевание является наследственным и передается из поколения в поколение. Течение заболевания медленное, но неуклонно-прогрессирующее. На настоящий момент терапия, которая могла бы замедлить заболевание или полностью его излечить, только разрабатывается. Но существует терапия, направленная на подавление избыточных движений и коррекцию психо-эмоциональных нарушений.
Чем может помочь консультация врача?
Врач сможет подтвердить или исключить наличие у Вас хореи, при необходимости составит необходимый план обследования.
При подозрении на болезнь Гентигтона или иное наследственное заболевание Вас направят на необходимую ДНК-диагностику.
При установленном диагнозе врач подберет для Вас индивидуальную схему терапии, направленную на все проявления заболевания, ответит на интересующие вопросы, проведет медико-генетическое консультирование.
Проводится ли у вас ДНК-диагностика болезни Гентигтона?
Да, на базе нашего отделения работает ДНК-лаборатория, в которой проводится соответствующий генетический анализ. Для его проведения Вам будет необходимо сдать анализ крови. Подробнее о проведении ДНК-диагностики в нашем Центре можно прочитать здесь.
Синдром беспокойных ног: что это такое и как с ним бороться

На сегодняшний момент ученые немало продвинулись в изучении синдрома, но точные причины заболевания до сих пор не установлены и всегда рассматриваются индивидуально. Как же распознать RLS и какие шаги стоит предпринять, если этот диагноз стал вашим медицинским случаем? Вместе с Владимиром Анатольевичем Парфеновым, заведующим кафедрой нервных болезней и нейрохирургии Первого московского государственного медицинского университета имени И.М. Сеченова разобрались во всех деталях вопроса.
Что такое синдром беспокойных ног?
Синдром беспокойных ног – заболевание, которое на самом деле может быть вызвано самыми различными причинами. Например, первичный синдром беспокойных ног часто появляется в молодом возрасте и сохраняется в течение жизни. Вторичный синдром беспокойных ног может быть следствием различных состояний и заболеваний, в частности: дефицита железа, беременности (вследствие дефицита железа, фолиевой кислоты и других причин), почечной недостаточность, поражения периферических нервов, системных заболеваний соединительной ткани, осложнений от приема некоторых лекарственных средств.
В странах Западной Европы и Северной Америки распространенность заболевания составляет в среднем 5−10%, а в странах Азии она значительно ниже. При этом распространенность синдрома увеличивается с 20 лет, достигая пика в 70-79 лет. Женщины страдают RLS в два раза чаще, чем мужчины.
Как вычислить синдром?
По словам специалистов и подверженных симптому пациентов, ощущения при RLS порой могут быть довольно странными и не поддаваться точному описанию, а могут быть вполне конкретными: ноющие, зудящие, тянущие или пульсирующие ощущения, а также чувство, как будто вас слегка ударяет током по ногам. К характерным признакам синдрома беспокойных ног также относят:
Острое желание двигать ногами, особенно если вы долго сидели или лежали;
Временное облегчение с началом передвижений;
Усиление симптомов ближе к вечеру или в ночное время (или днем и вечером).
Вы можете обнаружить эти симптомы в любом возрасте, но RLS становится более частым случаем среди людей старшей возрастной категории. Если вы наблюдаете их за собой и вам нет 40 лет, вполне возможно, здесь сыграл роль фактор наследственности. При синдроме беспокойных ног вы также можете испытывать неприятные ощущения с другой периодичностью: например, несколько раз за одну ночь, в неделю или даже реже. Но, как уже говорилось, с возрастом частота проявления симптомов повышается.
Как лечить заболевание?
При вторичном синдроме беспокойных ног помогает эффективное лечение состояний и заболеваний, вызывающих синдром: например, нормализация уровня железа при его дефиците ( читайте также : «7 продуктов, богатых железом» ) или отмена лекарственного средства.
Однако в любом случае самолечение при RLS недопустимо, так как медицине известно большое количество заболеваний со сходными симптомами. Если у вас есть подозрение на наличие синдрома беспокойных ног, то первое, что необходимо предпринять, – это пройти консультацию у специалиста, который выявит причину синдрома и на основе обследования назначит терапию.
Лечение вторичных случаев синдрома беспокойных ног во многом основано на устранении основной причины. До их выяснения рекомендуются гигиена сна, отказ от приема алкоголя, курения, ванны для ног. Среди лекарственных средств часто применяются те же препараты, что и при болезни Паркинсона. Их дозу определяет врач.
Синдром Толосы-Ханта
Основные причины появления синдрома Толосы-Ханта:
Опухоли головного мозга, при этом синдром Толосы-Ханта развивается подостро, без явной провокации. Опухолевый процесс может носить метастатический характер. При этом первичный очаг опухоли может быть в легких, бронхах, предстательной железе, коже).
Орбитальный миозит – воспаление, которое затрагивает одну или несколько глазодвигательных мышц.
Тромбоз кавернозного синуса – это закупорка тромбом одного из синусов твердой мозговой оболочки мозга. Расположенного вблизи верхней глазничной щели. К функции пещеристого синуса относится обеспечение венозного оттока от мозга и глазных яблок, регулируя тем самым кровообращение внутри черепа и косвенно внутричерепное давление. Тромбоз, иногда полная окклюзия, пещеристого синуса вызывает воспаление его стенок. Причиной является инфекция, как правило, ото- или риногенная, реже – гнойничковое поражение кожи лица в области носогубного треугольника.
Идиопатический синдром. О нем говорят, когда при обследовании не выявляется причина.
Диагностические критерии синдрома Толосы-Ханта:
(A) один или более приступов односторонней боли в области орбиты, при отсутствии лечения персистирующий в течение нескольких недель;
(B) парез одного или нескольких краниальных нервов (III, IV и/или VI), а также обнаружение гранулемы с помощью МРТ или биопсии;
(C) парез нервов совпадает по времени с появлением боли или возникает в течение 2 (двух) недель после нее;
(D) парез и боль прекращаются в течение 72 часов после адекватного лечения кортикостероидами;
(E) другие причины боли исключены соответствующими методами исследования.
Клиническая картина. Как правило, первым неврологическим проявлением синдрома Толосы-Ханта является боль различной интенсивности, локализующаяся ретробульбарно, в лобной, надбровной или височной областях. Спустя несколько дней (реже одновременно) присоединяется двоение (диплопия), косоглазие и ограничение подвижности глазного яблока на стороне боли. При поражении всех нервов, проходящих через верхнюю глазничную щель, развивается тотальная офтальмоплегия (примерно у каждого четвертого больного). Болевой синдром обусловлен раздражением I-ой ветви тройничного нерва (офтальмической), идущей рядом со стволом глазодвигательного нерва. Локализация болей может различаться: орбита, лоб, висок, корень носа. Интенсивность боли имеет широкий диапазон — от минимальной до резко выраженной. Следует учитывать атипичные (безболевые) варианты данного синдрома, связанные с локализацией патологического процесса до вхождения V пары черепно-мозговых нервов в кавернозный синус.
При локализации патологического процесса в области вершины орбиты неврологические симптомы часто сочетаются с нарушением зрительного анализатора, что проявляется отеком или атрофией диска зрительного нерва, центральной скотомой. Частыми офтальмологическими симптомами синдрома Толосы-Ханта являются экзофтальм и хемоз, которые обусловлены инфильтрацией ретробульбарной клетчатки и затруднением венозного оттока из орбиты.
Таким образом, синдром Толосы-Ханта — полиэтиологический синдром. Выявление у больных синдрома Толосы-Ханта требует проведения тщательной дифференциальной диагностики. В случае установления аутоиммунного характера заболевания высокоэффективны глюкокортикоиды, курсовое лечение которыми в больших дозах проводится под врачебным контролем.
Прогноз заболевания зависит от его причины.
Синдром Гийена-Барре
Всегда ли синдром Гийена-Барре протекает тяжело?
СГБ протекает с разной степенью тяжести. Встречаются легкие и среднетяжелые формы, когда пациент сохраняет способность ходить. Это характерно для большинства пациентов. Тяжелые и крайне тяжелые формы заболевания, при которых пациент обездвижен и нуждается в искусственной вентиляции легких из-за слабости дыхательной мускулатуры, отмечаются у каждого четвертого пациента.
Проведение ЭНМГ-исследования необходимо во всех случаях при подозрении на СГБ, поскольку данный метод позволяет не только подтвердить поражение периферических нервов, но и уточнить характер их повреждения, следовательно определить форму заболевания. Исследование пациентов в ранние сроки заболевания (когда симптоматика только нарастает и очень важно быстро поставить диагноз) имеет особенности, поэтому должно быть проведено хорошо подготовленным и опытным специалистом на миорафе высокого класса. Методологические ошибки и недостаточный объем данного исследования часто приводят к ошибочным диагнозам. Поэтому мы рекомендуем проведение ЭНМГ в нашем центре.
Патогенетическая терапия используются, прежде всего, с целью прерывания «аутоиммунной агрессии», развивающейся при СГБ. При этом предполагается достичь торможения дальнейшего развития заболевания, снизить длительность периода нарастания симптоматики, ускорить начало периода восстановления и добиться максимально полного выздоровления.
Глюкокортикостероиды при СГБ неэффективны и ухудшают прогноз!
К неспецифическим методам лечения относят симптоматическую терапию и реабилитацию. При этом восстановительное лечение является ключевым как в остром, так и в отдаленном периодах. Прием нейрометаболических, ноотропных препаратов, витаминов группы В при СГБ не рекомендован ни в остром периоде, ни в восстановительном, в связи с отсутствием доказательной базы.
ФГБНУ НЦН уже многие годы занимается диагностикой и лечением пациентов с синдромом Гийена-Барре. Коллективом ФГБНУ НЦН во главе с член-корреспондентом РАН Супоневой Н.А. подготовлены клинические рекомендации по ведению данной категории пациентов (в настоящий момент проходят утверждение).
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.
ЗАПИСЬ НА ПРИЕМ И ЭНМГ/иЭМГ ПО МНОГОКАНАЛЬНОМУ ТЕЛЕФОНУ
+7 (495) 374-77-76
+7 (985) 931-60-24