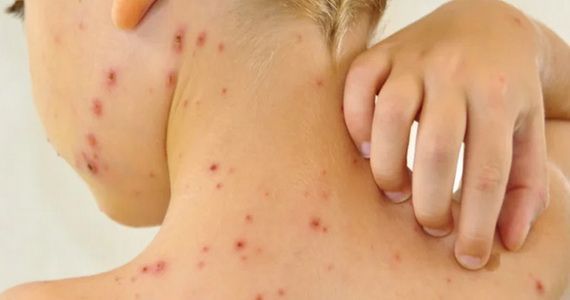
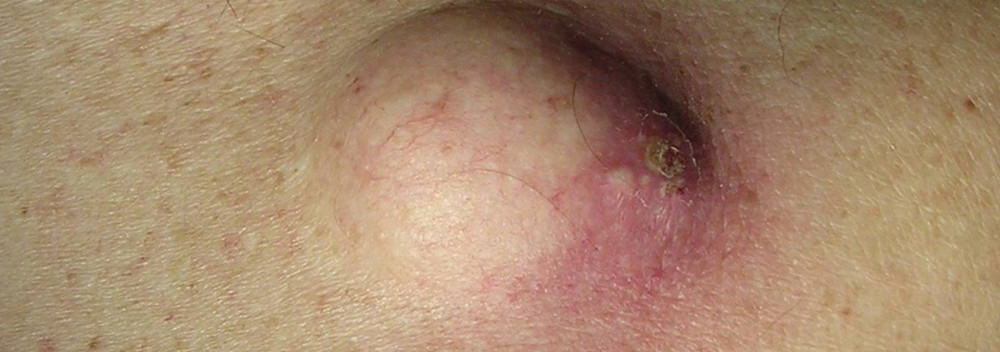
Твердый стержень в прыще что это
Удаление липомы, удаление атеромы, в чем разница между липомой и атеромой и нужно ли их удалять?
Липома и атерома часто внешне похожи, и пациенты нередко не отличают их друг от друга, определяя под общим названием «жировик». Попробуем разобраться, в чем же разница между липомой и атеромой, а также, как поступить, если у вас выявлено одно из этих образований.
Липома
Это – доброкачественное образование, состоящее из жировой ткани. По сути – это локальное скопление жировой ткани под кожей. Липома относится к доброкачественным опухолям, хотя в редких случаях под ее маской может развиваться липосаркома– образование злокачественное.
Липомы проявляют себя в виде мягкоэластических подкожных образований, подвижных, безболезненных, могут медленно увеличиваться в размерах. Кожа над липомами не изменена и легко смещается над ними. Мелкие липомы вообще не видны их можно обнаружить только при пальпации. Более крупные липомы выделяются как «бугры» округлой или овальной формы. Размеры липом очень вариабельны – от 1-2 см до 20 см и более. Липомы никогда не воспаляются и не нагнаиваются.
Атерома
Происхождение атеромы принципиально иное, чем липомы. Атерома развивается из сальных желез кожи. По разным причинам проток железы забивается, секрет скапливается в железе, которая начинает постепенно увеличиваться в размерах. Атерома определяется в виде небольшого (от 0,5 до 2 – 3 см) образования, которое всегда несколько возвышается над кожей и всегда спаяно с ней (т.е. кожа над атеромой не смещается), может медленно расти. Атерома всегда имеет капсулу, содержит атероматозные массы, напоминающие измельченное сало.
Т.к. атерома соединена с внешней средой протоком, всегда есть угроза, что через проток она инфицируется, и произойдет нагноение. В этой ситуации в области ранее «спокойной» атеромы появляются умеренные боли, образование быстро (за несколько дней) увеличивается в размерах, вокруг него появляется покраснение, может повышаться температура тела. Нагноение атеромы требует срочной операции.
Симптомы
Определить проблему в обоих случаях обычно не составляет сложности.
Чаще всего липомы располагаются на конечностях, голове и туловище, практически никогда не бывают на лице.
Симптомы атеромы
Образование в виде бугорка, безболезненно, подвижно, спаяно с кожей, часто можно разглядеть отверстие выводного протока железы. Чаще всего «шишка» располагается на участках тела, где есть волосяной покров: на лице, коже головы, в области половых органов, на ногах, на спине, встречается на лице. В случае появления нагноившейся атеромы образование увеличивается в размерах за несколько дней, кожа на пострадавшем участке может покраснеть и стать болезненной, может также подняться температура.
Лечение
Теперь, когда мы разобрались в отличии липомы от атеромы, перейдем к следующему вопросу: а нужно ли вообще удалять липому или удалять атерому? Начнем с того, что консервативное лечение липомы, равно как и лечение атеромы абсолютно бесперспективно. Более того, агрессивное воздействие на эти образования различными «народными» средствами может вызвать нагноение атеромы, а также малигнизацию (озлокачествление) липомы.
Тактические подходы к лечению липомы следующие: если липома небольшая (2-3 см), не растет и не причиняет каких-либо неудобств (не трется об одежду, не является косметическим дефектом и т.п.), то ее можно не удалять. В случае же роста (а особенно быстрого), лучше пойти на операцию. Если липома растет, то удалять ее рано или поздно все равно придется, но лучше сделать это пока она маленькая, чтобы избежать больших разрезов и травматичности вмешательства. Любая удаленная липома должна быть направлена на гистологическое (под микроскопом) исследование.
Что касается атеромы – ее рекомендуют удалять в любом случае, т.к. практика показывает, что они рано или поздно нагнаиваются, а при операции на фоне воспаления не всегда удается полностью убрать капсулу атеромы, что чревато рецидивом (повторным появлением образования). К тому же при нагноении рану практически никогда не ушивают, она заживает вторичным натяжением, что нередко ведет к формированию грубого рубца. Если после удаления атеромы выясняется, что образование не имеет капсулы и не содержит атероматозных масс, его нужно направить на гистологическое исследование для исключения дерматосаркомы, которая иногда бывает внешне похожа на атерому.
Подводя итоги всему вышесказанному можно сказать
Доктор Ельшанский И. В. много лет занимается диагностикой и хирургическим лечением доброкачественных образований кожи и подкожной клетчатки.
Университет
Фурункулы: лечение и профилакика
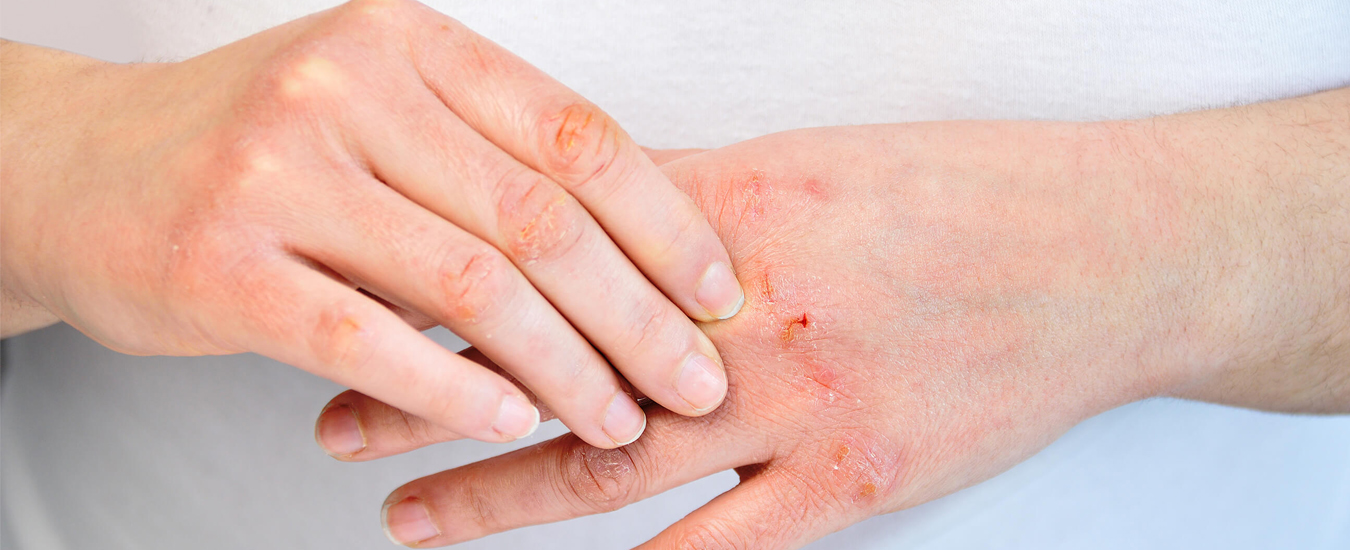
Никто не застрахован от такой неприятности, как фурункул, он же, как говорят в народе, чирей, нарыв. А с медицинской точки зрения, это острое гнойное воспаление волосяного фолликула и окружающих его тканей. Мужчины болеют в 10 раз чаще женщин. При этом многие даже не догадываются, что это достаточно серьезное заболевание. Во-первых, фурункулы не так просто вылечить, как иногда кажется, а во-вторых, их частое появление может быть признаком различных недугов — от сахарного диабета и болезней сердечно-сосудистой системы до любых неполадок в иммунной системе.
Корень проблемы — бактерии, точнее золотистые стафилококки. Они являются естественными обитателями на коже и в большинстве случаев не доставляют хлопот. Многие люди — бессимптомные носители этого микроорганизма. Однако при определенных условиях — микротравмах, потертостях, постоянном раздражении кожи химически активными веществами, снижении общего и местного иммунитета — бактерии могут проникать в глубокие слои дермы и вызывать воспаление. Активному размножению микробов и развитию заболевания также способствуют:
• усиленная секреция сальных желез;
• несоблюдение правил гигиены.
Фурункулы возникают только в местах роста волос — на лице, в области затылка, задней поверхности шеи, поясницы, ягодиц, рук или ног. Порой возникает гнойное воспаление сразу нескольких соседних волосяных фолликулов, такой обширный очаг называется карбункулом.
В самом начале болезни у основания волоса появляется плотный зудящий и болезненный узелок красного цвета, возвышающийся над кожей. Через несколько дней в центре скапливается гной, что может сопровождаться повышением температуры тела, ознобом и головной болью, которые присущи любому инфекционно-воспалительному процессу. Вскрытие гнойника облегчает состояние, а на его месте обнаруживается участок зеленовато-черного цвета — стержень, который спустя некоторое время самостоятельно отторгается.
Полный цикл заболевания редко занимает больше недели и завершается формированием едва заметного рубчика. Разумеется, пассивно ждать не стоит, поскольку гнойно-некротический процесс может распространяться в глубже лежащие ткани и приводить к развитию тяжелых осложнений — сепсиса, менингита, тромбофлебита и т.д. Более того, локализация абсцесса на лице, носу, в наружном слуховом проходе, волосистой части головы, особенно на фоне сахарного диабета, — абсолютное показание для госпитализации. В любом случае лечение необходимо проводить под наблюдением врача — хирурга, дерматолога или терапевта.
В первые дни кожу протирают растворами антисептиков (например, 5-процентным спиртовым раствором йода, 70-процентным раствором этилового спирта) несколько раз в день, можно использовать сухое тепло, спиртовые повязки (но не мазевые компрессы!), ультрафиолетовое облучение, УВЧ-терапию. При формировании гнойно-некротического стержня показано хирургическое лечение — вскрытие и дренирование очага. Если фурункул вскрылся сам, необходимо осторожно удалить гной, тщательно обработать это место раствором антисептика и наложить сухую повязку.
Что касается профилактики, то, помимо соблюдения элементарных правил личной, бытовой и производственной гигиены, надо:
• своевременно обрабатывать микротравмы кожи;
• не пускать на самотек эндокринные и кожные заболевания;
• лечить хронические очаги воспаления (кариес, тонзиллит).
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Виды акне
Неправильное питание, плохая экология, авитаминоз, гормональный сбой и ряд других факторов существенно продлевают срок активности сальных желез, увеличивая вероятность появления угревой болезни (акне) у людей разных возрастов.
Наиболее распространенные места для высыпаний – лицо, грудь и спина.
При этом характер и внешний вид акне может быть различным. Рассмотрим подробнее, как бывают виды и в чем особенность каждого из них.
Нормальный волосяной фолликул
Больше информации про лечение акне в нашей клинике:
Комедоны
Комедон представляет собой волосяной фолликул, который стал забиваться кожным салом и мертвыми клетками кожи. Бывают микрокомедоны, закрытые и открытые комедоны.
Закрытые комедоны – это белые угри диаметром около 0,5-2 мм, не имеющие свободного контакта с поверхностью кожи (воспалительные процессы не выражены). При сдавливании содержимое проблемно выделяется. Они часто воспаляются с образованием прыщей.
Закрытые комедоны развиваются в открытые комедоны за счет увеличения объема кожного сала. При открытых комедонах (черных угрей) устья волосяных фолликулов расширены.
Черный цвет появляется за счет продукта окисления тирозина (меланина). В случае сдавливании содержимое с легкостью выделяется из открытых комедонов.
Папулы
Папулы – это плотные образования розоватого или красноватого оттенка на коже в виде плоских или конусообразных прыщей. По сути, папулы являются результатом воспаления сальной пробки. Прикасаться к ним больно. Опасность заключается в том, что гной сосредоточен в глубоких слоях эпидермиса. Это затрудняет лечение, может стать причиной появления рубцов.
Пустулы
Пустулы – другая разновидность воспаленного прыща. Визуально они напоминают жировики, вокруг бугра отмечено покраснение. Диаметр пустул – 2-5мм.
Пустула может появляться из папулы. Главное отличие – выход гноя наружу (в виде белой точки). Сдирать или выдавливать их опасно, поскольку могут остаться шрамы или развиться темные пятна.
Посмотрите на свой прыщ изнутри
Молниеносные угри
Молниеносные угри – редкая, но тяжелая форма угревой болезни, которая характеризуется резким началом, появлением язвенно-некротических элементов. Участки поражения обширны, затрагивают не только лицо, но и тело. При такой патологии требуется незамедлительная помощь врача.
Узловатокистозные угри
Узловатокистозные угри – разновидность патологии, которая проявляется появлением на лице и теле глубоких инфильтративных элементов или гнойных полостей. Очаги поражения могут затрагивать даже нехарактерные для прыщей участки, к примеру, кожу живота и нижних конечностей. У многих людей узловатокистозные угри сопровождаются появлением гипертрофических и келоидных рубцов.
Инверсные угри
Инверсные угри – форма акне, возникающая после окончания полового созревания за счет функционирования апокриновых желез. Такие угри сопровождаются развитием вторичного воспалительного процесса в апокриновых железах с формированием и вскрытием подкожных инфильтратов в подмышечных впадинах, в области промежности и пупка.
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причины появления атеромы?
Что внутри атеромы?
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
У кого атеромы появляются чаще?
На какой части тела атеромы появляются чаще?
В чем опасность атеромы?
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть. Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне. Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Как узнать, что атерома воспалена и инфицирована?
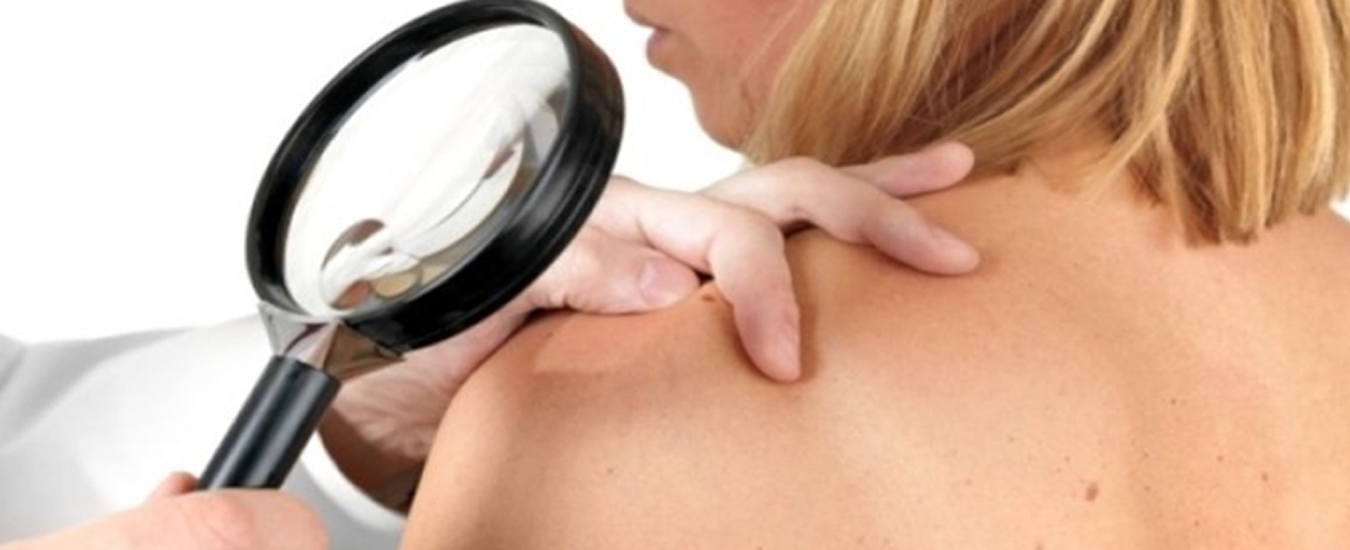
При обращении к хирургу
На сколько дней требуется ложиться в больницу
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Какой наркоз используется при удалении атеромы?
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным. Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком. Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
Перед операцией
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Экстренное хирургическое лечение при воспалении атеромы
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным. В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков. Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановое хирургическое лечение
Плановая операция, как правило, проходит по следующему алгоритму:
Будет ли рубец после операции?
Какие осложнения могут быть после операции?
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела. Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Что делать, чтобы атеромы не появлялись?
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Запись на прием к врачу хирургу, дерматологу
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».