Танатофорная дисплазия что такое танатофорная
Танатофорная дисплазия что такое танатофорная
Обнаруживаемые при ультразвуковом исследовании признаки будут зависеть от типа дисплазии. Сочетание «черепа-трилистника» и микромелии является патогномоничным для танатофорной дисплазии. Другой скелетной дисплазией, при которой отмечается наличие «черепа-трилистника», является кампомелический синдром, однако для него не характерно наличие микромелии.
Череп в виде «трилистника» может возникать в результате преждевременного заращения коронарного и лямбдовидного швов и последующего нарушения развития основания черепа со вторичным синостозом или за счет первичного нарушения развития головного мозга и связанной с ним вторичной деформацией черепа. При этом часто отмечаются гидроцефалия, макрокрания и многоводие.
В обзоре, посвященном рентгенологическим признакам при тяжелых формах танатофорной дисплазии, W.A. Horlon et al. выделили группу различных заболеваний, характеризующихся тяжелыми формами платиспондилии. К ним относят ся летальные формы остеохондродисплазий типа Torrance, San Diego, Lutton и Shiraz.
Имеются сообщения о пренатальной диагностике танатофорной дисплазии путем анализа геномной ДНК, выделенной из амниотической жидкости, и ее амплификации с помощью полимеразной цепной реакции (ПЦР). Проведенный рестрикционный анализ обнаружил общую для всех сучаев мутацию гена FGFR3, которая заключалась в замене цистеина на треонин в позиции 742.
Гипохондроплазия представляет собой патологию, которая также возникает в результате мутации гена FGFR3 и напоминает ахондроплазию. В настоящее время данных о частоте распространенности и встречаемости этого заболевания не имеется. Большинство случаев возникает спорадически и обусловлено мутациями, сформированными бе novo.
Дифференциальный диагноз между двумя состояниями основывается на выявлении сохранения формы головы и отсутствии большеберцовой кости при гипохондроплазии. Хотя это заболевание в большинстве случаев выявляется только в детском возрасте, имееются сообщения о его пренатальной диагностике у пациенток из группы риска в сроке 22 нед беременности.
Танатофорная дисплазия что такое танатофорная
1. Синонимы:
• Танатофорная дисплазия, летальная скелетная дисплазия, танатофорная карликовость, летальная остеохондродис-плазия
б) Лучевая диагностика:
1. Общие сведения:
• Критерии диагностики:
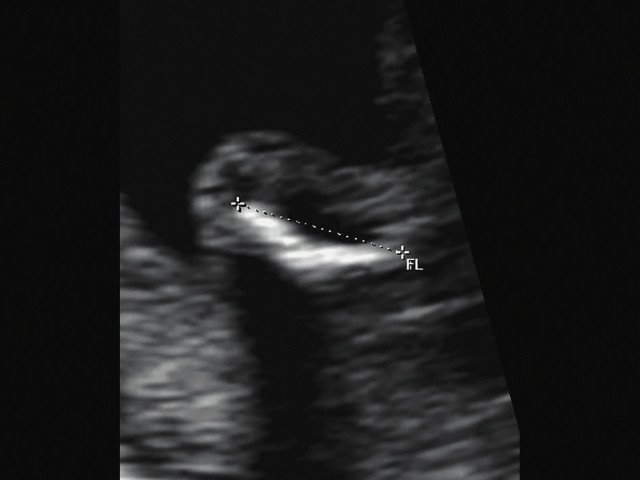
о Танатофорная дисплазия I типа: бедренная кость в форме телефонной трубки
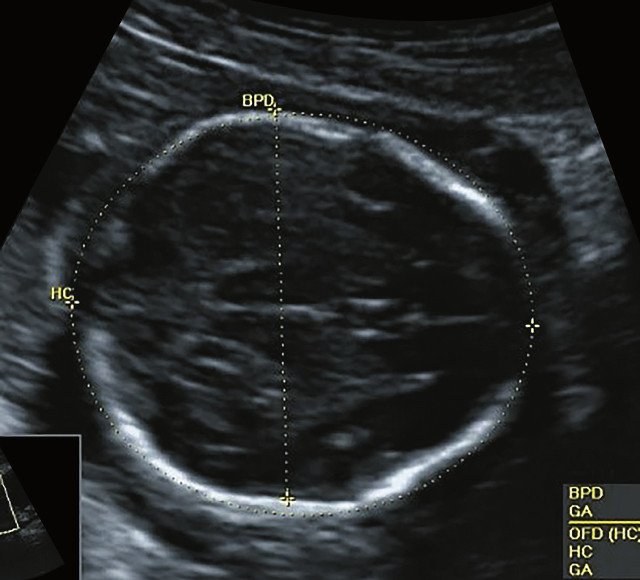
о Танатофорная дисплазия II типа: череп в форме трилистника
о Микромелия с искривлением трубчатых костей
о Многоводие в III триместре, нередко выраженное
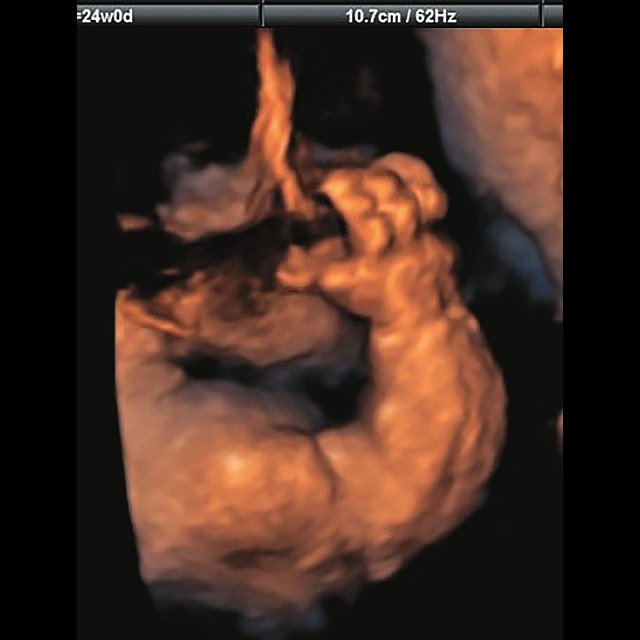
(Справа) УЗИ плода в 29 нед. Танатофорная дисплазия II типа. Значительно выступающие лобные бугры характерны для черепа в форме трилистника. Как и при танатофорной дисплазии I типа, определяются запавшая переносица и короткий вздернутый нос. 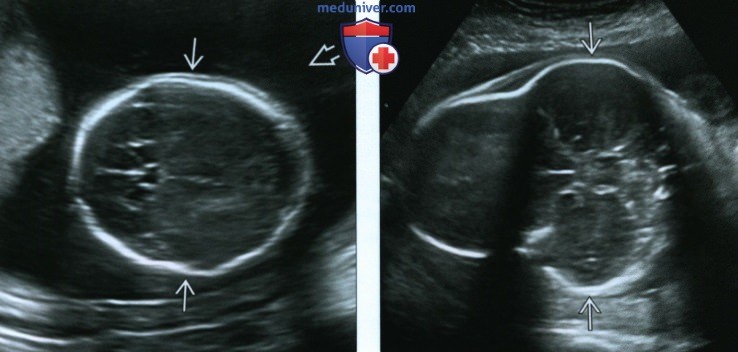
(Справа) УЗИ плода в 29 нед., поперечная плоскость. Танатофорная дисплазия II типа, череп в форме трилистника. Отмечается аномальная форма черепа с выступающими височно-теменными буграми. 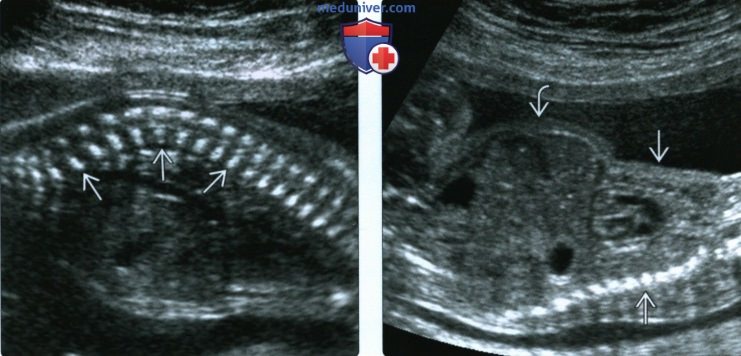
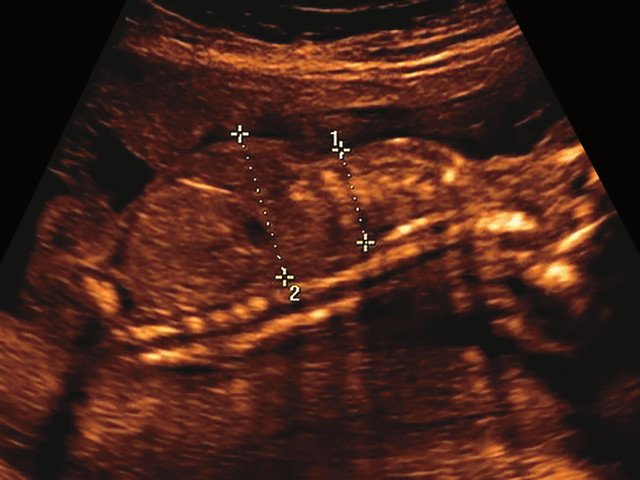
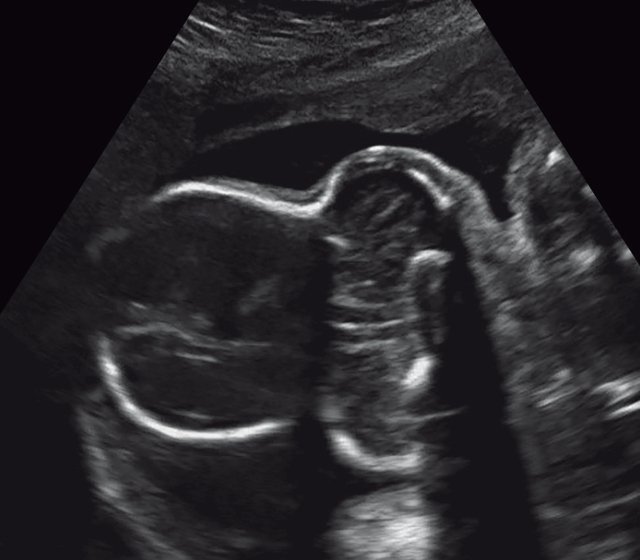
(Справа) УЗИ плода в III триместре с танатофорной дисплазией I типа, сагиттальная плоскость. Грудная клетка уменьшена по сравнению с более выпуклым животом.
2. УЗИ при танатоформной дисплазии у плода:
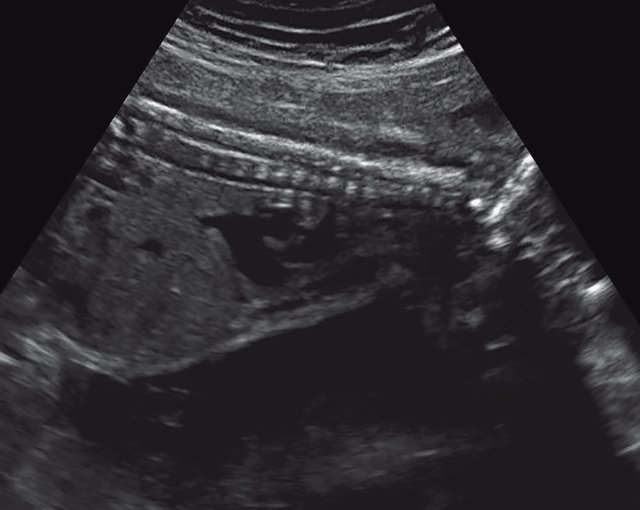
• Танатофорная дисплазия I типа:
о Тяжелое поражение трубчатых костей:
— Микромелия
— Все показатели длины значительно меньше 5-го процентиля для ТВ
— Выраженное искривление
— Бедренная кость в форме телефонной трубки
— Оссификация в норме
— Переломы отсутствуют
— Прогрессирующее укорочение конечностей
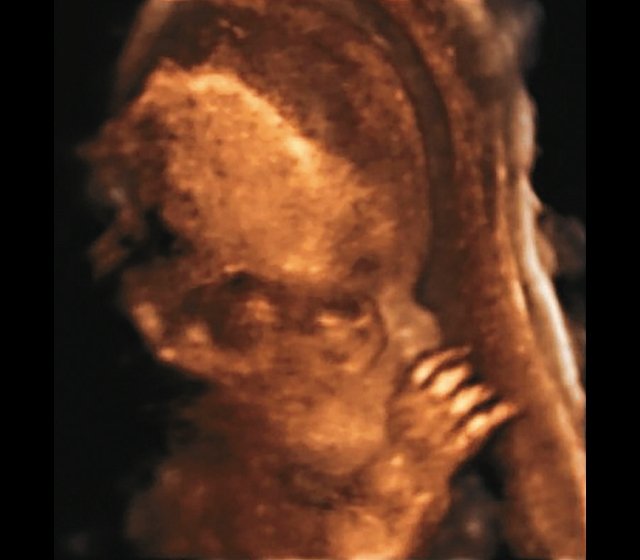
о Голова:
— Макроцефалия, сравнительно правильная форма черепа
— Запавшая переносица
— Короткий вздернутый нос
— Гипоплазия средней части лица
— Выступающие лобные бугры (наиболее заметны в III триместре)
о Грудная клетка:
— Уменьшена, сужена
— Короткие горизонтальные ребра
— Кардиоторакальный индекс изменен
о Позвоночник:
— Платиспондилия
— Выраженный поясничный кифоз
— Оссификация в норме
о Кисти рук:
— Значительное укорочение фаланг
— Пальцы установлены в виде трезубца о Другие признаки:
— Многоводие в III триместре, нередко выраженное
— Снижение подвижности суставов
• Танатофорная дисплазия II типа:
о Характерен череп в форме трилистника:
— При танатофорной дисплазии I типа определяется редко
о Бедренные кости более длинные и прямые, чем при танатофорной дисплазии I типа
о Платиспондилия менее выраженная, чем при танатофорной дисплазии I типа
о Остальные признаки аналогичны танатофорной дисплазии I типа
4. Рекомендации по лучевой диагностике:
• Предпочтительный метод исследования:
о 2D и 3D/4D УЗИ во II триместре
о ТВУЗИ в I триместре
• Измеряют и оценивают строение всех трубчатых костей
• Внимательно исследуют череп и профиль лица
• Исследуют позвоночник плода
• 3D/4D УЗИ может предоставить дополнительные сведения:
о Пространственное взаиморасположение частей плода
о Исследование дизморфии лица
о Соотношение элементов, составляющих скелет конечности
о Информативно при консультировании родителей
(Справа) УЗИ плода в 15 нед. с признаками танатофорной дисплазии, фронтальная плоскость. Макроцефалия, грудная клетка значительно уменьшена. В I триместре было выявлено утолщение воротникового пространства. Это неспецифический признак, характерный для многих скелетных дисплазий. 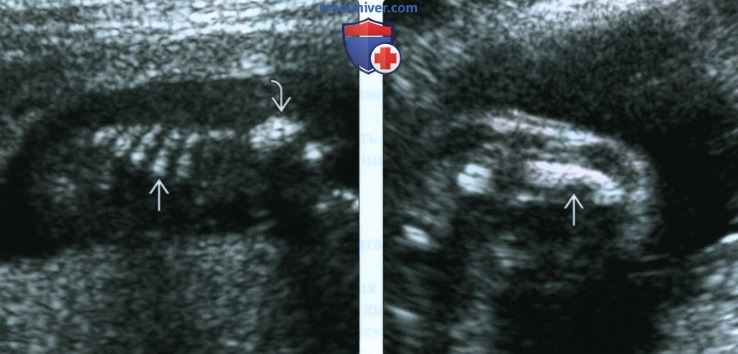
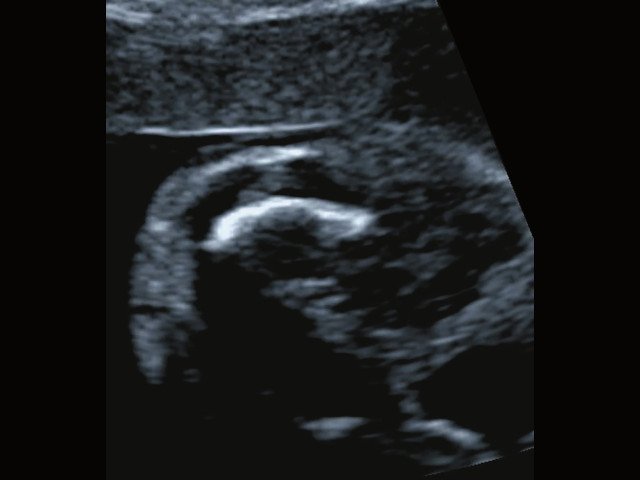
(Справа) УЗИ бедренной кости плода во II триместре с танатофорной дисплазией I типа. Кость укорочена и имеет характерную форму телефонной трубки Клинические признаки танатофорной дисплазии I и II типа совпадают, однако при танатофорной дисплазии I типа бедренные кости поражены в большей степени. 
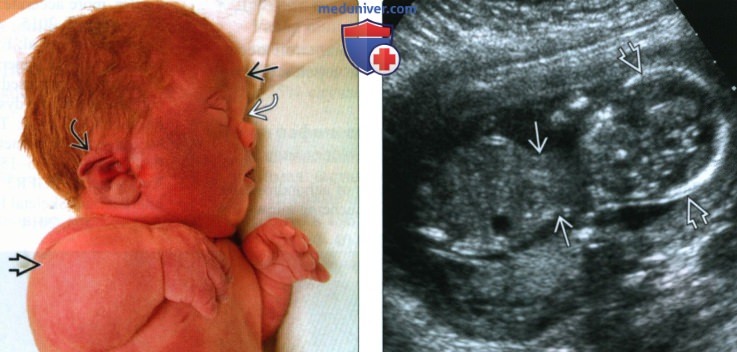
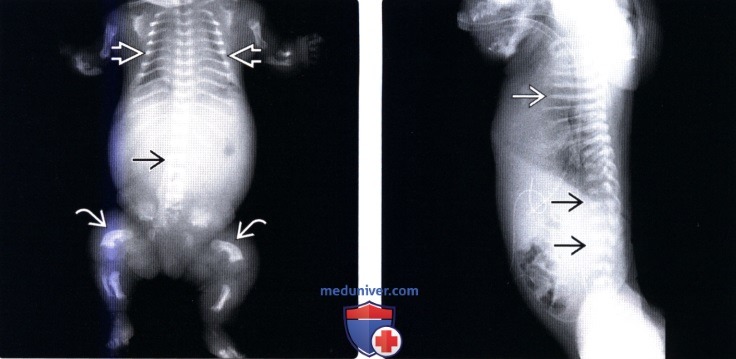
(Справа) Мертворожденный с танатофорной дисплазией I типа. Определяются брахидактилия, кисть в виде трезубца, микромелия, короткие горизонтальные ребра и колоколообразная грудная клетка.
в) Дифференциальная диагностика танатоформной дисплазии у плода:
1. Ахондрогенез:
• Отсутствие оссификации позвоночника
• Оссификация черепа варьирует
3. Кампомелическая дисплазия:
• Гипоплазия лопатки
• Большеберцовая кость изогнута в средней трети под острым углом
• Поражение нижних конечностей более выраженное
4. Несовершенный остеогенез:
• Кости изогнуты под острыми углами или имеют «скомканный» вид вследствие переломов
• Задержка оссификации, в особенности черепа
• Ребра в виде «рахитических четок» (костные мозоли вследствие многочисленных переломов)
6. Синдром Карпентера:
• Череп в форме трилистника
• Полисиндактилия
• Пороки сердца
• Пупочная грыжа, омфалоцеле
• Конечности прямые, незначительно укорочены
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о FGFR3 входит в семейство генов, кодирующих тирозин-киназные рецепторы
о Тирозинкиназа участвует в клеточном росте и дифференцировке
о Не связана с гаплонедостаточностью
• Генетические факторы:
о Случайные вновь возникшие доминантные мутации гена FGFR3 на коротком плече 4-й хромосомы
о Конкретную мутацию обнаруживают почти в 99% случаев танатофорной дисплазии I типа и более чем в 99% случаев танатофорной дисплазии II типа
о При танатофорной дисплазии I типа примерно в 2/3 случаев происходит замещение лизина на аргинин в 248-й позиции
о При танатофорной дисплазии II типа происходит замещение лизина на глутамин в 650-й позиции рецепторного домена тирозинкиназы
о Низкий риск повторного возникновения; теоретически возможно при гонадном мозаицизме, в литературе не описано
о Описаны случаи у монозиготных близнецов
о Череп в форме трилистника наблюдали только у одного плода
о Установить мутации гена FGFR3 позволяют амниоцентез или биопсия ворсин хориона
• Сопутствующие аномалии:
о Расщелина нёба
о Нейрональная гетеротопия
о Полимикрогирия
о Другие аномалии ЦНС на микроскопическом уровне
• Патология дифференцировки хондроцитов эпифизарных пластинок
д) Клинические особенности:
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о Как правило, диагностируют во время скринингового УЗИ
о Диагностируют с 12-14-й недели
о Симптомы в I триместре:
— Утолщение воротникового пространства
— Обратный диастолический кровоток в венозном протоке
• Другие субъективные и объективные симптомы:
о Увеличение матки вследствие многоводия затрудняет диагностику, из-за чего диагноз не всегда ставится вовремя
о Выраженное многоводие к концу II триместра развивается в 75% случаев
2. Демографические особенности:
• Эпидемиология:
о Самая частая летальная остеохондродистрофия:
— Впервые описана как самостоятельное заболевание Марото в 1967 г.
о 1:10 000-40 000 новорожденных в США
о Этническая или половая предрасположенность отсутствует
о Риск повышается с увеличением возраста отца:
— В 50% случаев возраст отца >35 лет
3. Естественное течение и прогноз:
• Новорожденный погибает в первые часы или дни жизни:
о Грудная клетка уменьшена: гипоплазия легких
о Другая возможная причина смерти — апноэ центрального происхождения
о Аномалии черепа или позвоночника, стеноз большого затылочного отверстия → ущемление ствола головного мозга
о Описаны единичные случаи детей, переживших младенчество:
— Зависимость от ИВЛ
— Задержка интеллектуального развития, судорожные приступы
е) Особенности диагностики:
1. Важно знать:
• 3D УЗИ позволяет подробно исследовать фенотип, что особенно важно для консультирования родителей
2. Признаки, учитываемые при интерпретации результатов:
• Классические признаки: микромелия с нормальной оссификацией, искривление бедренных костей и череп в форме трилистника
ж) Список использованной литературы:
1. Chitty LS et al: Non-invasive prenatal diagnosis of achondroplasia and thanatophoric dysplasia: next generation sequencing allows for a safer, more accurate and comprehensive approach. Prenat Diagn. 35(7):656-62, 2015
2. Del Piccolo N et al: Effect of thanatophoric dysplasia type I mutations on FGFR3 dimerization. Biophys J. 108(2):272-8, 2015
3. Zhen L et al: Increased first-trimester nuchal translucency associated with thanatophoric dysplasia type 1. J Obstet Gynaecol. 1-3, 2015
4. Pazzaglia UE et al: Thanatophoric dysplasia. Correlation among bone X-ray morphometry, histopathology, and gene analysis. Skeletal Radiol. 43(9): 1205—15, 2014
5. Xue Y et al: FGFR3 mutation frequency in 324 cases from the International Skeletal Dysplasia Registry. Mol Genet Genomic Med. 2(6):497-503, 2014
Редактор: Искандер Милевски. Дата обновления публикации: 2.11.2021
Танатофорная дисплазия что такое танатофорная
а) Терминология:
1. Сокращения:
• Танатофорная дисплазия (ТД)
б) Визуализация танатофорного нанизма:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Тяжелая карликовость, характеризующаяся узкой грудной клеткой, короткими ребрами
• Морфология
о Тяжелое уплощение тел позвонков (платиспондилия)
2. Рентгенологические данные:
• Рентгенография:
о Уплощенные тела позвонков
о Короткие ребра
о Тяжелое укорочение конечностей
о Череп в форме «листа клевера» (вариабельный признак)
3. Ультразвуковые данные:
• Монохромное УЗИ:
о Диагностика нередко возможна уже во втором триместре беременности:
— Небольшая узкая грудная клетка
— Расширенный череп ± имеющий форму «листа клевера»
— Короткие бедренные кости могут быть прямыми или искривленными
4. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Антенатальная: акушерское УЗИ
о Постнатальная: рентгенография
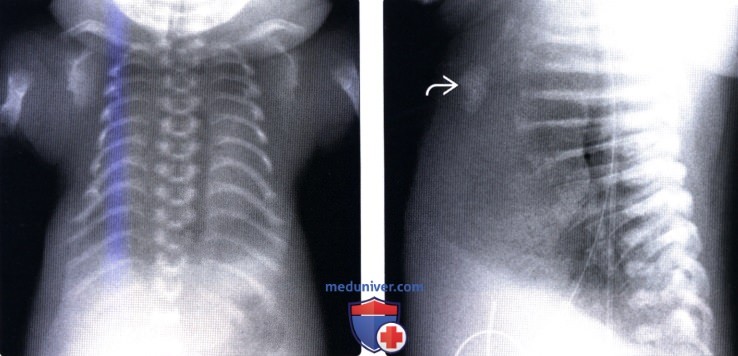
(Справа) Рентгенограмма грудной клетки в боковой проекции: характерные укорочение ребер и гипоплазия грудины. Также здесь имеет место диффузная платиспондилия, хотя морфологию позвонков на рентгенограмме груди в боковой проекции оценить бывает сложно из-за наложения, как в данном случае, прозрачных теней легких.
в) Дифференциальная диагностика:
1. Ахондроплазия:
• Деформации похожи на ТД, однако выражены в меньшей степени
2. Спондилоэпифизарная дисплазия:
• Бочкообразная грудная клетка
• Задержка оссификации эпифизов
3. Позвоночно-реберный дизостоз:
• Аномалии позвонков
• Тонкие, удлиненные кости конечностей
4. Врожденный несовершенный остеогенез:
• Короткие утолщенные кости конечностей
• Переломы костей обнаруживаются при рождении
5. «Асфиктическая» дисплазия грудной клетки:
• Синдром Жёна (Jeune)
• Короткие ребра, узкая грудная клетка, подвздошные кости в форме «трезубца»
2. Стадирование, степени и классификация:
• Тип 1: аномалия черепа типа «лист клевера» отсутствует
• Тип 2: аномалия черепа типа «лист клевера»
3. Макроскопические и хирургические характеристики:
• Крупный череп, тяжелая карликовость
4. Микроскопия:
• Аномалии ростковых зон
(Справа) На рентгенограмме грудопоясничного отдела позвоночника в боковой проекции определяются диффузное уплощение тел позвонков (платиспондилия, типичные позвонки) и выраженное укорочение ребер приводящее к значительному уменьшению объема грудной клетки.
д) Клинические особенности:
1. Клиническая картина танатофорного нанизма:
• Наиболее распространенные симптомы/признаки:
о Респираторный дистресс-синдром у новорожденного с явными признаками тяжелого нанизма
• Другие симптомы/признаки:
о Короткие конечности
2. Демография:
• Пол:
о М=Ж
• Эпидемиология:
о 1,7-3,8/100000 новорожденных
о Наиболее распространенная из летальных форм дисплазий костей скелета у новорожденных
3. Течение заболевания и прогноз:
• Дети обычно погибают вскоре после рождения, редко могут жить до нескольких лет
4. Лечение танатофорного нанизма:
• Поддерживающая терапия
• Трахеостомия
• Вентрикуло-перитонеальное шунтирование при гидроцефалии
е) Диагностическая памятка:
1. Следует учесть:
• Череп в форме «листа клевера» может встречаться при различных типах дисплазий, а может быть изолированной аномалией
• В настоящее время доступна молекулярно-генетическая диагностика аномалий FGFR3
2. Советы по интерпретации изображений:
• Диагноз ставится на основании обнаружения характерных изменений аксиального скелета, конечностей и головного мозга
Редактор: Искандер Милевски. Дата публикации: 26.7.2019
Возможности ультразвуковой пренатальной диагностики танатофорной дисплазии
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Скелетные дисплазии представляют многочисленную группу различных по выраженности и клиническим проявлениям аномалий развития плода. Внедрение пренатальной эхографии расширило возможности диагностики скелетных дисплазий плода, что особо важно при наличии летальной патологии.
Одной из наиболее частых летальных скелетных дисплазий плода является танатофорная дисплазия (ТД) с встречаемостью от 0,21 до 0,80 на 10 000 новорожденных [1, 2].
Обширные исследования показывают, что точность пренатальной ультразвуковой диагностики наиболее часто встречаемого I типа ТД составляет от 40 до 87,5% в связи с трудностью дифференциации от других остеохондродисплазий [3, 4]. Чаще всего эта трудность отмечается при сроках менее 20 нед, когда патогенетические признаки ТД могут быть слабо выражены [5, 6]. Для подтверждения диагноза рекомендуется проводить молекулярно-генетическое тестирование.
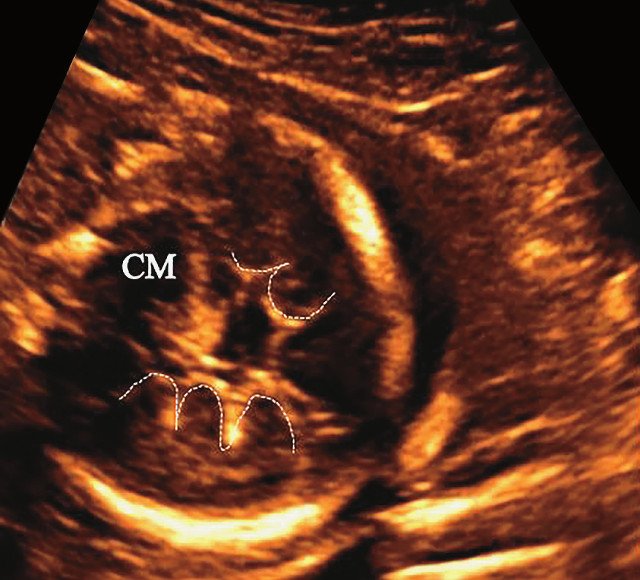
В последние годы показано, что фактором ранней диагностики и идентификации ТД (I тип) может служить ультразвуковая верификация признаков дисплазии височных долей (ДВД) плода 9. Эта патология, проявляющаяся в аномальной выпуклости извилин и повышенной бороздчатости височных долей, по данным патолого анатомических исследований встречается практически в 100% случаев ТД после 18 нед, а в некоторых случаях и ранее [5, 11-13].
В данной работе представлены 4 случая пренатальной ультразвуковой диагностики ТД плода.
Материалы и методы
Все обследованные беременные представительницы коренных народностей Республики Дагестан. Брак во всех случаях не родственный. Заболеваний и воздействия каких-либо вредных факторов во время беременности у пациенток не выявлено, соматический анамнез не отягощен.
Наблюдение 1
Пациентка Д., 35 лет, настоящая беременность четвертая, двое родов в срок, один самопроизвольный аборт в 12 нед. Направлена с диагнозом скелетной дисплазии, установленным при УЗИ по месту жительства. Срок беременности 24 нед и 3 дня.
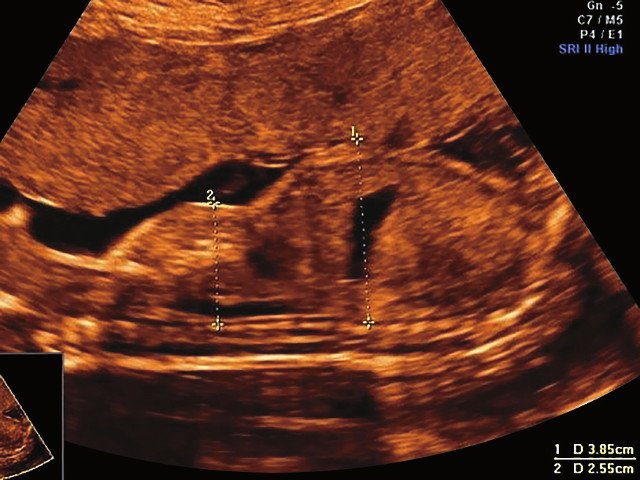
б) Узкая грудная клетка.
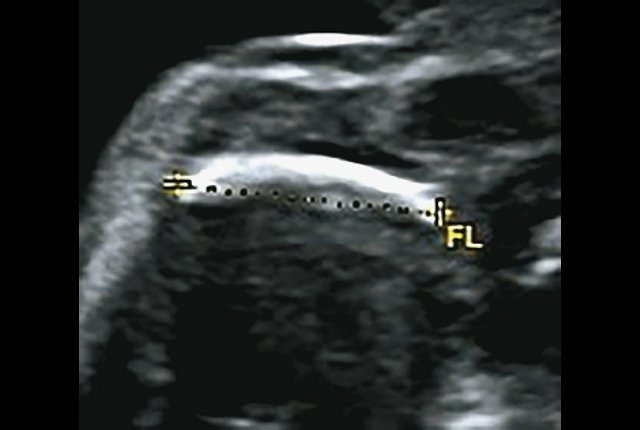
в) Изогнутая и укороченная бедренная кость.
Наблюдение 2
а) Уплощенный затылок и выпуклые темпоральные бугры.
в) Узкая грудная клетка.
г) Изогнутая и укороченная бедренная кость.
Наблюдение 3
Пациентка Ю., 29 лет, первобеременная. При УЗИ в 24 нед были выявлены укорочение, деформация трубчатых костей конечностей и многоводие. В 12 и 19 нед, со слов, патологии выявлено не было. Срок беременности при нашем исследовании 24 нед.
а) Уплощенный затылок и выпуклые темпоральные бугры.
в) Узкая грудная клетка.
г) Изогнутая и укороченная бедренная кость.
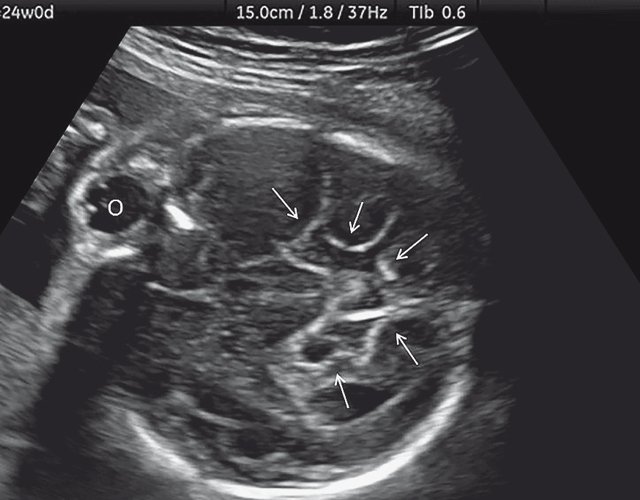
д) Объемная реконструкция. Видны правильно установленные пальцы.
Наблюдение 4
Пациентка А., 30 лет, настоящая беременность третья. Направлена с выявленными при УЗИ гидроцефалией и укорочением конечностей. Срок беременности по данным последнего менструального цикла 26,5 нед.
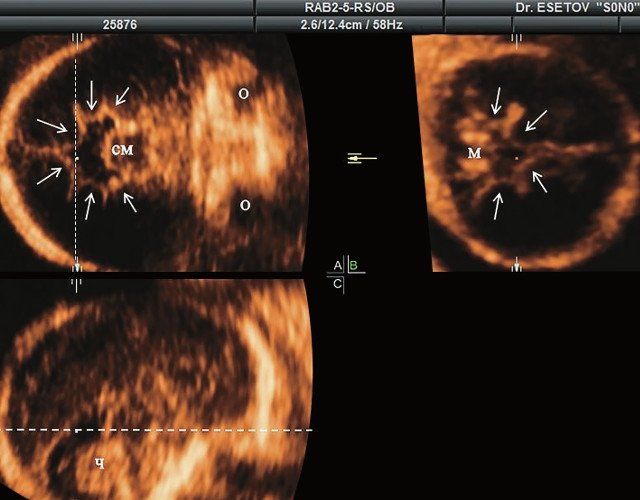
а) Форма головы «трилистник».
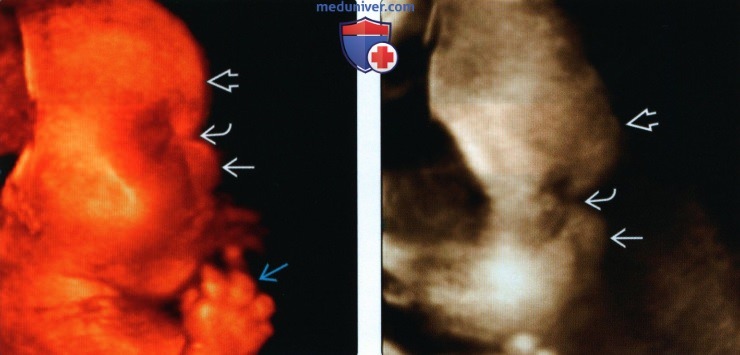
б) Объемная реконструкция. Видны высокий выпуклый лоб, расширенный передний родничок и сагиттальный шов, правильная установка пальцев.
в) Узкая грудная клетка.
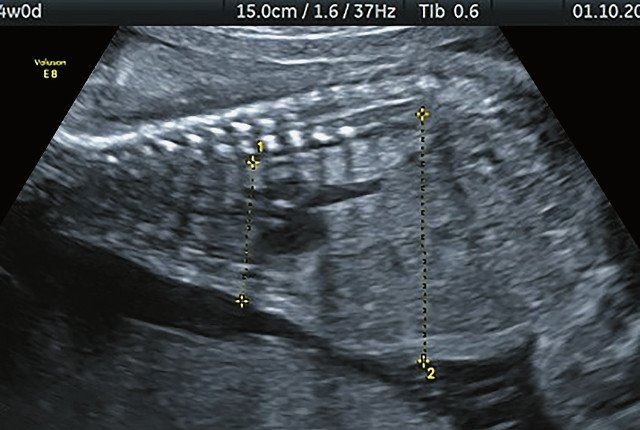
г) Уплощенные тела позвонков; показано увеличенное расстояние между позвонками.
УЗИ проводилось на современных ультразвуковых приборах с использованием конвексного датчика 2-5 МГц и объемного 6D. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения (VCI) и мультиплоскостного анализа (TUI).
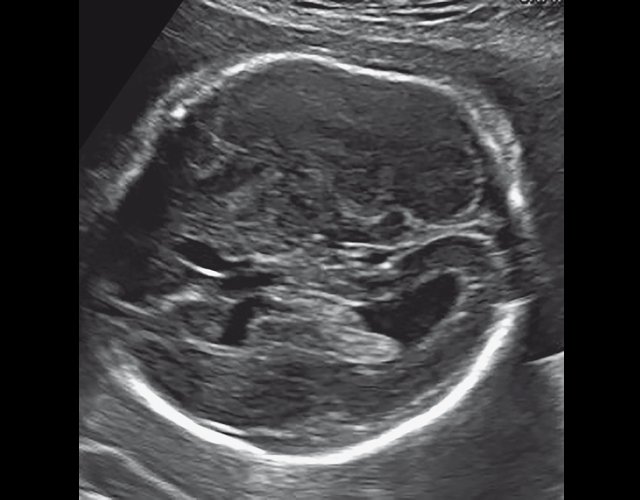
Во всех представленных наблюдениях проводилось целенаправленное исследование структур мозга плодов для оценки наличия признаков ДВД. Согласно данным литературы, использовались низкие аксиальные и коронарные трансмозжечковые срезы.
Результаты
Основные ультразвуковые характеристики плодов, полученные при нашем исследовании, отображены в таблице 1 и на рис. 1-4.
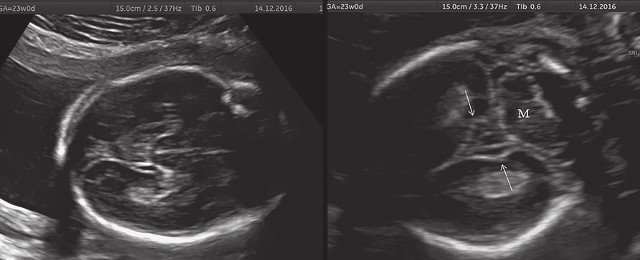
Полученные результаты свидетельствовали о наличии у всех исследованных плодов скелетных дисплазий с гипоплазией грудной клетки. В дополнение к этому в наблюдении 4 наличие формы головы плода в виде трилистника позволило нам установить диагноз ТД II типа.
В наблюдениях 1-3 наличие изогнутой бедренной кости (по типу «телефонной трубки») (рис. 1в, 2г, 3г) позволяло предположить наличие ТД I типа. Целе направ ленное исследование головного мозга этих плодов в дополнение к описанным скелетным признакам показало и картину ДВД. Была выявлена аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей у плодов в наблюдениях 1-3 (рис. 1а, 2б, 3б). Это позволило установить диагноз ТД I типа.
Во всех случаях беременности были прерваны по решению родителей. Дополнительных исследований плодов не проводилось. От вскрытия во всех случаях родители отказались.
Обсуждение и выводы
Пренатальная эхографическая верификация нозологий врожденных остеохондроплазий является трудной задачей, что обусловлено схожестью клинических проявлений.
УЗИ позволяет выделить группу скелетных дисплазий плода с сужением грудной клетки, являющимся одним из важных прогностически неблагоприятных признаков независимо от нозологической формы остеохондроплазий. Во всех представленных нами случаях у плодов отмечены микромелия и гипоплазия грудной клетки (окружность грудной клетки была менее 5% для гестационного срока, а торакоабдоминальное соотношение было в пределах 56,6-67,6%).
Вопросы идентификации нозологической формы требуют более детальной оценки результатов эхографического исследования плода.
Так, в наблюдении 4 наряду с узкой грудной клеткой и микромелией наличие типичной формы головы в виде трилистника у плода позволило без трудностей установить диагноз ТД II типа.
В остальных трех наблюдениях деформация укороченных бедренных костей на фоне характерных признаков остеохондроплазий позволила предположить ТД I типа. В то же время эти наблюдения требовали проведения дифференциальной диагностики с рядом скелетных дисплазий.
В то же время проведение дифференциальной диагностики с синдромами Эллиса-ван Кревельда, короткое ребро без полидактилии, дисплазией Jeune (и рядом других) только по укорочению конечностей и сужению грудной клетки практически очень сложно.
В таких случаях провести дифференциальную диагностику и установить диагноз ТД I типа позволяет обнаружение у плодов при эхографии признаков ДВД, что было показано в представленных наблюдениях 1-3.
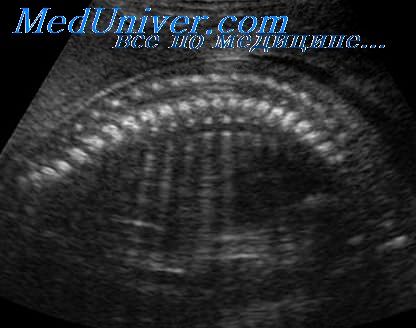
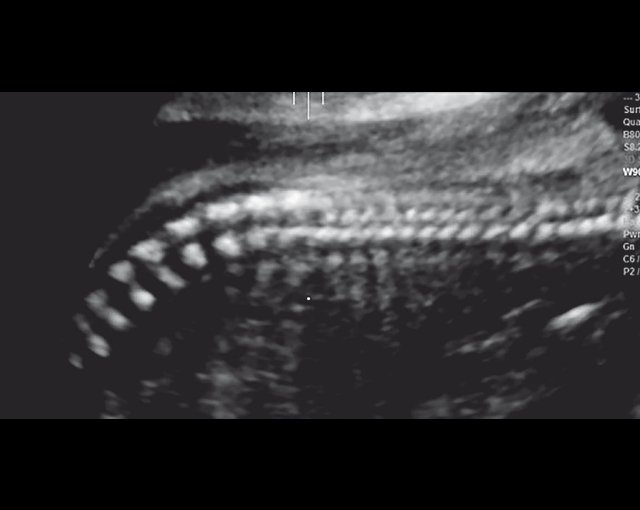
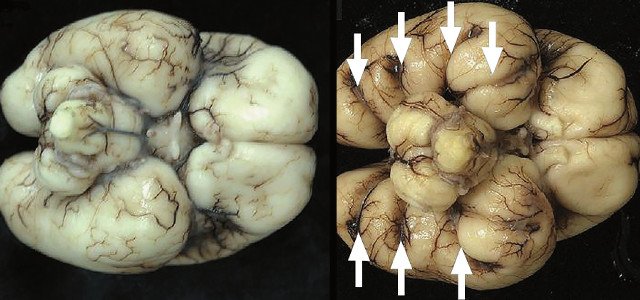
ДВД является установленным патогномоничным патологоанатомическим признаком ТД, который отмечается в 97-100% случаев начиная с 18 нед [13]. На рис. 5а отражена нижняя поверхность височных долей мозга с аномальной радиальной бороздчатостью височных долей и в норме. В норме у плодов кора височных долей всегда гладкая (рис. 5б).
а) Картина мозга при аутопсии, 23 нед. Отражена нижняя поверхность височных долей мозга в норме и с аномальной радиальной бороздчатостью височных долей плода (стрелки) [11].
В последнее десятилетие были представлены исследования, показавшие возможность выявления ультразвуковых признаков ДВД у плодов с ТД, начиная с 19-20 нед, как проспективно, так и ретроспективно 8. Было показано, что оптимальными срезами для пренатальной диагностики признаков ДВД являются низкий аксиальный срез, включающий средний мозг и орбиты, и коронарный трансмозжечковый срез.
Результативность этих срезов обусловлена тем, что аномальная бороздчатость при ТД бывает выражена, главным образом, в нижних отделах височных долей. Этим же обусловлено то, что эти признаки остаются не диагностированными при стандартных аксиальных скрининговых срезах оценки структур головного мозга плода, которые проходят выше области поражения височной доли при ТД.
D.C. Wang и соавт. [9] на опыте наибольшего количества случаев ультразвуковой диагностики ДВД при ТД сделали вывод, что аномальную бороздчатость височной доли всегда можно определить, если целенаправленно искать с помощью нестандартных срезов, отражающих нижнюю часть височной доли. Наш опыт, хотя и основанный на небольшом количестве случаев, позволяет согласиться с этим выводом авторов [10].
При обсуждении пренатальных признаков патологии плода важным вопросом является срок их возможно ранней ультразвуковой диагностики. Так, традиционные признаки ТД как скелетной дисплазии могут быть невыраженными и трудно определяемыми до 20 нед беременности [6].
В то же время в публикации D.C. Wang и соавт. [9] представлены случаи пренатальной ультразвуковой диагностики аномальной бороздчатости височных долей у плодов с ТД в 16 и 12 нед беременности. Это наиболее ранние случаи пренатальной диагностики признаков ДВД из сообщенных в литературе [7, 8, 18-20].
Приведенные данные позволяют надеяться, что ультразвуковое обнаружение признаков ДВД плода может быть использовано для ранней диагностики нозологии летальных скелетных дисплазий. Это актуальная проблема современной пренатальной диагностики.
Идентификация признаков ДВД при эхографии плода со скелетной дисплазией может обеспечить дополнительную специфику в консультировании таких пациенток и целенаправленно направлять их на молекулярное исследование.
В последнее время признаки ДВД были описаны также у плодов с гипохондроплазией и ахондрогенезом 2-го типа 21.
Несмотря на это, ценность пренатального выявления ДВД в диагностике ТД не снижается. В таких ситуациях помогает наличие других ультразвуковых проявлений этих состояний, отличных от ТД. Так, при гипохондроплазии признаки скелетных нарушений являются маловыраженными пренатально, а для ахондрогенеза 2-го типа характерно нарушение минерализации позвоночника.
Из всех представленных фактов можно сделать вывод, что аномальная бороздчатость нижнемедиальных отделов височных долей в сочетании с признаками летальных скелетных дисплазий является высокопатогномоничным ультразвуковым признаком ТД (I типа) плода.
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.