Сумамед для чего назначают женщинам в гинекологии
Антибиотики нового поколения: за и против
Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
По составу
Антибактериальные препараты делят на 6 групп:
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.
Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Применение азитромицина (Сумамеда) для лечения хламидийной инфекции в гинекологической практике
Вопросы гинекологии, акушерства и перинатологии, 2003, т. 2, №3, с. 81—84
Одной из актуальнейших проблем современной клинической медицины являются инфекции с внутриклеточной персистенцией возбудителя. Несмотря на широкое изучение хламидийной инфекции, высокая частота осложнений, рецидивирования и неэффективности терапии, диктует необходимость разработки новых подходов к лечению данной патологии.
Как и для N. gonorrhoeae для С. trachomatis характерен тропизм к цилиндрическому эпителию.
Элементарные тельца (ЭТ) хламидии имеют овальную форму при размерах 250-500 нм. Они обладают инфекционными, антигенными свойствами, способны проникать в чувствительную клетку. Уникальный цикл развития хламидии происходит только внутри связанных с мембраной клетки вакуолей цитоплазмы, где элементарные тельца превращаются в более крупные ретикулярные тельца, претерпевающие деление.
Ретикулярные тельца (РТ) обладают полиморфизмом (округлой, овальной, полулунной, коккобациллярной формы), не имеют постоянного размера и структуры, а величина их колеблется от 300 до 1000 нм. Ретикулярные тельца не обладают инфекционными свойствами, не имеют нуклеотида, относятся к вегетативным («незрелым») формам возбудителя.
Затем происходит внедрение хламидии в клетку путем инвагинации участков плазмалеммы и образования фагоцитарных вакуолей (эндоцитоз). Данный этап продолжается от 7 до 10 ч.
Процесс трансформации РТ в ЭТ занимает 36-42 ч. На данном этапе обнаруживаются переходные (промежуточные) тельца хламидий.
Заканчивается жизненный цикл хламидий выходом ЭТ из эндосомы и разрушением инфицированной клетки. Однако возможно сохранение жизнеспособности инфицированной клетки при выходе ЭТ путем экзоцитоза. Это наблюдается при бессимптомном течении хламидийной инфекции. Через 48-72 ч освободившиеся ЭТ проникают в новые клетки-мишени.
Наиболее важным моментом является то, что при первичной инвазии возбудителя полный цикл развития хламидий занимает около 100 ч (4 сут). Однако при возникновении неблагоприятных биохимических условий(например, в условиях проводимой антибиотикотерапии) продолжительность жизненного цикла развития хламидий может значительно увеличиваться, достигая нескольких недель. При этом существует форма латентной инфекции с периодическим реци-дивированием и хронический хламидиоз.
Вторым важным аспектом патогенеза хламидийной инфекции является влияние хламидий на процессы иммунитета. Ведущая роль в защите от хламидийной инфекции принадлежит Т-хелперам, активирующих фагоцитарную активность макрофагов. В то же время поликлональная активация В-лимфоцитов приводит к повышению выработки иммуноглобулинов классов М, А и G.
Поглощение хламидий моноцитами периферической крови ведет к их диссеминации по всему организму. Моноциты, оседая в тканях суставов, сосудов, сердца, превращаются в тканевые макрофаги, которые сохраняют жизнеспособность в течение нескольких месяцев. Локальная антигенная стимуляция приводит к формированию фиброзных гранулем в здоровой ткани. Высвобождение хламидий приводит к образованию специфических антител, даже при отсутствии хламидийного антигена в области входных ворот инфекции.
При урогенитальном хламидиозе отсутствуют патогномоничные клинические проявления и выраженная симптоматика заболевания. У 50-70% женщин инфекция протекает бессимптомно. Отсутствие клинических симптомов заболевания лишь указывает на временное равновесие между паразитом и хозяином в условиях ограничивающих, но не препятствующих размножению патогенного внутриклеточного микроорганизма. Хламидийная инфекция с клинически бессимптомным течением является не менее опасной, чем ее манифестные формы, требует проведения лечебных и профилактических мероприятий, воздействующих на возбудитель и повышающих защитные силы организма.
По клиническому течению выделяют свежий урогенитальный хламидиоз (давность заболевания менее 2 мес) и хронический (более 2 мес). Свежий урогенитальный хламидиоз подразделяется на острую, подострую и торпидную стадии.
Первичное инфицирование Chlamydia trachomatis выявить практически не удается. В связи с этим деление хламидийной инфекции на острую, хроническую и торпидную формы весьма условно.
Клиническая манифестация заболевания, как правило, имеется при наличии смешанной инфекции или на фоне снижения местной или общей реактивности организма. При этом именно ассоциированные возбудители обусловливают клинические проявления заболевания.
Формирование клинического диагноза может основываться только на результатах комплексного клинического и лабораторного обследования. Обязательным является выделение возбудителей (этиология), определение топики поражения и ассоциированных осложнений.
Таким образом, особенности инфекционного процесса, малосимптомность клинических проявлений, возможность персистенции хламидий в жизнеспособных клетках, сложности контроля за излеченностью инфекции, диктуют необходимость подбора схем этиотропного лечения заболевания, обладающих высокой микробиологической эффективностью, удовлетворительным комплаенсом и высокой биодоступностью.
Одним из препаратов выбора для лечения хламидийной урогенитальной инфекции у женщин является азитромицин (Сумамед). В то же время, возникающие на фоне хламидиоза дефекты иммунного ответа, требуют комбинации антибиотика с иммунокорригирующими препаратами.
Имеющиеся в настоящее время иммунокорректоры не обладают специфическим действием на активацию локального иммунитета. Их необоснованное применение (отсутствие клинических признаков иммунодефицита, персистенции инфекции) может спровоцировать гипериммунную реакцию, что приведет к углублению уже имеющихся нарушений, так как сосудистое русло и ткани органов репродукции обладают повышенной чувствительностью к иммунным комплексам, продуктам воспаления.
Избыточная стимуляция T-лимфоцитов провоцирует аутоиммунные процессы. Гиперактивация В-лимфоцитов стимулирует повышенную выработку иммуноглобулинов, повышение концентрации комплексов антиген-антитело, что приводит к блокированию фагоцитов, повреждению микрокапилляров. Чрезмерная стимуляция макрофагов и нейтрофилов может реализоваться в повышении выделения интерлейкинов, моноаминов, фактора некроза опухоли, что инициирует повреждение клеток и снижает возможности фагоцитов в инактивации иммунных комплексов.
В этом случае активированное состояние иммунной системы может быть опасным для организма, а применение высокоактивных иммуномодулирующих препаратов нанесет вред.
Таким образом, активная иммуностимулирующая терапия показана только больным с клиническими проявлениями иммунодефицита и длительно персистирующей генитальной инфекцией.
Вместе с тем в последние годы широко применяются препараты рекомбинантного интерферона а-2b (виферон, кипферон, реальдирон, интрон-А). Следует отметить, что отечественный препарат Виферон предназначен для ректального введения (или местного использования). Интерфероны обладают неспецифическим действием, препятствующим внутриклеточной сборке чужеродных белков.
В настоящем исследовании принимали участие 143 женщины со свежим неосложненным хламидиозом и 189 пациенток с давностью заболевания более 4 мес. У всех женщин были исключены другие инфекции, передаваемые половым путем.
Применение азитромицина (Сумамеда) для лечения хламидийной инфекции в гинекологической практике
Обнаружение абсолютно патогенных микроорганизмов хламидий во всех случаях требует проведения специфической терапии. В связи с этим, даже при так называемой персистенции инфекции и отсутствии клинических проявлений заболевания, лечение необходимо. Каждая группа обследованных была разделена на две подгруппы в зависимости от варианта проводимого лечения.
При свежем неосложненном урогенитальном хламидиозе 92 женщины получали 1,0 г азитромицина (Сумамеда) перорально однократно (2 табл по 500 мг). 51 пациентке назначали Сумамед по 500 мг (1 табл) в день на протяжении 3 дней. Одновременно с антибиотикотерапией проводили интерферонотерапию в виде ректальных свечей, содержащих 150 000 ME интерферона-a по 3 раза в течение суток на протяжении 10 дней.
Аналогичное лечение проводилось половым партнерам женщин, входивших в исследование.
Ни один из современных методов диагностики хламидиоза не обеспечивает 100% надежности. Поэтому лабораторная диагностика должна основываться на сочетании минимум двух методов, одним из которых должен являться культуральный. Диагностику хламидийной инфекции проводили с помощью выделения возбудителя на культуре клеток McCoy, амплификации гомологичных участков ДНК с помощью полимеразной цепной реакции на аппарате «Терцик», для реакции прямой иммунофлюоресценции применяли набор ХлаМоноСкрин (Ниармедик, Россия).
Полимеразная цепная реакция (ПЦР) обладает преимуществами по сравнению с иммунологическими методами:
Таким образом, в данной работе было принято, что наиболее достоверным методом диагностики хламидиоза является сочетание культурального исследования и полимеразной цепной реакции. Материалом для исследования служили отделяемое цервикального канала, моча, содержимое брюшной полости и полостей внутренних половых органов.
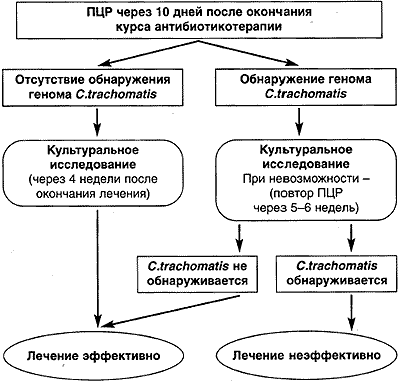
Рис. 1.
Схема проведения контроля за эффективностью терапии урогенитального хламидиоза.
Топическую диагностику различных форм хламидиоза осуществляли на основании клинического обследования, расширенной кольпоскопии, ультразвукового исследования, лапароскопии.
С целью контроля за эффективностью терапии применяли следующую схему (рис. 1).
После получения данных о микробиологической эффективности проведенного лечения (71,1%) 236 всех пациенток остались под нашим наблюдением в течение 18 мес. Им с интервалом в 6 мес проводилось контрольное лабораторное обследование, включавшее сочетание культурального метода идентификации хламидий и полимеразной цепной реакции.
В результате проведенного исследования было установлено, что в группе женщин с неосложненным свежим хламидиозом максимальная эффективность терапии достигала 93%. При этом показатели микробиологической и клинической эффективности проведенной терапии достоверно не отличались на протяжении всего времени наблюдения (18 мес).
Отмечено, что из 92 пациенток, первой подгруппы только одна не выполнила условий приема Сумамеда, приняв препарат во время еды. Среди 56,9% женщин второй подгруппы, получавших антибиотик в течение 3 дней, наблюдались колебания между временем приема препарата до 3,2 ± 0,6 часа. Не выполнили условий применения антибиотика, самостоятельно прекратив прием сумамеда 8 больных (15,7%).
Эрадикация возбудителя наблюдалась у 81,1% больных к моменту первого лабораторного контроля после лечения, а исчезновение клинической симптоматики у 85,3% женщин было достигнуто к 14 дню после окончания терапии.
Среди побочных эффектов на фоне приема Сумамеда у одной женщины возникла аллергическая реакция по типу крапивницы (в группе с однократным приемом антибиотика), а у 4 (7,8%) больных из 51, принимавших Сумамед на протяжении 3 дней, в течение недели была отмечена диарея.
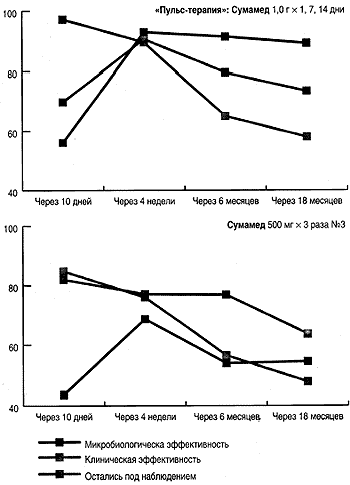
Рис. 2.
Клиническая и микробиологическая эффективность Су-мамеда для лечения урогенитального хламидиоза.
Наиболее существенные различия в эффективности терапии и соблюдении пациентами правил, режима и длительности приема препаратов были отмечены при лечении пер-систирующей хламидийной инфекции.
Так, микробиологическая и клиническая эффективность различных вариантов терапии урогенитального хламидиоза представлена на рис. 2.
Как видно на рис. 2, показатели микробиологической и клинической эффективности лечения персистирующего хламидиоза достигали максимальных значений к 4 неделям после окончания лечения. Только при проведении первого контроля клиническая эффективность превалировала над микробиологической. За 1,5 года показатели эффективности терапии урогенитальной хламидийной инфекции после использования «пульс-терапии» Сумамедом снижаются незначительно.
В то же время, при применении других схем приема антибиотика частота элиминации возбудителя встречается реже, чем клиническое излечение, а эффективность терапии не превышает 82%.
На фоне пролонгированных схем приема Сумамеда общая частота побочных явлений не превышала 3,7%, при этом до 3/4 из них отмечены среди женщин, использовавших непрерывный режим приема препарата.
Таким образом, азитромицин (Сумамед) обладает высокой эффективностью для лечения свежего неосложненного хламидиоза вне зависимости от схемы приема. Схему с однократным приемом препарата характеризует высокий комплаенс, низкая частота побочных реакций.
При лечении персистирующей хламидийной инфекции наибольшей клинической и микробиологической эффективности, удлинения времени безрецидивного промежутка, позволяет добиться «пульс-терапия» азитромицином (Сумамедом), включающая прием 1,0 г препарата на 1-7-14-й дни лечения. Создание терапевтических концентраций азитромицина (Сумамеда) в инфицированных тканях в течение 5-7 дней после однократного перорального его приема позволяет добиться эрадикации возбудителя и длительного сохранения антибактериального эффекта. При необходимости длительного приема препарата подобные его свойства определяют возможность дискретного назначения Сумамеда, что приводит к уменьшению побочных эффектов и повышению комплаентности проводимого лечения.
Современные аспекты лечения воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза характеризуются различными проявлениями, в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хлами
Воспалительные заболевания органов малого таза характеризуются различными проявлениями, в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место в послеродовом или послеабортном периодах, во время менструаций, при различных внутриматочных манипуляциях (введении внутриматочных контрацептивов (ВМК), гистероскопии, гистеросальпингографии, диагностических выскабливаниях) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалища, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний, способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции.
В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Эндометрит
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как Т-лимфоциты и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой, и возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом с палочкоядерным сдвигом, увеличением скорости оседания эритроцитов (СОЭ). Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс заканчивается, реже переходит в подострую и хроническую форму, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя, дозы и длительность применения антибиотиков определяются тяжестью заболевания. Из-за угрозы анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительны цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день внутримышечно или внутривенно капельно + гентамицин по 80 мг 3 раза в сутки внутримышечно + метронидазол по 100 мл внутривенно капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз в сутки. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не менее 7–10 дней.
В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250 000 ЕД 4 раза в день или флуконазол по 50 мг в день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать назначение инфузионных средств, например: раствор Рингера — 500 мл, полиионные растворы — 400 мл, 5% раствор глюкозы — 500 мл, 10% раствор хлорида кальция — 10 мл, унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза в сутки. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин), кровозамещающих растворов, плазмы, эритроцитарной массы, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем высокой частоты или ультравысокой частоты (УВЧ), магнитотерапию, лазеротерапию.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день — 10 дней;
– диклофенак ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;
– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Рекомендуется дополнительное лечение.
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон);
– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест);
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден);
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Дополнительное лечение в дни менструаций включает следующее.
Тетрациклины (обладают широким спектром действия: грамположительные кокки, спорообразующие бактерии, неспорообразующие бактерии, грамотрицательные кокки и палочки, хламидии, микоплазмы): доксициклин по 100 мг 2 раза в день.
Макролиды (активны в отношении грамположительных кокков, грамотрицательных бактерий, гарднерелл, хламидий, микоплазм, уреаплазм):
– азитромицин по 500 мг 2 раза в день;
– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
Фторхинолоны (активны в отношении всех грамположительных и грамотрицательных бактерий): ципрофлоксацин по 500 мг 2 раза в день; офлоксацин — 800 мг однократно в день в течение 10–14 дней.
Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 4 раза в день.
Противогрибковые средства (активны в отношении грибов рода Candida):
– нистатин по 250 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
Острый сальпингоофорит
Относится к самым частым заболеваниям воспалительной этиологии у женщин. Каждой пятой женщине, перенесшей сальпингоофорит грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки, и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать более широкие области малого таза, распространяясь на все близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да в этом и нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных пациентов наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания воспаления.
Острый сальпингоофорит лечится также антибиотиками, (предпочтительнее фторхинолоны III поколения — ципрофлоксацин, офлоксацин, пефлоксацин), так как нередко сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
При нетяжелой форме назначается следующее.
1. Антибактериальная терапия перорально в течение 5–7 дней.
– азитромицин по 500 мг 2 раза в день;
– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
– ципрофлоксацин по 500 мг 2 раза в день;
– офлоксацин — 800 мг однократно в день — 10–14 дней.
2. Производные нитроимидазола перорально (активны в отношении анаэробов, простейших):
– метронидазол по 500 мг 3 раза в день;
– орнидазол по 500 мг 3 раза в день.
3. Противогрибковые средства перорально (активны в отношении грибов рода Candida):
– нистатин по 500 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
4. Антигистаминные препараты перорально (предупреждают развитие аллергических реакций):
– фексофенадин по 180 мг 1 раз в день;
– хлоропирамин по 25 мг 2 раза в день.
Дополнительное лечение включает следующее.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день;
– диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
При тяжелом течении назначаются препараты следующих групп.
1. Антибактериальная терапия перорально в течение 7–10 дней. Во время антибактериальной терапии оценка клинической эффективности комбинации препаратов проводится через 3 дня, при необходимости — смена препаратов через 5–7 дней.
– ципрофлоксацин 1000 мг однократно в день;
– пефлоксацин, офлоксацин по 200 мг 2 раза в день внутривенно.
– гентамицин по 240 мг 1 раз в день внутривенно;
– амикацин по 500 мг 2 раза в день внутривенно.
2. Противогрибковые средства (активны в отношении грибов рода Candida): флуконазол 150 мг однократно перорально.
3. Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 2 раза в день внутривенно.
4. Коллоидные, кристаллоидные растворы (внутривенно капельно):
– реополиглюкин 400 мл;
– глюкоза 5% раствор 400 мл.
5. Витамины и витаминоподобные вещества (оказывают антиоксидантное действие). Внутривенно струйно или капельно в 0,9% растворе натрия хлорида:
– аскорбиновая кислота 5% раствор 5 мл;
– кокарбоксилаза 100 мг.
Дополнительное лечение включает следующее.
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;
– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Лечение при хроническом сальпингоофорите включает следующее.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день после еды — 10 дней;
— диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
Рекомендуется дополнительное лечение.
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон)
– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест).
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден)
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Низкодозированные пероральные контрацептивные препараты нормализуют функцию гипоталамо-гипофизарно-яичниковой системы. При длительном приеме необходим контроль гемостаза, функций печени.
Пельвиоперитонит
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните средней тяжести температура повышается, пульс учащается, однако функция сердечно-сосудистой системы нарушается незначительно. При пельвиоперитоните кишечник остается невздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг лейкоцитарной формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — следует определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как цефтриаксон, перазон, цефтазидим, предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение цефотаксима в дозе 1,0–2,0 г 2–4 раза в сутки внутримышечно или 1 дозу — 2,0 г внутривенно в сочетании с гентамицином по 80 мг 3 раза в сутки (можно гентамицин вводить однократно в дозе 160 мг внутримышечно). Обязательно следует сочетать эти препараты с введением метронидазола внутривенно по 100 мл 1–3 раза в сутки. Курс лечения антибиотиками следует проводить не менее 5–7 дней и варьировать можно в основном базисный препарат, назначая цефалоспорины II и III поколения (цефамандол, цефуроксим, цефтриаксон, перазон, цефтазидим и другие в дозе 2–4 г в сутки) [14].
При неэффективности стандартной антибиотикотерапии применяется ципрофлоксацин в дозировке 500 мг 2 раза в день в течение 7–10 дней.
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если в этом возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессировании воспаления и о возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов реополиглюкина, Рингера, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза в сутки внутривенно [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту по 0,25 г/сут в течение 7–10 дней, а также внутривенно введение реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапию, тиосульфат натрия, гумизоль, плазмол, алоэ, фиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, который обеспечивает анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Гнойные тубоовариальные образования
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие особенности, касающиеся формирования гнойных тубоовариальных абсцессов:
Встречаются следующие морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково — антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. При гнойных процессах последствия воспалительной реакции в тканях носят зачастую необратимый характер. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью. Часто наблюдается тяжелое нарушение функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют собой тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить характерные синдромы.
Стратегия лечения данной группы больных строится на органосохраняющих операциях, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной и время операции, и выбор ее объема должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток, особенно при дифференциации с онкологическим процессом. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно целесообразно введение одной суточной дозы антибиотиков на операционном столе, сразу после окончания операции. Эта концентрация является необходимой и создает барьер для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры b-лактамные антибиотики (цефоперазон, цефтриаксон, цефтазидим, цефотаксим, имипинем/циластатин, амоксициллин + клавулановая кислота).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками. Курс лечения назначается в соответствии с клинической картиной, лабораторными данными; он не должен быть прекращен ранее чем через 7–10 дней. Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, гипербарическая оксигенация, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетается с иммуностимулирующей терапией (ультрафиолетовое облучение, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью восстановления функции органа и профилактики.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва