Синусы дифференцируются в легких что это такое
Прикорневая пневмония у взрослых
Прикорневая пневмония – разновидность воспаления лёгких. Воспалительный процесс локализуется в участках легочной ткани, расположенных возле корня лёгкого. Диагностика прикорневого воспаления лёгких бывает сложной. Врачи Юсуповской больницы проводят обследование пациентов, обращающихся с жалобами, свидетельствующими о воспалительном процессе в дыхательных путях, с помощью современной аппаратуры ведущих производителей Европы, Японии, США, которая постоянно обновляется. Использование качественных реагентов для выполнения лабораторных анализов позволяет получить точные результаты исследований.
В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области пульмонологии. Они используют для лечения пациентов наиболее эффективные и безопасные лекарственные препараты, индивидуальные схемы. Применение современной физиотерапевтической аппаратуры и инновационных методик лечебной физкультуры в комплексной терапии прикорневой пневмонии позволяет сократить сроки пребывания пациента в стационаре.
Причины прикорневой пневмонии
Воспалительный процесс в лёгких вызывают различные микроорганизмы: бактерии (пневмококки, стрептококки, стафилококки), вирусы, простейшие, грибки. Они могут попасть в легочную ткань извне, распространиться по кровеносным или лимфатическим сосудам из очага воспаления, локализованного в организме человека. Воспаление вызывают и условно патогенные микроорганизмы, которые постоянно находятся в верхних дыхательных путях. Под воздействием провоцирующих факторов (охлаждения, снижения иммунитета) их агрессивность повышается, они начинают размножаться и продвигаться по дыхательным путям. Происходит нарушение структуры и функции реснитчатого эпителия бронхов, он утрачивает защитную функцию. Изменяется вязкость секрета бронхов, микроорганизмы выделяют токсины, пагубно влияющие на весь организм человека.
Патологический процесс развивается под воздействием двух факторов: снижения реактивности макроорганизма и повышения вирулентности микроорганизмов. Под реактивностью организма подразумевают его способность сопротивляться. Ключевое значение в развитии прикорневой пневмонии имеет своевременность и интенсивность иммунного ответа. Иммунитет снижается под воздействием следующих факторов:
Прикорневая пневмония у взрослых развивается под воздействием нескольких провоцирующих факторов. Патологический процесс чаще локализуется в правом лёгком, что обусловлено анатомо-физиологическими особенностями бронхиального дерева. Правый бронх шире и короче левого, поэтому при прочих равных условиях микроорганизмам проще закрепиться на слизистой оболочке правого бронха и проникнуть в правое лёгкое. По этой причине воспаление чаще бывает правосторонним. Левосторонняя прикорневая пневмония встречается гораздо реже. Так как просвет левого бронха уже, он хуже дренируется и воспалительный процесс сохраняется дольше.
Симптомы прикорневой пневмонии
Прикорневая пневмония проявляется следующими симптомами: высокая температура тела (до 40 0 С), кашель, одышка. При затяжном характере воспаления лёгких температура тела может держаться на уровне 37-38 0 С неделями. Кашель вначале сухой, со временем он становится влажным, мучительным. При бактериальном характере прикорневой пневмонии имеют место выраженные симптомы интоксикации:
Прикорневая пневмония у взрослых часто протекает без типичной для воспаления легких боли в грудной клетке, в боку или под лопаткой. У детей заболевание развивается стремительно, симптомы интоксикации выражены сильнее, чем у взрослых.
Диагностика прикорневой пневмонии
Пульмогологи Юсуповской больницы при подозрении на прикорневую пневмонию проводят всестороннее обследование пациента: сбор анамнеза, осмотр, пальпацию и перкуссию грудной клетки, аускультацию лёгких. Врачи назначают анализ крови и рентгенографию органов грудной клетки. В сложных случаях проводят компьютерную или магнитно-резонансную терапию.
Физикальные методы обследования в большинстве случаев прикорневой пневмонии являются малоинформативными. Наличие повышенного содержания лейкоцитов и скорости оседания эритроцитов в анализе периферической крови говорит лишь о воспалительном процессе в организме.
Основным методом диагностики прикорневой пневмонии являются рентгенологические методы исследования. На рентгенограммах врач может увидеть локализацию воспаления, дифференцировать прикорневое воспаление лёгких от других заболеваний дыхательных путей. Но при прикорневой пневмонии интерпретация рентгенографического исследования может быть затруднительной. Затемнение от воспалённого очага часто наслаивается на корень лёгкого. В результате легочный корень на рентгеновском снимке «расширяется», что может указывать на новообразование или туберкулёз.
Наиболее точным методом диагностики прикорневой пневмонии является компьютерная томография. Она позволяет более точно определить состояние бронхов и легочной ткани, лимфатических узлов, увидеть неоднородную структуру тени. Для того чтобы определить возбудитель и его чувствительность к антибактериальным препаратам, проводят исследование мокроты.
Лечение прикорневой пневмонии
Пульмонологи Юсуповской больницы проводят комплексную терапию прикорневой пневмонии:
При лечении прикорневой пневмонии следует соблюдать постельный режим, пить много жидкости, принимать витамины. В Юсуповской больнице пациентам обеспечивают качественное полноценное питание, богатое белками, углеводами, витаминами и микроэлементами.
В комплексном лечении пневмонии особое место отводится физиотерапевтическим процедурам. Сразу же после нормализации температуры проводят дециметровое волновое лечение воспалительного инфильтрата. В Юсуповской больнице ультразвуковые аэрозольные ингаляции с раствором антибиотиков, муколитиков, гепарина или глюкокортикостероидов выполняют с помощью специальных ультразвуковых ингаляторов или небулайзеров. Парентеральным и энтеральным применением антибиотиков их вводят в дыхательные пути ингаляционным методом.
Лекарственный электрофорез с антибиотиками, отхаркивающими препаратами и низкомолекулярными гепаринами применяют для улучшения отхождения мокроты и предотвращения образования спаек. Пациентам с ослабленным иммунитетом назначают импульсную УВЧ-терапию. Физиотерапевты Юсуповской больницы для лечения прикорневой пневмонии применяют магнитофорез антибактериальных препаратов в дыхательную систему и ультрафиолетовое облучение органов грудной клетки, обладающее иммуностимулирующим эффектом. Для улучшения отхождения мокроты и дренажа бронхов делают массаж грудной клетки с использованием различных приёмов вибрации.
Позвоните по телефону в Юсуповскую больницу и Вас запишут на приём к пульмонологу. После обследования врач назначит индивидуальное лечение.
Метод КТ-диагностики для выявления фиброза легких
Фиброз — это разрастание соединительной ткани с появлением рубцов из-за нарушения механизмов заживления раневой поверхности.
Когда заживление протекает неправильно, могут возникать рубцовые изменения, приводящие к тому, что орган не может функционировать в полном объеме.
Соответственно, фиброз легких представляет собой рубцовые изменения ткани легких. Количество клеток, способных насыщать кровь кислородом, уменьшается. Следовательно, снижается дыхательная эффективность — развивается дыхательная недостаточность, приводящая к интоксикации, сначала при нагрузке, при усугублении течения заболевания — в покое, а далее — даже во сне. Рубцовая ткань в легких не только обладает пониженными функциональными свойствами, но и служит прекрасной средой для развития присоединенных инфекций, например, таких как бактериальная (пневмококковая или стафилококковая) пневмония.
Фиброз легких — это исход воспаления тканей во время интерстициального (то есть с поражением межклеточной соединительной ткани) заболевания легких. К причинам развития подобного заболевания могут относиться травмы легких, высокая загрязненность окружающей среды, курение, вдыхание наркотических веществ, плесени, органической, асбестовой, кварцевой и угольной пыли, инфекционные, аутоиммунные, вирусные заболевания и их осложнения — бронхит, туберкулез, пневмония, COVID-19 и многое другое.
Еще недавно синонимом самих интерстициальных заболеваний был пневмофиброз, но, к счастью, было установлено, что не все варианты таких заболеваний легких являются фиброзирующими.
Самый сложный и практически не поддающийся лечению — первичный, или идиопатический фиброз легких — быстро прогрессирующее фиброзирующее заболевание легких, причина которого неизвестна.
Симптомы фиброза легких
Легочный фиброз характеризуется симптомами одышки и сухого кашля (редко продуктивного — с мокротой) при физической нагрузке, непрекращающейся болью в области грудной клетки, быстрой утомляемостью на фоне затрудненного дыхания, похудением без изменения диеты. При аускультации легких (выслушивании с помощью фонендоскопа) выявляются ранние (в фазе вдоха) инспираторные, то есть дыхательные хрипы, чаще всего локализующиеся в нижних задних зонах легких.
Фиброз может развиваться как в одном легком, так и в двух одновременно. Также возможны очаговая и тотальная формы фиброза. При тотальной форме зачастую требуется оперативное вмешательство, так как поражена большая часть легких. При очаговой форме изменения носят локальный характер.
КТ-диагностика фиброза легких
Золотой стандарт диагностики фиброза легких — компьютерная томография высокого разрешения. КТ-диагностика легочного фиброза позволяет достоверно выявить степень поражения легких, определить локализацию рубцовой ткани. Этот метод диагностики признан одним из самых чувствительных неинвазивных методов выявления легочного фиброза. Так, проведенные сравнительные исследования уже в 1990 году показали, что фиброз легких с помощью компьютерной томографии в режиме высокого разрешения (КТВР) был обнаружен в 91% случаев и только в 39% — с использованием рентгенографии органов грудной клетки.
При наличии фиброза легких в серьезной стадии на КТ виден паттерн (термин, принятый для обозначения патологических признаков в медицине) так называемого «сотового» легкого — это состояние видно на сканах как однотипные, расположенные в несколько рядов кисты, содержащие воздух, в пораженных частях одного или обоих легких. На ранних стадиях легочного фиброза подобная картина не наблюдается, поэтому потребовался поиск признаков на КТ, позволяющих выявить болезнь в ее начале. Одним из таких признаков оказалось наличие на снимках картины «матового стекла» — очагов незначительного уплотнения легочной ткани. Также специфические признаки фиброза у пациента можно обнаружить при проведении КТ легких с функциональными пробами. Так, один из признаков — субплевральное усиление периферического легочного интерстиция — ранее считался признаком отсутствия патологии. Подобные изменения практически невозможно отследить при помощи других методов аппаратной диагностики.
На данный момент точность методов КТ-диагностики растет благодаря введению новых протоколов исследований и тщательного изучения результатов многочисленных исследований. При этом ведущая роль в диагностическом процессе отводится врачу-рентгенологу, который трактует видимые изменения как легочный фиброз или его отсутствие. Поиск ранних лучевых признаков фиброзирующей болезни легких — ключевой момент для своевременного назначения противофибротической терапии.
Также именно мультисрезовая КТ при поставленном диагнозе используется для оценки скорости прогрессирования заболевания, выявления благоприятного и неблагоприятного типов фиброзных изменений, успеха лечения и правильности подбора терапевтический препаратов.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Флюорография
(радиофотография, рентгенофотография, рентгенофлюорография, ФЛГ)
Рентгенодиагностика
Общее описание

Стандартная частота прохождения флюорографического исследования — 1 раз в год. Такая периодичность актуальна для подростков и взрослых людей, не имеющих каких-то специальных показаний. В то же время существует группы людей, которым рекомендуется делать флюорографию 2 раза в год. Среди них:
Флюорография является массовым методом обследования для выявления скрыто протекающих заболеваний органов грудной полости: туберкулеза органов дыхания, пневмокониозов, неспецифических воспалительных заболеваний и опухолей легких и средостения, поражений плевры.
На основании флюорографических исследований отбирают лиц с подозрением на заболевания органов грудной полости. Пациентам, у которых обнаружены изменения в легких или сердце, проводят рентгенографию.
Трактовка флюорографического заключения
Корни уплотнены, расширены
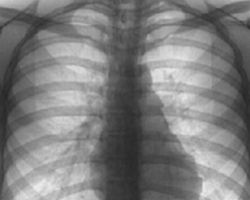
Корни тяжистые
Данный рентгенологический признак может выявляться при наличии как острого, так и хронического процесса в легких. Чаще всего тяжистость корней легких либо тяжистость легочного рисунка наблюдается при хронических бронхитах, особенно при бронхите курильщика. Этот признак наряду с уплотнением и расширением корней также типичен для хронического бронхита курильщиков. Также, этот признак в совокупности с другими, может наблюдаться при профессиональных заболеваниях легких, бронхоэктатической болезни, при онкологических заболеваниях.
Усиление легочного (сосудистого) рисунка
Легочный рисунок образован в большей мере тенями сосудов: артерий и вен легких. Именно поэтому некоторые используют термин сосудистый (а не легочный) рисунок. Усиление легочного рисунка наблюдается при остром воспалении любого происхождения, например, ОРВИ, бронхите, пневмонии. Усиление легочного рисунка наблюдается при врожденных пороках сердца с обогащением малого круга, сердечной недостаточности, митральном стенозе. Но вряд ли эти заболевания могут быть случайной находкой при отсутствии симптомов. Усиление легочного рисунка при воспалительных заболеваниях, как правило, исчезает в течение нескольких недель после перенесенного заболевания.
Фиброз
Признаки фиброза на снимке говорят о перенесенном заболевании легких. Часто это может быть проникающая травма, оперативное вмешательство, острый инфекционный процесс (пневмония, туберкулез). Фиброзная ткань является разновидностью соединительной и служит замещением свободного пространства в организме. В легких фиброз является в большей степени положительным явлением.
Очаговые тени (очаги)
Это разновидность затемнений легочного поля. Очаговыми тенями называют тени размерами до 1 см. Расположение таких теней в средних и нижних отделах легких чаще всего говорит о наличии очаговой пневмонии. Если такие тени обнаружены и в заключении добавлено «усиление легочного рисунка», «слияние теней» и «неровные края» — это верный признак активного воспалительного процесса. Если же очаги плотные и более ровные — происходит затихание воспаления. Расположение очаговых теней в верхних отделах легких типично для туберкулеза.
Кальцинаты
Кальцинаты — тени округлой формы, по плотности сравнимые с костной тканью. Чаще всего кальцинаты образуются в месте воспалительного процесса, вызванного микобактерией туберкулеза. Таким образом, бактерия оказывается «похоронена» под слоями солей кальция. Подобным образом может быть изолирован очаг при пневмонии, глистной инвазии, при попадании инородного тела. Если кальцинатов множество, то вероятно, что у человека был довольно близкий контакт с больным туберкулезом, но заболевание не развилось. Наличие кальцинатов в легких не должно вызвать опасений.
Спайки, плевроапикальные наслоения
Спайки являются соединительнотканными структурами, возникшими после воспаления. Спайки возникают с той же целью, что и кальцинаты (изолировать участок воспаления от здоровых тканей). Как правило, наличие спаек не требует никакого вмешательства и лечения. Лишь в некоторых случаях при спаечном процессе наблюдаются болевые ощущения. Плевроапикальные наслоения — это утолщения плевры верхушек легких, что свидетельствует о перенесенном воспалительном процессе (чаще туберкулезной инфекции) в плевре.
Синусы свободны или запаяны
Синусы плевры — это полости, образованные складками плевры. Как правило, при описании снимка указывается и состояние синусов. В норме они свободны. При некоторых состояниях может наблюдаться выпот (скопление жидкости в синусах). Запаянный синус чаще всего является следствием перенесенного плеврита, травмы.
Изменения со стороны диафрагмы
Еще одной часто встречающейся флюорографической находкой является аномалия диафрагмы (релаксация купола, высокое стояние купола, уплощение купола диафрагмы и т.д.). Ее причины: наследственная особенность строения диафрагмы, ожирение, деформация диафрагмы плевро-диафрагмальными спайками, перенесенное воспаление плевры (плеврит), заболевания печени, заболевания желудка и пищевода, в том числе диафрагмальная грыжа (если изменен левый купол диафрагмы), заболевания кишечника и других органов брюшной полости, болезни легких (в том числе рак легких).
Тень средостения расширена/смещена
Средостение — это пространство между легкими. К органам средостения относится сердце, аорта, трахея, пищевод, вилочковая железа, лимфатические узлы и сосуды. Расширение тени средостения, как правило, происходит за счет увеличения сердца. Это расширение чаще всего бывает односторонним, что определяется увеличением левых или правых отделов сердца. Положение сердца в норме может значительно колебаться, в зависимости от телосложения человека. Поэтому то, что кажется смещением сердца влево на флюорографии, может быть нормой для невысокого полного человека. И наоборот, вертикальное или даже «каплевидное» сердце — возможный вариант нормы для высокого худого человека. При наличии гипертонической болезни, в большинстве случаев, в описании флюорограммы будет звучать «расширение средостения влево», «расширение сердца влево» или просто «расширение». Реже наблюдается равномерное расширение средостения, это указывает на возможность наличия миокардита, сердечной недостаточности. Смещение средостения на флюорограмме наблюдается при увеличении давления с одной стороны. Чаще всего это наблюдается при асимметричном скоплении жидкости или воздуха в плевральной полости, при крупных новообразованиях в ткани легких с противоположной стороны.
Нормы
В норме структурной патологии в исследуемых органах не визуализируется.
Синусы дифференцируются в легких что это такое
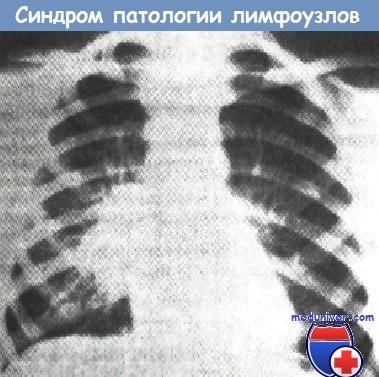
Наиболее часто этот признак наблюдается при воспалительных и фиброзных уплотнениях клетчатки корня, при гиперплазии ВГЛУ и при застойных расширениях сосудов корней легких. В тех случаях, когда увеличиваются ВГЛУ, речь идет о синдроме внутригрудной лимфаденопатии. Патологические изменения в корнях легких и во ВГЛУ сопровождают течение туберкулеза, пневмокониозов, сердечно-сосудистой патологии, различных гранулематозов, опухолевой патологии. Оценка патологии корней легких начинается из определения одно- или двусторонности поражения.
Односторонние поражения ВГЛУ требуют тщательного поиска патологии в легком на стороне поражения. Обнаружение патологии в легком позволяет расценить изменения во ВГЛУ вторичными. Если патологии в легком не выявлено, то одностороннее поражение связано с туберкулезом ВГЛУ, либо с первичным или вторичным поражением корня опухолевым процессом. Дифференцировать эти состояния позволяет оценка возраста больных и характера наружного контура тени корня легкого. Одностороннее поражение корня в детском возрасте наблюдается при туберкулезе ВГЛУ.
У взрослых такие состояния расцениваются как поражение опухолевым процессом (центральный рак) или как метастазы опухоли во ВГЛУ. При этом обязательно учитываются наружные контуры пораженного корня легкого. Резкие, полициклические контуры сопровождают метастазы злокачественной опухоли во ВГЛУ, а нечеткие «лучистые» — центральный рак легкого с перибронхиальным характером роста злокачественной опухоли.
При двусторонней патологии в корнях определяют состояние сердца, легких и ВГЛУ. Увеличение размеров сердца вызывает застой крови в сосудах корней, ведет к расширению корней. Такие состояния бывают у больных в связи с нарушением функционального состояния сердечно-сосудистой системы. Двустороннее симметричное увеличение ВГЛУ наблюдается при саркоидозе, при ОРВИ и метастазах злокачественных опухолей.
Увеличение ВГЛУ и изменение структуры сосудов корня легкого сопровождает также течение диссеминированного туберкулеза и пневмокониозов. Диагноз пневмокониозов подтверждается указаниями в анемнезе на длительную работу в условиях запыленности.
Лимфаденопатии при туберкулезе ВГЛУ и саркоидозе органов дыхания (СОД) в ряде случаев затрудняют решение диагностических вопросов. Чаще всего лимфаденопатии бывают одним из проявлений туберкулеза ВГЛУ в инфильтративной, туморозной или «малой» формах. Они могут сопровождать и локальные формы легочного туберкулеза первичного генеза. При СОД в начале заболевания происходит увеличение ВГЛУ, а затем при его прогрессировании появляются диссеминация и пролиферативные изменения.
Общим для туберкулеза ВГЛУ и СОД является то, что оба заболевания относятся к гранулематозам, протекающим с развитием эпителиоидно-клеточных гранулем. При проведении дифференциальной диагностики необходимо помнить, что туберкулез ВГЛУ является формой первичного туберкулеза, имеющей свои характерные черты:
— «вираж» туберкулиновых проб;
— склонность к поражению лимфатической системы (лимфангиты, лимфадениты);
— возможность поражения серозных и мозговых оболочек (плеврит, перикардит, перитонит, менингит, полисерозит);
— склонность к лимфатогенной и гематогенной диссеминации;
— наличие параспецифических реакций (фликтенулезный кератоконъюнктивит, узловатая эритема, миокардиты, перикардиты, бронхиты, гепатои спленомегалия и т. д.).
(рентгенограмма органов грудной клетки в прямой проекции)
В отличие от СОД туберкулез ВГЛУ чаще встречается у детей и подростков с измененным иммуно-биологическим фоном и высокой аллергизацией организма. Саркоидоз возникает в зрелом возрасте и чаще поражает женщин. При проведении дифференциальной диагностики необходимо выполнять требования ОДМ (субъективные данные, анамнез, объективное обследование, анализ крови, мочи, мокроты на МБТ, туберкулинодиагностика, флюорография и рентгенография в двух проекциях) и проводить необходимые дополнительные исследования.
При сборе анамнеза уделяется внимание эпидемиологическим данным, в частности вопросу контакта с больными «открытыми» формами туберкулеза, сопровождающимися бактериовыделением. Оба заболевания начинаются постепенно с невыраженных проявлений интоксикационного синдрома. Торакальные изменения присоединяются позже. При саркоидозе чаще встречается острое начало заболевания, которое проявляется синдромом Лефгрена.
В отличие от туберкулеза саркоидоз ВГЛУ рентгенологически сопровождается двусторонним, симметричным увеличением ЛУ с преимущественным поражением бронхопульмональной группы. Гиперплазия ВГЛУ при саркоидозе не сопровождается перифокальной инфильтрацией, поэтому контуры лимфатических узлов четкие. Рентгенологические изменения при саркоидозе более динамичны, чем при туберкулезе: даже без лечения в ряде случаев увеличенные ВГЛУ частично или полностью рассасываются спонтанно.
При туберкулезе ВГЛУ увеличение последних, как правило, одностороннее. При туморозных формах ТВГЛУ возможен прорыв содержимого в бронхи с образованием бронхо-лимфаденогенной каверны, чего не наблюдается при саркоидозе ВГЛУ.
При проведении туберкулинодиагностики у больных саркоидозом до 80 % отмечаются отрицательные, сомнительные и слабоположительные реакции на пробу Манту с 2 ТЕ. При туберкулезе реакции чаще выраженные и гиперергические. Динамическое наблюдение за ними позволяет выявить «вираж» — прирост диаметра инфильтрата на 6 мм и более.
При бронхоскопическом исследовании у больных СОД обнаруживаются сдавление бронхов, развертывание карины, отечность слизистой оболочки бронхов, ее гиперваскуляризация, саркоидные бугорки.
Микробиологическими исследованиями в мокроте у больного туберкулезом ВГЛУ могут выявляться МБТ. Серологические реакции и ИФА выявляют ПТАТ.
В трудных для диагностики случаях необходимо проводить игловую пунк-ционную биопсию ВГЛУ при бронхоскопии, медиастиноскопию с биопсией, биопсию периферических ЛУ или прескаленную биопсию с последующим исследованием биоптатов. При саркоидозе, в отличие от туберкулеза, в биоптате выявляют саркоидную гранулему без признаков казеоза в ней.
В отличие от туберкулеза, саркоидоз протекает более доброкачественно, с редким осложнением экссудативным плевритом, менингитом и экстрапульмо-нальным распространением процесса. Наличие кальцинатов во ВГЛУ более свойственно туберкулезу. При саркоидозе они встречаются редко.
В особо трудных и сложных диагностических условиях допускается диагностика методом терапии ex juvantibus. При саркоидозе противотуберкулезная терапия неэффективна, а при туберкулезе приносит положительные результаты уже в первые месяцы лечения.
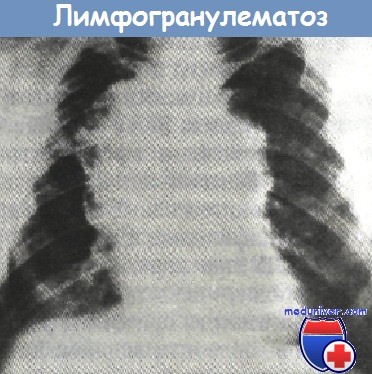
Туберкулез ВГЛУ необходимо дифференцировать также от опухолевых заболеваний кроветворной системы — гемобластозов. Они сопровождаются нарушением созревания в костном мозге клеток на разных этапах дифференцирования стволовой кроветворной клетки (острые и хронические лейкозы) или происходит развитие опухоли из кроветворной ткани с выраженным местным опухолевым ростом (лимфогранулематоз, неходжкинская лимфома).
При лимфолейкозах основу патологического процесса составляют бластные клетки, определяющие название лимфобластный лейкоз, и клетки-предшественники миелопоэза (нелимфобластный лейкоз). Они сопровождаются в начале заболевания выраженным гиперпластическим синдромом, опухолевым ростом в костном мозге и метастазированием в органы дыхания.
Увеличение ВГЛУ является общим признаком для обоих заболеваний. В отличие от туберкулеза при лимфолейкозе увеличение ВГЛУ более выражено и имеет двустороннюю локализацию. Одновременно с этим отмечается увеличение периферических ЛУ без признаков перифокального воспаления. Такие узлы плотные и в них не возникают свищи.
Интоксикационный синдром при туберкулезе выражен меньше, чем у больных лимфолейкозом, при котором медленно и постепенно нарастают явления интоксикации (снижение массы тела, лихорадка, потливость, выраженная слабость). В дальнейшем для лимфолейкоза характерным является развитие анемического и геморрагического синдромов, которых не наблюдается у больных туберкулезом.
У таких больных появляются не только мелкоточечные и мелкопятнистые высыпания на коже и слизистых оболочках, но и выраженные кровоизлияния, профузные носовые, маточные, почечные и желудочно-кишечные кровотечения.
Дифференциальной диагностике туберкулеза ВГЛУ и острого лимфолейкоза существенно помогает исследование периферической крови. Количество лейкоцитов в гемограмме при остром лимфолейкозе колеблется от низких цифр до гиперлейкоцитоза с количеством лейкоцитов 50,0 • 109/л и более. При этом определяются бластные клетки в 80—90 % (бластемия). При туберкулезе ВГЛУ не наблюдается лейкемического провала (малое количество зрелых гранулоцитов и полное отсутствие палочкоядерных, юных и метамиелоцитов).
При алейкемической форме острого лимфолейкоза бласты в крови единичные или вообще отсутствуют. В таких случаях необходимо проводить пункцию костного мозга.
Наличие в пунктате бластов более 30 % полностью подтверждает диагноз лимфолейкоза. По мере прогрессирования лимфолейкоза нарастает тромбоцитопения и усиливается анемия, чего не наблюдается при туберкулезе ВГЛУ.
Обнаружение туберкулезного эндобронхита, свищей и рубцов при проведении фибробронхоскопии, гистологическое исследование биоптатов, обнаружение МБТ при исследовании мокроты способствуют точному определению характера имеющейся патологии.
При лимфогранулематозе поражаются паратрахеальные и передние медиастинальные ВГЛУ с обеих сторон. Для туберкулеза наиболее частым является одностороннее увеличение бронхопульмональной и бифуркационной групп ЛУ центрального средостения. Системное поражение периферических ЛУ характерно для лимфогранулематоза. Оно начинается с шейных ЛУ с последующим вовлечением других групп.
При лимфогранулематозе ЛУ имеют различную консистенцию и расположены отдельными пакетами. При туберкулезе ВГЛУ имеется торакальная (одышка, тяжесть в грудной клетке, кашель) и интоксикационная симптоматика. При лимфогранулематозе из-за компрессии сосудов и нервных стволов средостения появляются сердцебиение, осиплость голоса, триада Хорнера (энофтальм, миоз, птоз).
При пальпации у больных лимфогранулематозом отмечаются гепатомегалия и спленомегалия. У больных туберкулезом ВГЛУ, как правило, печень и селезенка не увеличены. В анализах крови при туберкулезе отмечаются умеренный лейкоцитоз, палочкоядерный сдвиг нейтрофилов влево, моноцитоз, лимфоцитопения, повышенная СОЭ, а при лимфогранулематозе — анемия, лейкоцитоз, эозинофилия, моноцитоз, высокая СОЭ. Туберкулинодиагностика у них выявляет анергию.
Гуморальный иммунитет при туберкулезе ВГЛУ характеризуется повышением титра ПТАТ. В мокроте у таких больных определяют МВТ. Брон-хологические данные у больных лимфогранулематозом выявляют сдавление бронхиальных структур увеличенными ЛУ.
Бронхоскопия при ТВГЛУ часто выявляет специфическое поражение в виде эндобронхита. При рентгенологическом исследовании у больных ТВГЛУ определяют одностороннее расширение тени корня легкого в области бронхопульмональных ЛУ, а при лимфогранулематозе симптом «трубы» — расширение тени верхнего отдела среднего средостения.
Важное значение в дифференциальной диагностике этих заболеваний имеет гистологическое исследование биоптатов лимфатических узлов. При туберкулезе выявляют клетки Лангханса, а при лимфогранулематозе — клетки Березовского —Штернберга.
С туберкулезом ВГЛУ проводят дифференциацию метастатической формы рака бронхов, которая также проявляется увеличением ВГЛУ различных групп. Размеры первичной опухоли в легких могут быть минимальными.
Возраст таких больных превышает 40 лет. В анамнезе у них длительный стаж курения. Характерным проявлением является синдром сдавления верхней полой вены. При этом появляются одышка и цианоз, одутловатость лица и шеи, набухают вены грудной клетки. Эти явления нарастают и становятся ведущими в заболевании. Позднее появляется метастазирование в надключичные ЛУ.
Метастазировать во ВГЛУ могут опухоли желудка, молочной, щитовидной желез, почек и яичника. Это требует обследования различных органов и систем для выявления первичного опухолевого процесса. Для этого используются УЗИ, КТ и эндоскопические методы исследования. При исследовании периферической крови у больных с онкологической патологией выявляются анемия, повышенное содержание фибриногена и ускоренная СОЭ. Реакция на пробу Манту с 2 ТЕ у них часто отрицательная или слабоположительная.
В мокроте у больных с неопластическим процессом определяются опухолевые клетки, а у больных туберкулезом ВГЛУ — МБТ.
Фибробронхоскопическое исследование у больных с метастазами во ВГЛУ выявляет сдавление бронхов, гиповентиляцию и ателектаз. Рентгенологически при метастазировании определяются двусторонние, высокоинтенсивные тени в корнях легких с полициклическими контурами.
Неспецифические аденопатии (инфекционные гилиты) связаны с увеличением ВГЛУ при кори, коклюше, ОРВИ, острых и хронических заболеваниях ЛОР-органов.
Симптоматика при ОРВИ развивается быстро и проявляется сухим кашлем, болями в горле и насморком. Катаральные явления и лихорадка при кори дополняются коревой энантемой, пятнами Филатова—Коплика и характерной пятнисто-папулезной коревой сыпью к 6—7 дню от начала заболевания. При коклюше главным симптомом является внезапный приступообразный кашель. Приступообразный судорожный кашель обусловлен спазмом голосовой щели.
Рентгенологически неспецифические гилиты характеризуются двусторонностью и симметричностью поражения. Увеличение ВГЛУ при них значительно большее, чем при туберкулезе. Структура увеличенных ВГЛУ гомогенная. Одновременно с этим отмечается диффузное усиление легочного рисунка в нижних отделах легких.
В гемограммах больных с реактивными аденопатиями отмечаются лейкоцитоз, палочкоядерный сдвиг нейтрофилов влево, лейкопения и ускоренная СОЭ. При проведении фибробронхоскопии выявляются эндобронхиты с диффузным поражением слизистой оболочки трахеобронхиального дерева. Важное значение в установлении этиологии лимфаденопатии принадлежит оценке динамики процесса на фоне проводимого лечения неспецифическими антибиотиками и сульфаниламидами.
Такое лечение при нетуберкулезных гилитах ведет через 2—3 недели к рассасыванию увеличенных ВГЛУ, восстановлению структуры корней легких и легочного рисунка.
В дифференциальной диагностике туберкулеза ВГЛУ с увеличением тени корней легких при недостаточности левого желудочка, при гипертонической болезни, при аортальной недостаточности и митральных пороках сердца учитываются данные анамнеза, симптомы сердечной недостаточности (увеличение печени, отеки), аускультативные данные (жесткое дыхание, влажные хрипы в нижних отделах легких), ЭКГ и ЭхоКГ.
При застое крови увеличение корней обусловлено расширением легочных вен. Обе стороны обычно поражены равномерно. На рентгенограммах изменены контуры сердечной тени. В анализе мокроты таких больных выявляют «клетки сердечных пороков» (сидерофаги). Успешное лечение сердечной недостаточности ведет к положительной клинико-рентгенологической динамике.
