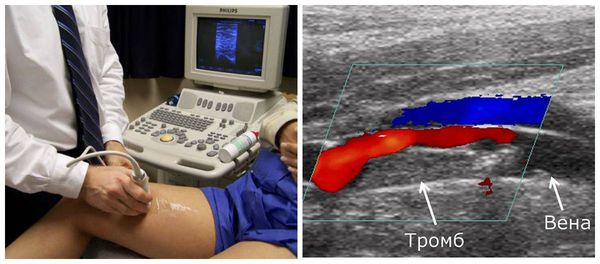
Симптом хоманса что это
Симптомы Хоманса и Мозеса
Симптомы Хоманса и Мозеса – это важнейшие проявления заболеваний сосудов нижних конечностей, по которым врач без использования аппаратуры может заподозрить тромбофлебит и тромбоз вен, в том числе окклюзивный, при котором наблюдается полная закупорка просвета сосуда тромбом.
Почему возникают заболевания вен?
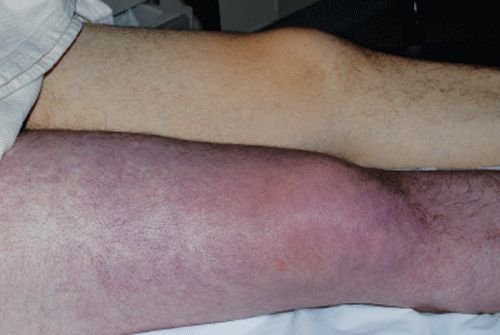
Воспаление стенок вены и перекрывание ее тромботической массой приводит к тому, что кровоток на данном участке сосудистой магистрали становится затрудненным или невозможным. Это состояние сопровождается болью в конечности, отеком мягких тканей голени или бедра, покраснением кожи. Больной ограничен в подвижности. Более того, тромбоз требует медицинского вмешательства, так как при окклюзии сосуда (полной закупорки вены) может развиться острое состояние с последующим некрозом и гангреной. А при отрывании тромба высок риск развития эмболии легочной артерии. Причинами появления патологии вен являются:
Эти и некоторые другие факторы приводят к венозным болезням, симптомы которых существенно снижают качество жизни пациентов и даже несут опасность для здоровья.
Важно: В некоторых случаях симптомы схожи с проявлениями иных болезней нижних конечностей, что затрудняет диагностику.
Чтобы избежать серьезных осложнений и начать адекватное лечение, врач должен с первых минут обращения пациента правильно поставить диагноз. В специализированных клиниках, которые занимаются диагностикой, лечением и профилактикой заболеваний сосудов, обследование проводится с использованием лабораторных и аппаратных методик. Но в некоторых случаях задействовать аппаратуру стационарного типа для проведения исследований нет возможности. А подтвердить или опровергнуть диагноз необходимо.
Важно: Ряд симптомов тромбоза и тромбофлебита схож с механическими травмами мягких тканей, например, разрывом икроножной мышцы. Также болезненные ощущения и отеки могут говорить о наличии опухоли, заболеваниях костей.
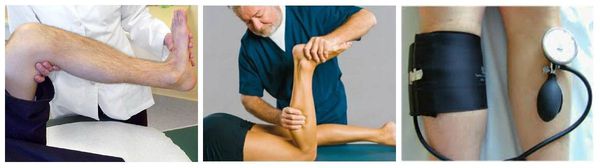
Неправильный диагноз или проволочка может стоить пациенту конечности и даже жизни. В этом случае врач должен провести функциональные пробы – методы диагностики, позволяющие идентифицировать заболевания вен без применения аппаратного оборудования. Таких проб несколько:
Важно: Врачи скорой помощи часто проводят функциональные тесты во время вызова к пациенту, когда присутствует симптоматика нарушения кровообращения в конечности. Эти же пробы проводятся при первичном осмотре пациента у флеболога.
Симптомы Хоманса и Мозеса считаются наиболее достоверными, так как они с высокой вероятностью позволяют убедиться в наличии тромба в сосуде. Они характерны исключительно для тромбофлебита или тромбоза. При заболеваниях мягких тканей и костей конечности тесты отрицательные.
Симптом Хоманса
Симптом Хоманса – это достаточно простой тест, позволяющий идентифицировать серьезную сосудистую патологию за несколько минут. Чтобы провести пробу выполняется следующая последовательность манипуляций:
Важно: Симптом Хоманса можно считать верным признаком острого заболевания вены лишь в первые несколько суток с момента развития патологии.
Симптом Мозеса
Симптом Мозеса – еще одна функциональная проба, позволяющая специалисту заподозрить заболевания глубоких вен еще на первичном осмотре. Специалист выполняет последовательное сжимание конечности в голени с боков, спереди и сзади. Если при сдавливании с боков боли не ощущается, а при сдавливании спереди и сзади, болезненность в ноге возникает, врач может предположить серьезную патологию сосудов.
Важно: Как правило, симптом Хоманса появляется несколько позже, чем симптом Мозеса.
Виды точной диагностики
Когда функциональные тесты отрицательны, но пациент жалуется на боль в ноге, наблюдаются такие признаки болезни, как покраснение и отек конечности, назначаются дополнительные обследования. Они направлены на выявление причины симптоматики.
Без дуплексного УЗ скрининга, рентгенографии и томографии не обойтись и при положительных тестах. Пробы позволяют предположить развитие тромбоза. Дальше диагноз подтверждается или исключается:
Анализ крови предоставляет данные о скорости свертываемости, вязкости крови. Анализ D-димера дает возможность определить наличие продуктов распада фибрина, что свидетельствует о наличии тромботических масс.
Дуплексный УЗ скрининг направлен на получение рисунка сосудистой магистрали конечности, выявление пораженных участков вен, оценку состояния клапанов. С помощью УЗИ врачу часто удается найти место, где тромб перекрыл сосуд.
Компьютерная томография или рентгенография с контрастным веществом поможет выявить окклюзию вены, если УЗИ не дало положительного результата. Это происходит, если тромб образовался в одной из глубоких вен.
Профилактика тромбоза
Лучшей профилактикой тромбоза остается здоровый образ жизни, который предполагает правильное питание и питьевой режим, достаточную физическую активность, отказ от вредных привычек. При предрасположенности к сосудистым заболеваниям рекомендуется регулярное посещение флеболога, направленное на разработку профилактической программы. Ношение компрессионного белья, специальные упражнения для нормализации тока крови, прием медикаментозных препаратов для укрепления сосудов – все эти рекомендации должны быть расписаны врачом для пациента в индивидуальном порядке.
Тромбоз глубоких вен
Тромбоз глубоких вен, наряду с тромбофлебитом подкожных вен и тромбоэмболией легочных артерий объединяют в единое понятие – венозные тромбоэмболические осложнения (ВТЭО).
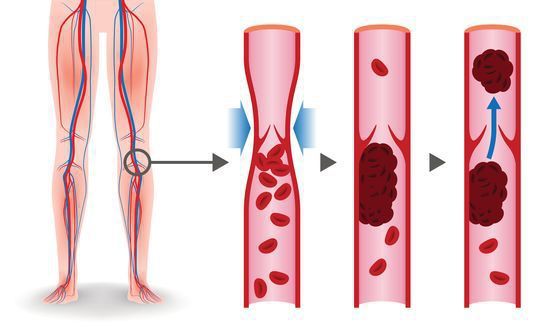
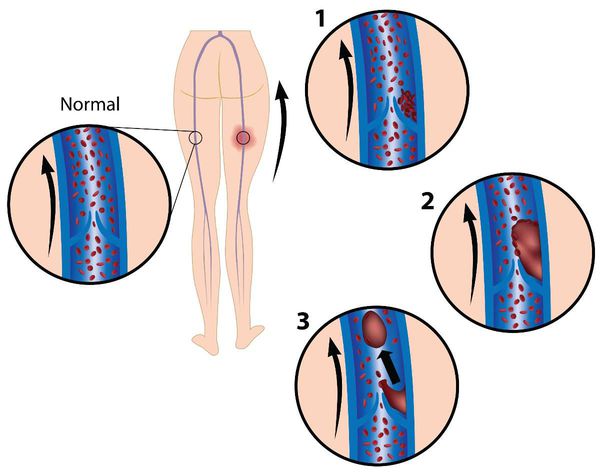
Венозный тромбоз – острое заболевание, характеризующееся образованием тромба в просвете вены с более или менее выраженным воспалительным процессом и нарушением тока крови. Наличие воспалительного компонента в зоне тромбоза определяет другое название этой болезни – тромбофлебит.
Тромбоз глубоких вен (ТГВ) – заболевание, негативно отражающееся не только на системе венозного и лимфатического возврата, но и ухудшающее функцию сердечно-сосудистой системы в целом.
Если не предпринимать активных действий к устранению данной патологии, дальнейшее течение патологического процесса принимает стойкий, склонный к саморазвитию и необратимый характер.
История изучения флеботромбоза
Изучение флеботромбоза глубоких вен насчитывает более 400 лет.
Окклюзия магистральных вен как причина гангрены впервые была описана F.Hildanus в 1593 г. Первое упоминание об илеофеморальном флеботромбозе появилось в медицинской литературе 300 лет назад, оно было сделано Mauriceau.
Понятие «тромбофлебита» впервые ввел в медицину английский хирург Джон Хантер (1728-1793), который много оперировал огнестрельные и иные ранения и отмечал частоту воспалительных процессов, сочетающихся с образованием тромбов в венах.
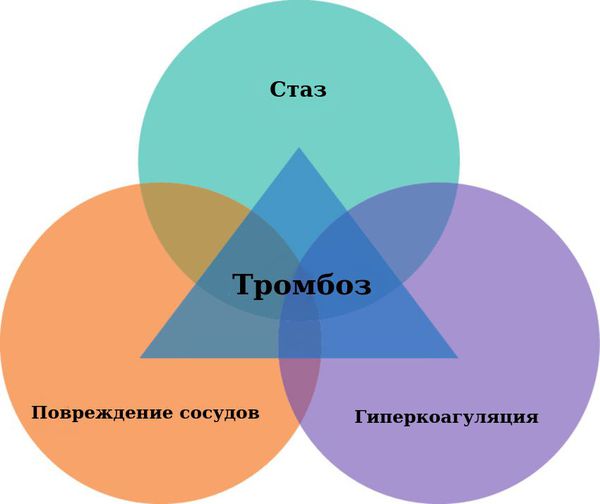
Интерес к флеботромбозу глубоких вен значительно возрос после создания теории венозного тромбоэмболизма выдающимся немецким патологоанатомом Р.Вирховым. Вскрывая в 1844 г. труп молодого человека, внезапно погибшего после того, как у него появились боли в бедре, Вирхов обнаружил тромб в правой бедренной вене и скрученный тромб в легочной артерии. После этого он ввел в медицинскую терминологию понятия «тромб» и «эмбол». В 1845 году, обнаружив в 18 случаях венозных тромбов из 76 аутопсий, в 11 случаях выявив наличие тромбоэмболии в легочную артерию, он пришел к заключению, что тромбы образуются в венах и переносятся с током крови в легочную артерию. Им же была сформулирована классическая триада, по-прежнему являющаяся наиболее полным отражением звеньев патогенеза локального сосудистого тромбообразования.
Первой русскоязычной монографией, посвященной этой проблеме, был труд И.Ф. Клейна «О тромбозе, эмболии и ихорремии», опубликованный в 1863 году.
Несмотря на то, что острые глубокие флеботромбозы в различных вариантах локализации и клинического течения существенно между собой различаются, объединяет их общность основных этиопатогенетических процессов. В основе представлений о флеботромбозах как нозологической группе лежит классическая триада Вирхова.
Несмотря на то, что тромботический процесс может развиться на любом уровне магистральных вен, более чем в половине случаев исходной точкой его развития в центростремительном направлении являются вены голени.
В подавляющем большинстве случаев тромбоз первично локализуется в венах голени, а в дальнейшем нарастает в проксимальном направлении в подколенную, бедренную и подвздошные вены.
Достаточно подробно исследован вопрос о значении факторов риска и пусковых факторах тромбозов :
Симптомы тромбоза
К симптомам острого флеботромбоза глубоких вен относятся:
Впрочем, местная гипертермия и боли походу более характерны для поверхностных тромбофлебитов. Последние же следует относить скорее к факторам риска по развитию тромбозов глубоких вен.
Классические симтомы ТГВ:
Oбщая чувствительность/специфичность этих симптомов от 3 до 91%.
Наличие симптомов не подтверждает ТГВ. Отсутствие симптомов не исключает ТГВ (до 50% пациентов не имеют ни одного клинического симптома).
Расчет вероятности тромбоза
В 1997 году Wells и соавторы разработали и протестировали клиническую модель вероятности ТГВ
Наличие каждого признака оценивается в 1 балл:
При физикальном исследовании обнаруживаются положительные симптомы:
Однако, те же симптомы будут положительными и при любом другом воспалительном процессе в исследуемой конечности.
При вовлечении в процесс бедренной вены больные отмечают ноющие боли по медиальной поверхности конечности соответственно проекции Гюнтерова канала.
Тромбоз общей бедренной вены проявляется более выраженным увеличением объема голени и даже бедра, цианозом кожных покровов, интенсивность которого возрастает по направлению к периферии. Отмечается расширение подкожных вен в дистальной части бедра и на голени. Если тромбоз распространяется на устье большой подкожной вены бедра, то развивающаяся в поверхностной венозной системе гипертензия приводит к выключению перекрестных с контралатеральной конечностью анастомозов. При этом наблюдается усиление рисунка подкожных вен в области лобка и паха. При пальпации сосудистый пучок болезненен на всем протяжении бедра. Период выраженного венозного стаза длится 3-4 дня, после чего наступает медленное уменьшение отека. Этот феномен обусловлен включением в кровообращение коллатеральных систем. Таким образом, снижение болевого синдрома и невыраженность отека могут создавать мнимое благополучие и часто влекут за собой позднее обращение к специалисту. Кроме того, флеботромбоз может протекать вообще без каких-либо жалоб со стороны пациента (бессимптомно), особенно у послеоперационных больных.
Из более или менее характерных симптомов:
Наибольшее значение в плане постановки предварительного диагноза имеет отек. Однако, ни один из перечисленных клинических симптомов не может считаться абсолютно достоверным в диагностике данной нозологии. Любые, даже самые минимальные жалобы пациента (например: на простой дискомфорт в дистальных сегментах нижней конечности), особенно в сочетании с наличием факторов риска, требуют дополнительного обследования пациента на наличие флеботромбоза.
Таким образом, можно заключить, что наличие флеботромбоза на основании анамнеза, жалоб пациента и клинических симптомов можно лишь заподозрить с тем, чтобы в ходе дальнейшего обследования подтвердить или исключить его существование, определить локализацию и эмбологенную опасность. Отсутствие патогномоничной симптоматики и наличие периода мнимого улучшения являются причиной поздней госпитализации больных, что во многих случаях ограничивает возможность эффективного хирургического лечения.
Диагностические тесты у пациентов с подозрением на ТГВ
Лечение тромбоза
Задачи или цели проводимого лечения предельно конкретно сформулированы на сегодня:
1. Остановить распространение тромбоза.
2. Предотвратить тромбоэмболию легочных артерий.
3. Не допустить прогрессирования отека и предотвратить венозную гангрену.
4. Восстановить проходимость вен и функции клапанного аппарата с тем, чтобы в дальнейшем избежать развития посттромбофлебитической болезни.
5. Предупредить рецидив тромбоза.
Условно современные подходы к лечению пациентов с острыми флеботромбозами в бассейне нижней полой вены можно разделить на три основных:
3. Хирургическая агрессия.
Консервативная терапия
В комплекс мероприятий данного подхода входят:
При своевременном применении вышеуказанных методов удается восстановить проходимость вен и минимизировать проявления посттромботической болезни.
Малоинвазивные методы
На сегодняшний день это самая распространенная в клиническом применении группа методов, призванная решать все из перечисленных выше задач или целей лечения больных с глубокими флеботромбозами.
Здесь необходимо выделить три подгруппы методов:
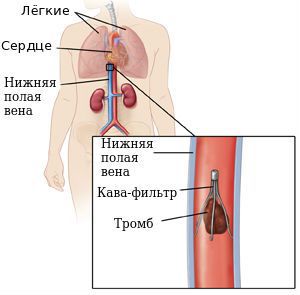
1. Установка кава-фильтров и парциальная кавапликация.
2. Регионарный и системный тромболизис.
3. Катетерная тромбэкстракция и фармакомеханическая тромбэктомия.
Установка кава-фильтров и парциальная кавапликация
В настоящее время предпочтительно применять временные кава-фильтры. Извлекается временный кава-фильтр не позднее третьей недели.
В подавляющем большинстве случаев установка кава-фильтра вообще не требуется.
Почему не желательно устанавливать постоянный кава-фильтр?
Всегда нужно помнить, что постоянный кава-фильтр – это пожизненный прием антикоагулянтных препаратов и пожизненный риск тромбоза фильтра (инородное тело в просвете вены часто осложняется тромбозом).
Уже неоднократно отмечено, что в результате установки кава-фильтров в ближайшем периоде с частотой 1,5-8% могут возникать ТЭЛА, а в сроки до 3 лет с частотой 12-25% возникает тромбоз нижней полой вены.
При тромбозах ниже паховой связки установка кава-фильтра нецелесообразна, поскольку существуют другие методы профилактики ТЭЛА.
Регионарный и системный тромболизис, катетерная тромбэкстракция, реолитическая тромбэктомия
Тромболитическая терапия. Метод основан на введении препаратов, активирующих эндогенный фибринолиз (стрептокиназа, урокиназа, ТАП и др.).
Видимо потому, что используемые в данном методе средства воздействия на тромб могут быть эффективными только в относительно свежих участках тромба (до 3-5 суток), так низка его эффективность. Между тем, применение регионарного катетерного тромболизиса в 44% случаев позволило некоторым авторам сохранить клапанную функцию и тем самым предотвратить развитие посттромботической болезни.
Катетерная тромбэкстракция. Сразу следует уточнить, что данный метод применяется только к высоким сегментам бассейна нижней полой вены, так как сама технология не позволяет применить его в инфраингвинальной позиции за счет препятствий, образованных клапанным аппаратом вен на этом и ниже лежащих уровнях. Метод основан на захвате в специальный мешок-контейнер тромбомасс из доступных сегментов нижней полой и подвздошных вен и удалении их путем выведения через флеботомическое отверстие.
Фармакомеханическая тромбэктомия. Самая новая из всех интервенционных и хирургических технологий. Пока в литературе имеются описания отдельных случаев. Метод основан на эффекте Бернулли, где скорость гидродинамической струи создает области отрицательного давления в окружающих средах. Метод имеет ту же область применения, что и катетерная тромбэктомия.
Хирургические вмешательства при бедренно-подколенных флеботромбозах
Известно, что наиболее эффективная тромбэктомия возможна только при тромбах давностью не более 3-7 суток.
В настоящее время большинство авторов все же придерживается осторожной тактики при хирургическом удалении тромбомасс из бедренно-подколенного сегмента, завершая операцию перевязкой или резекцией приустьевого сегмента собственно-бедренной вены, оценивая ближайшие результаты как хорошие по невыраженности симптомов хронической венозной недостаточности. Расчет при таком подходе ведется на переключение основного венозного потока, на глубокую вену бедра, которая и должна обеспечить устойчивый магистральный отток. В ряде случаев, в качестве профилактики ретромбоза применяются артериовенозные фистулы.
Рядом исследователей применяется тактика хирургической антеградной тромбэктомии и без последующей перевязки или лигирования собственно бедренной вены, в некоторых случаях дополняемая пликацией собственно бедренной вены или без таковой.
Что такое тромбоз глубоких вен? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бредихина Романа Александровича, сосудистого хирурга со стажем в 23 года.
Определение болезни. Причины заболевания
Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующееся образованием тромбов в глубоких венах. К последним относят крупные вены, анатомически расположенные под глубокой фасцией.
Симптомы тромбоза глубоких вен
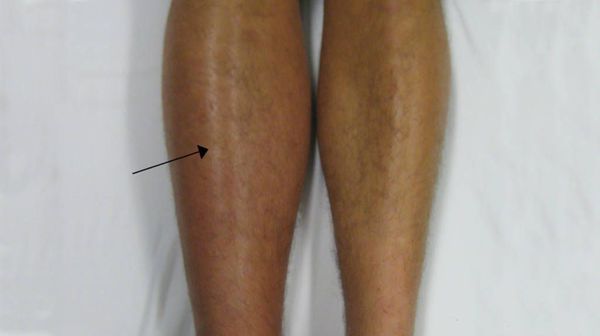
Основным диагностическим критерием тромбоза глубоких вен в большинстве случаев является отёк нижней конечности, выраженность которого зависит от уровня поражения. В случае илеофеморального тромбоза (образования тромбов в глубоких венах на уровне бедра и тазовой области) отмечается отёчность всей нижней конечности до уровня бедра, возможно с односторонним отёком половых органов и значимым болевым синдромом.
Конечность меняет окраску от белого до синюшного цвета. Происходит снижение двигательной активности ввиду выраженного отёка и болевого синдрома.
Наиболее тяжёлая форма венозного тромбоза, когда блокированы не только основные, но и вспомогательные пути оттока, называется «синей флегмазией». Конечность при этом становится мертвенно-синего окраса, деревянной плотности, появляется отёчность, движения и чувствительность конечности снижены или отсутствуют. При этой форме, если не устранить венозную обструкцию (непроходимость), заболевание заканчивается ампутаций или смертью.
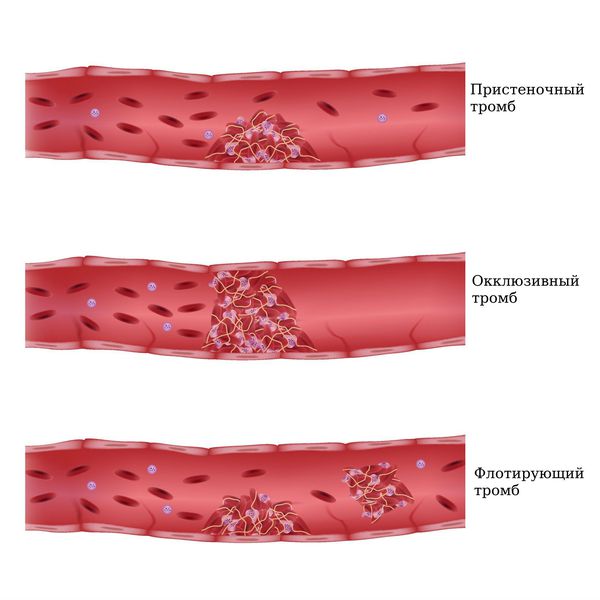
Симптомы тромбоза нижней полой вены: отёк и цианоз (синюшность) нижней половины туловища, обеих нижних конечностей, половых органов. Клиника выражена при полной закупорке соответствующего сегмента вены. В случаях флотирующих (плавающих) или пристеночных тромбов клинические симптомы могут соответствовать поражению бедренных или подвздошных вен.
Патогенез тромбоза глубоких вен
Классификация и стадии развития тромбоза глубоких вен
Тромбозы глубоких вен возникают в двух основных крупных венозных системах человеческого организма.
Классификация тромбоза глубоких вен по локализации:
По степени фиксации проксимальной части тромба к венозной стенке:
По этиологическому фактору:
По клиническому течению:
Несмотря на большое количество предлагаемых классификаций ТГВ в настоящее время нет единой, которая являлась бы универсальной и была бы удобна для практического применения.
Осложнения тромбоза глубоких вен
Использование тромболитиков (препаратов, растворяющих тромбы) непосредственно не одобрено ни для одной из категорий, так как многие препараты этой группы разрушают не только фибрин, но и другие вещества крови, придающие ей определённые свойства. Однако использование тромболитиков предлагается для пациентов с массивной формой тромбоэмболии и может быть рассмотрено для пациентов с субмассивной формой тромбоэмболии с целью купирования острого состояния.
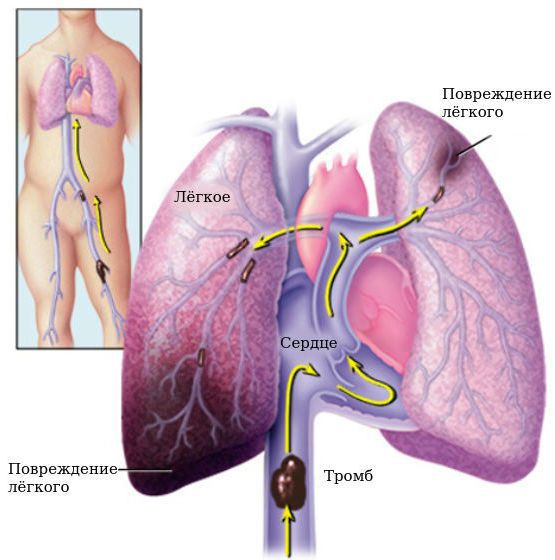
По клиническим проявлениям выделяют три варианта ТЭЛА. Каждая форма представляет опасность для здоровья.
1. Инфаркт-пневмония (тромбоэмболия распространяется по мелким ветвям лёгочной артерии) — начинает свое проявление остро возникшей одышкой, которая усиливается, когда пациент переходит в вертикальное положение. Другие признаки: кровохарканье, тахикардия, периферические боли в грудной клетке (в месте поражения лёгкого) в результате поражения плевры.
2. Острое легочное сердце (соответствует ТЭЛА крупных ветвей лёгочной артерии) — начинается с внезапной одышки, кардиогенного шока или пониженного артериального давления, может появиться загрудинная стенокардитическая боль.
Диагностика тромбоза глубоких вен
Существуют клинические симптомы ТГВ, выявляемые при обследовании больного.
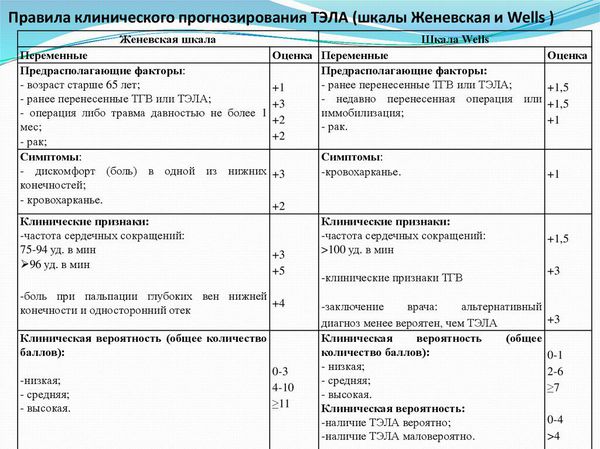
Распознавание симптомов имеет решающее значение для ранней диагностики ТГВ и ТЭЛА. Сначала необходимо оценить риск возникновения тромбоэмболии. Для этого разработано несколько систем, например шкала Уэллса или Женевы. Они представляют собой список признаков, каждому из которых соответствует определённое количество баллов. Например, по шкале Уэллса утверждению «Ранее перенесённые ТЭЛА или тромбозы глубоких вен» соответствует 1,5 балла и т. д. При значении показателя менее двух баллов вероятность ТЭЛА считается низкой, а при значении более шести баллов — высокой. При низкой, умеренной и высокой вероятности ТЭЛА по данным шкалы Уэллса частота указанного заболевания составляет около 6, 23 и 49 % соответственно.
Женевская шкала также оценивает тромбоэмболию по нескольким параметрам, среди которых возраст, пульс, кровохарканье и др.
Если по итогам клинической оценки видно, что риск лёгочной эмболии низкий, возможно применение дополнительной системы подсчета: системы критериев исключения тромбоэмболии лёгочной артерии (PERC). PERC можно быстро рассчитать без инвазивного тестирования. С помощью этой системы возможно определить, является ли вероятность лёгочной эмболии настолько низкой, что проводить дальнейшее тестирование нет необходимости. Если PERC исключает тромбоэмболию, вероятность её развития очень низкая.
Положительный результат по критериям PERC сопровождается анализом D-димера (маркера тромбообразования). Нормальный D-димер делает тромбоэмболию очень маловероятной, несмотря на высокую вероятность предварительного тестирования.
При умеренном риске развития тромбоэмболии следует применять высокочувствительный D-димер, а в случае отклонения от нормы врач должен провести КТ-ангиографию.
Лечение тромбоза глубоких вен
Антикоагулянтная терапия продолжает оставаться основой терапии тромбоза НПВ. Она проводится с целью предотвращения дальнейшего формирования и роста сгустка и облегчения естественных механизмов лизиса (растворения) сгустка. Множественная дополнительная терапия в остром процессе может быть эффективной в правильных клинических условиях, включая системную фибринолитическую терапию, катетер-направленный тромболизис, фармакомеханическую тромбэктомию, аспирационную тромбэктомию, хирургическую тромбэктомию и стентирование.
Прогноз. Профилактика
Прогноз при уже обнаруженных ТГВ и ТЭЛА зависят от выраженности процесса и общего состояния организма. Илеофеморальный тромбоз приводит к развитию посттромботической болезни, сопровождающейся развитием хронического отёка конечности и гиперпигментации. Однако при раннем выявлении тромбоза и проведении адекватной терапии клиническая симптоматика может быть минимальной.
Прогноз ТЭЛА напрямую зависит от степени её выраженности. Прогноз массивной ТЭЛА неблагоприятный и определяется врачом-реаниматологом, в остальных случаях относительно благоприятный.
Надлежащее использование профилактики ТГВ у стационарных больных важно для снижения риска посттромботических осложнений, а также фатальной и нефатальной эмболии лёгочной артерии.
Методы профилактики ТГВ включают общие меры: