пункция у новорожденных детей зачем
Пункция у новорожденных детей зачем
Забор нужного объема спинномозговой жидкости чаще всего используется для снижения внутричерепного давления ребёнка или для введения ему лекарственных препаратов. Пункция производится специальной стерильной одноразовой иглой. После проведения манипуляции ребёнок должен находиться в горизонтальном положении в течение 2-х часов. Как правило, манипуляция переносится детьми хорошо.
Люмбальную пункцию с уверенностью можно назвать одним из самых информативных способов диагностики патологии центральной нервной системы. В последние пару десятков лет число проведенных люмбальных пункций несколько уменьшилось из-за широкого распространения неинвазивных диагностических методов — компьютерной и магнитно-резонансной томографии. При этом, ряд заболеваний требуют качественного и количественного анализа спинно-мозговой жидкости – ликвора.
При проведении спинномозговой пункции ребёнка укладывают на бок спиной к врачу или усаживают с максимально согнутой спиной. Для наибольшей неподвижности обследуемого, его помогает удерживать ассистент. Чаще всего манипуляция проходит под общим наркозом.
В целом, люмбальную пункцию можно считать безопасным способом диагностики и лечения. Родителям и детям не стоит бояться этой манипуляции, ведь ее результат может ответить на многие сложные вопросы о характере патологии, вариантах лечения, а также прогнозе на будущее.
Пункция у новорожденных детей зачем
Оснащение для люмбальной пункции. Все оборудование должно быть стерильным, за исключением маски. Выпускают предварительно укомплектованные наборы для люмбальной пункции.
1. Перчатки и маска.
2. Раствор антисептика на основе йода.
3. Марлевые тампоны.
4. Полотенце или прозрачная простыня с отверстием.
5. Игла для поясничной пункции с коротким скосом и мандреном 20-го или 22-го размера.
6. Пробирки с крышечками (три или более).
7. Лейкопластырь.
Особенности люмбальной пункции:
1. Следует проводить мониторирование жизненно важных функций и сатурации гемоглобина кислородом. Во время вмешательства дают дополнительный кислород либо увеличивают концентрацию кислорода во вдыхаемой смеси для предотвращения гипоксемии.
Необходимо избегать полного сгибания в положении лежа на боку и избыточного сгибания шейного отдела позвоночника, чтобы не нарушить проходимость дыхательных путей. Угол сгибания в тазобедренных суставах не должен превышать 90° в целях исключения сдавления брюшной полости и возможной аспирации.
2. Строго соблюдают правила асептики (как при объемном вмешательстве).
3. Используют только иглы с мандреном, чтобы избежать развития внутриспинномозговой эпидермоидной опухоли. Применение иглы без мандрена не снижает частоту травматичной люмбальной пункции.
4. Иглу вводят медленно, одновременно вытаскивая мандрен, в целях предупреждения травматичной пункции в результате введения иглы на избыточную глубину (СМЖ появится сразу же, как только игла войдет в субдуральное пространство).
5. Нельзя аспирировать СМЖ с помощью шприца. Даже незначительная величина отрицательного давления увеличивает риск субдурального кровоизлияния или вклинения.
6. Точно определяют анатомические ориентиры, чтобы предотвратить пункцию выше пространства между II и III поясничным позвонком (более низкое межпозвонковое пространство следует использовать у недоношенных новорожденных).
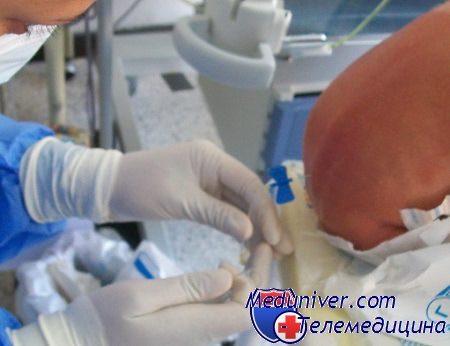
Методика люмбальной пункции у новорожденного
1. Ассистент удерживает новорожденного в положении лежа на боку или сидя с согнутым в поясничном отделе позвоночником. Избегают сгибания в шейном отделе позвоночника в целях предупреждения ухудшения проходимости верхних дыхательных путей.
2. Пальпируют межпозвонковые промежутки, намечают точку выше и ниже воображаемой линии, идущей между гребнями подвздошных костей (люмбальную пункцию следует выполнять в межпозвонковых промежутках между III—IV и IV-V поясничным позвонком). Уровень окончания спинного мозга относительно позвоночника изменяется во время развития плода и в раннем периоде новорожденности.
В норме у взрослых спинной мозг заканчивается между серединой XII грудного позвонка и нижней частью III поясничного позвонка, при этом он достигает этого уровня через 2 мес после рождения.
Между 25-й и 40-й неделей гестации спинной мозг постепенно поднимается от IV до II поясничного позвонка. Следует учитывать эти данные при выборе места ЛП. У недоношенных детей с очень низкой массой тела при рождении для ЛП используют пространство между IV и V поясничным позвонком, чтобы избежать ранения спинного мозга.
3. Соблюдают правила антисептики, как при объемном оперативном вмешательстве. Тщательно моют руки. Надевают маску и стерильные перчатки.
4. Троекратно обрабатывают кожу поясничной области антисептиком:
а. Начинают обработку с межпозвонкового промежутка (места проведения ЛП) и продолжают по увеличивающейся окружности, захватывая гребни подвздошных костей.
б. Дают антисептику высохнуть или убирают его излишки с помощью стерильной марлевой салфетки.
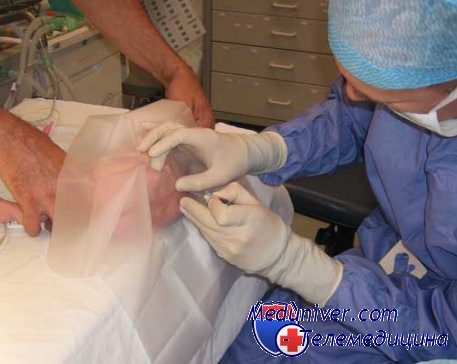
5. Накрывают ребенка стерильным бельем, оставляя место пункции и лицо новорожденного открытыми. Рекомендуют использовать прозрачное операционное белье с заранее сделанным отверстием (дает возможность наблюдать за пациентом). Обычно у новорожденных не проводят местную анестезию. В целях обезболивания необходимо использовать крем с анестетиком перед обработкой кожи. Введение лидокаина не приводит к снижению риска физиологической нестабильности, но может уменьшить сопротивление новорожденного во время процедуры.
6. Иглу вводят по средней линии в выбранном межпозвонковом промежутке:
а. Иглу немного отклоняют в краниальном направлении относительно горизонтальной плоскости, чтобы избежать попадания в тела позвонков.
б. В случае сопротивления немного выводят иглу и перенаправляют ее краниально.
в. Удерживают пальцы на остистых отростках позвонков выше и ниже межпозвонкового пространства для правильного определения места пункции во время движения новорожденного.
7. Медленно продвигают иглу на глубину примерно 1-1,5 см у доношенных, несколько меньше у недоношенных до прохождения эпидермиса и дермы:
а. Одновременно с продвижением иглы вынимают мандрен, чтобы проверить наличие жидкости (делают часто). Перед тем как продвинуть иглу, снова вводят мандрен.
б. Можно ощутить сопротивление при прохождении иглы через желтую связку и твердую мозговую оболочку. Его трудно оценить у младенцев по сравнению с детьми более старшего возраста.
в. После удаления мандрена следует подождать, поскольку ток жидкости может быть медленным.
г. При отсутствии жидкости вращают иглу, чтобы переориентировать скос иглы. При отсутствии эффекта вставляют мандрен, вытаскивают иглу и снова пытаются пунктировать в межпозвонковом промежутке выше или ниже предыдущего места пункции. Каждую новую попытку выполняют новой иглой.
8. Собирают СМЖ в пробирку для диагностического исследования. СМЖ должна течь пассивно, никогда не следует аспирировать жидкость с помощью шприца. Точное измерение давления СМЖ возможно при неподвижном состоянии ребенка:
а. Собирают по 1 мл СМЖ в каждую из трех или пяти пробирок.
б. Первую пробирку отправляют на посев.
в. Последнюю пробирку отправляют на исследование клеточного состава, при условии, что ликвор не окрашен интенсивно кровью.
г. Оставшиеся пробирки отправляют на биохимическое и микробиологическое исследование.
д. Следят за прозрачностью жидкости при сборе, если произошла травматичная пункция.
9. При миелографии или введении химиотерапев-тических веществ не следует удалять СМЖ.
10. Для лечения гидроцефалии удаляют 10-15 мл/кг СМЖ или собирают жидкость до прекращения истечения (до 10 мин).
11. Перед удалением иглы вставляют мандрен, чтобы предотвратить повреждение корешков спинномозговых нервов и экстрадурального пространства. Извлекают иглу и накладывают на место пункции повязку.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пункция у новорожденных детей зачем
Оснащение для пункции вен новорожденного:
1. Перчатки.
2. Игла для венепункции 23-25-го размера (необходимо использовать специальные безопасные иглы).
3. Шприц несколько большего объема, чем необходимый объем образца.
4. Подготовленные заранее ватные шарики со спиртом.
5. Марлевые тампоны.
6. Контейнеры для образцов.
7. Оборудование для посева крови:
а. Раствор повидон-йода (три тампона).
б. Стерильные перчатки.
в. Пробирки для посева крови.
г. Игла для забора крови.
8. Жгут или манжета сфигмоманометра.
Общая методика пункции вен новорожденного
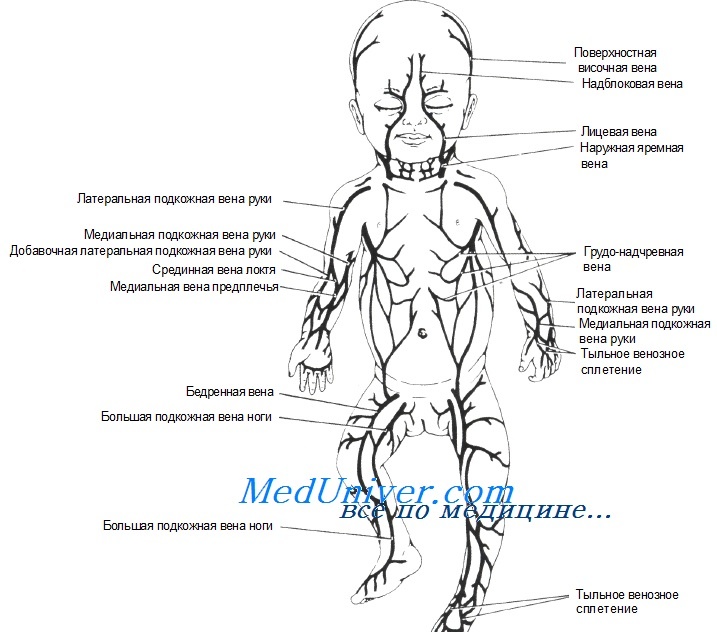
1. Определяют ход сосуда, в случае необходимости применяют трансиллюминацию. При нарушении микроциркуляции следует согреть конечность с помощью нагревателя пяток или теплой ткани.
2. При наличии времени наносят анестетик и/или назначают раствор сахарозы per os при отсутствии противопоказаний.
3. Фиксируют ребенка.
4. Обрабатывают участок кожы антисептиком.
5. Перекрывают вены выше места пункции одним из нижеописанных способов:
а. С помощью турникета или манжеты, раздутой до уровня между систолическим и диастолическим давлением.
б. Путем пережатия сосудов выше места пункции.
в. С помощью резиновой ленты (завязывают петлю).
6. Смещают приспособление, перекрывающее просвет, чтобы обеспечить оптимальное натяжение вены.
7. Проверяют шприц и присоединяют к нему иглу. Альтернативный метод — использование иглы Microlance (0,9×40 мм) без шприца для сбора крови капельным методом (Becton Dickinson, Franklin Lakes, NJ, USA). Данный метод не подходит при взятии крови для посева или исследования свертывающей системы.
8. Прокалывают кожу, затем располагают иглу для входа в вену:
а. Угол входа составляет 25-45°.
б. Для оптимального тока крови иглу вводят скосом вверх (меньше вероятность окклюзии просвета иглы стенкой вены).
в. Направление входа в вену по ходу тока крови или против тока.
г. По возможности иглу вводят в месте соединения сосудов (позволяет избежать перекатывания вены).
9. Путем осторожного потягивания за поршень забирают кровь:
а. Для предотвращения окклюзии иглы стенкой вены.
б. Для того чтобы избежать гемолиза.
10. При использовании иглы Microlance кровь забирают по каплям непосредственно в контейнер для образца.
11. Снимают турникет.
12. Вынимают иглу и прижимают место пункции сухим шариком на 3 мин до полного прекращения кровотечения.
Пункция вен мягких тканей головы новорожденного
1. Выбривают соответствующий участок во фронтальной или теменной области.
2. Используют специальную иглу для вен мягких тканей головы типа «бабочка» 23-го размера.
3. Проксимально прижимают вену пальцем или затягивают полоску эластичного материала по окружности головы выше глаз.
4. Определяют пульс во избежание перетягивания артерий.
5. Вводят иглу под небольшим углом (15-20°).
6. Используют общую методику венепункции.
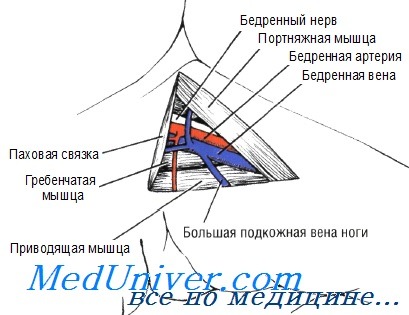
Венепункция в проксимальном участке большой подкожной вены ноги новорожденного
1. Ассистент удерживает бедро новорожденного в положении отведения, коленные и тазобедренные суставы согнуты.
2. Определяют бедренный треугольник.
а. Проксимальная граница — паховая связка.
б. Латеральная граница — медиальный край портняжной мышцы.
в. Медиальная граница — латеральный край длинной приводящей мышцы.
3. Прокалывают кожу, затем вену в месте, равном двум третям линии, проведенной между паховой связкой и верхушкой треугольника.
а. Вводят под относительно большим углом.
б. После прокола кожи продвигают иглу, осторожно вытягивая поршень на 1-4 мм до момента получения крови.
4. См. выше общую методику венепункции.
Венепункция наружной яремной вены новорожденного
1. Новорожденного укладывают в положение с опущенным головным концом, голову разгибают и поворачивают в сторону, противоположную месту пункции.
2. Обрабатывают кожу антисептиком в области грудино-ключично-сосцевидной мышцы.
3. Похлопывают по пяточке новорожденного, чтобы вызвать крик, при этом вены на шее вздуваются.
4. Находят наружную яремную вену (идет от угла челюсти к заднему краю грудино-ключично-сосцевидной мышцы в ее нижней трети).
5. Пунктируют сосуд в месте пересечения с передним краем грудино-ключично-сосцевидной мышцы.
6. См. выше общую методику венепункции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Люмбальная пункция. Показания к проведению
Люмбальная пункция или поясничный прокол с забором жидкости (ликвора) – введение иглы в спинномозговой канал на уровне поясницы для проведения диагностических исследований или введения анестезии. С усовершенствованием других методов диагностики (МРТ, КТ и
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
При помощи забора спинномозговой жидкости измеряется внутричерепное давление, определяются субарахноидальные кровоизлияния, их степень и выраженность, также пункция применяется для:
Спинной мозг защищен несколькими слоями оболочек (мягкой, паутинной и твердой), пространство между которыми заполнено жидкостью. Спинномозговым веществом заполнено и эпидуральное пространство – промежуток между спинным мозгом и спинномозговым каналом. Забор жидкости берут, как правило, из-под паутинного слоя. В норме она должна быть прозрачного цвета, немного вязкой по консистенции.
Показания к забору спинномозговой жидкости
Люмбальную пункцию проводят:
Противопоказания к проведению люмбальной пункции
Противопоказаниями к проведению забора спинномозговой жидкости могут быть:
Техника проведения люмбальной пункции
Люмбальный забор ликвора производят в положении больного лежа на боку с подтянутыми к животу ногами, либо сидя чуть нагнув спину вперед. Место прокола обрабатывается антисептическим средством. Затем в межпозвонковое пространство постепенно вводится тонкая игла, через которую впрыскивается обезболивающее (новокаин, лидокаин). Далее в уже проделанное отверстие вкалывается более толстая пункционная игла или игла Бира с мандреном.
Манипуляция проводится строго по средней линии между остистыми отростками позвонков, делая небольшой уклон вверх и постепенно продвигаясь внутрь через мышечные и связочные аппараты. Признаком попадания иглы в подпаутинное пространство является ощущение провала. Если же, наоборот, на пути следования ощущается преграда (кость), то иглу немного вытягивают назад и чуть меняют ее направление. Истечение жидкости станет свидетельством правильного выполнения прокола.
Общее количество необходимой для исследования жидкости взрослого человека примерно равно 120 мл. После процедуры место прокола заклеивается стерильной салфеткой и больному необходимо пролежать 2-3 часа на животе для восстановления оболочек мозга и мягких тканей. Люмбальная пункция может вызвать несильную тупую головную боль или боль в позвоночнике, которая вызывается снижением внутричерепного давления, обычно она проходит через 5-7 дней после манипуляций.
Люмбальная пункция
Неврологическое отделение для больных с нарушением мозгового кровообращения
Люмбальная пункция (поясничная пункция, пункция субарахноидального пространства спинного мозга, спинномозговая пункция, поясничный прокол) — введение иглы в субарахноидальное пространство спинного мозга с диагностической или лечебной целью.
ПОКАЗАНИЯ
Люмбальную пункцию проводят с диагностической или лечебной целью.
Выделяют абсолютные и относительные показания к проведению люмбальной пункции.
ПРОТИВОПОКАЗАНИЯ
При наличии объёмного образования головного мозга, окклюзионной гидроцефалии, признаках выраженного отёка мозга и внутричерепной гипертензии существует риск осевого вклинения при проведении люмбальной пункции, его вероятность повышается при использовании толстых игл и выведении большого количества ликвора. В этих условиях люмбальную пункцию проводят только в случаях крайней необходимости, а количество выводимого ликвора должно быть минимальным. При появлении симптомов вклинения во время пункции (в настоящее время это крайне редкая ситуация) рекомендовано срочное эндолюмбальное введение необходимого количества жидкости. Другие противопоказания к проведению люмбальной пункции не считают столь абсолютными. К ним относят инфекционные процессы в пояснично-крестцовой области, нарушения свёртывания крови, приём антикоагулянтов и антиагрегантов (риск эпидураль- ного или субдурального кровоизлияния со вторичным сдавлением спинного мозга). Осторожность при проведении люмбальной пункции (выведение минимального количества ликвора) необходима при подозрении на кровоизлияние из разорвавшейся аневризмы сосудов мозга (риск повторного разрыва) и блокаде субарахноидального пространства спинного мозга (риск появления или усиления неврологического дефицита).
МЕТОДИКА ВЫПОЛНЕНИЯ
Люмбальную пункцию можно выполнять в положении больного лёжа или сидя. Последнее положение в настоящее время используют крайне редко. Обычно пункцию проводят в положении больного лёжа на боку с наклоном головы вперёд и согнутыми в тазобедренных и коленных суставах ногами. Конус спинного мозга у здорового взрослого человека в большинстве случаев расположен между средними отделами позвонков L1 и L2. Дуральный мешок обычно заканчивается на уровне S2. Линия, соединяющая гребни подвздошных костей, пересекает остистый отросток L4 либо промежуток между остистыми отростками L4 и L5 (линия Якоби). Взрослым люмбальную пункцию обычно проводят в промежутке L3-L4, у детей следует стараться проводить процедуру через промежуток L4-L5. Проводят обработку кожных покровов в области прокола раствором антисептика, затем местное обезболивание путём введения анестетика внутрикожно, подкожно и по ходу прокола. Специальной иглой с мандреном выполняют пункцию субарахноидального пространства в сагиттальной плоскости параллельно остистым отросткам (под небольшим углом). Срез иглы должен быть ориентирован параллельно длиннику тела. Костная преграда, как правило, возникает при отклонении от средней линии. Часто при прохождении иглы через жёлтые связки и твёрдую мозговую оболочку отмечают ощущение провала. При отсутствии такого ориентира положение иглы можно проверить по появлению ликвора в павильоне иглы, для этого нужно периодически вынимать мандрен. При появлении типичных корешковых болей в процессе введения иглы процедуру следует немедленно прекратить, игру извлечь на достаточное расстояние и провести пункцию с некоторым наклоном иглы в сторону контралатеральной ноги. Если игла упирается в тело позвонка, необходимо подтянуть её на 0,5-1 см. Иногда просвет иглы может прикрыть корешок спинного мозга, в этом случае может помочь лёгкое вращение иглы вокруг её оси и её подтягивание на 2-3 мм. Иногда даже при попадании иглы в дуральный мешок ликвор получить не удаётся в связи с выраженной ликворной гипотензией. В этом случае помогает приподнимание головного конца, можно попросить больного покашлять, применить компрессионные пробы. При многократных пункциях (особенно после химиотерапии) в месте проколов развивается грубый спаечный процесс. Если при соблюдении всех правил появления ликвора добиться не удалось, целесообразна попытка провести пункцию на другом уровне. Редкими причинами невозможности осуществить люмбальную пункцию бывают опухоль позвоночного канала и далеко зашедший гнойный процесс.
ИЗМЕРЕНИЕ ЛИКВ0РНОГО ДАВЛЕНИЯ И КОМПРЕССИОННЫЕ ТЕСТЫ
Сразу после появления ликвора в павильоне иглы возможно измерение давления в субарахноидальном пространстве с помощью подсоединения к игле пластиковой трубочки или специальной системы. Пациент в процессе измерения давления должен быть максимально расслаблен. Нормальное давление жидкости в положении сидя составляет 300 мм вод.ст., лёжа — 100-200 мм вод.ст. Косвенно уровень давления можно оценить по скорости вытекания ликвора (60 капель в минуту условно соответствует нормальному давлению). Давление увеличивается при воспалительных процессах мозговых оболочек и сосудистых сплетений, нарушении оттока жидкости в связи с повышением давления в венозной системе (венозный застой). Для определения проходимости субарахноидальных пространств используют ликвородинамические пробы.
РЕЖИМ ПОСЛЕ ЛНШБАЛЬНОЙ ПУНКЦИИ
После люмбальной пункции принято в течение 2-3 ч соблюдение постельного режима во избежание постпункционного синдрома, обусловленного продолжением вытекания ликвора через дефект в твёрдой мозговой оболочке.
ОСЛОЖНЕНИЯ ЛЮМБАЛЬНОЙ ПУНКЦИИ
Суммарный риск осложнений оценивают в 0,1-0,5%. К возможным осложнениям относят следующие:
Введение в субарахноидальное пространство контрастных веществ, анестетиков,
химиопрепаратов, антибактериальных препаратов может вызвать менингеальную реакцию. Она характеризуется повышением в первые сутки цитоза до 1000 клеток, повышением содержания белка при нормальном содержании глюкозы и стерильном посеве. Эта реакция обычно быстро регрессирует, но в редких случаях может привести к арахноидиту, радикулиту или миелиту.
Исследование проводится в отделении:
Неврологическое отделение для больных с нарушением мозгового кровообращения
Неотложная помощь для пациентов с острым нарушением мозгового кровообращения (инсульт). Неотложное интенсивное лечение, постоянное наблюдение и тщательный уход.