пульсирует живот в лежачем положении что такое без боли
Пульсация в животе: есть ли повод для паники?
Появление ощутимых толчков или пульсации в животе не является привычным состоянием для человека, поэтому вызывает тревогу и обеспокоенность. В отдельных случаях этот симптом может быть временным, и проявляться под влиянием обыденных факторов, но существуют тяжелые заболевания, характерным проявлением которых является пульсация в области солнечного сплетения. При возникновении характерной пульсации в области солнечного сплетения или других участков живота, рекомендовано безотлагательно обратится за медицинской помощью, и пройти комплексное обследование.
Возможные причины
К вероятным причинам пульсации в животе, можно отнести:
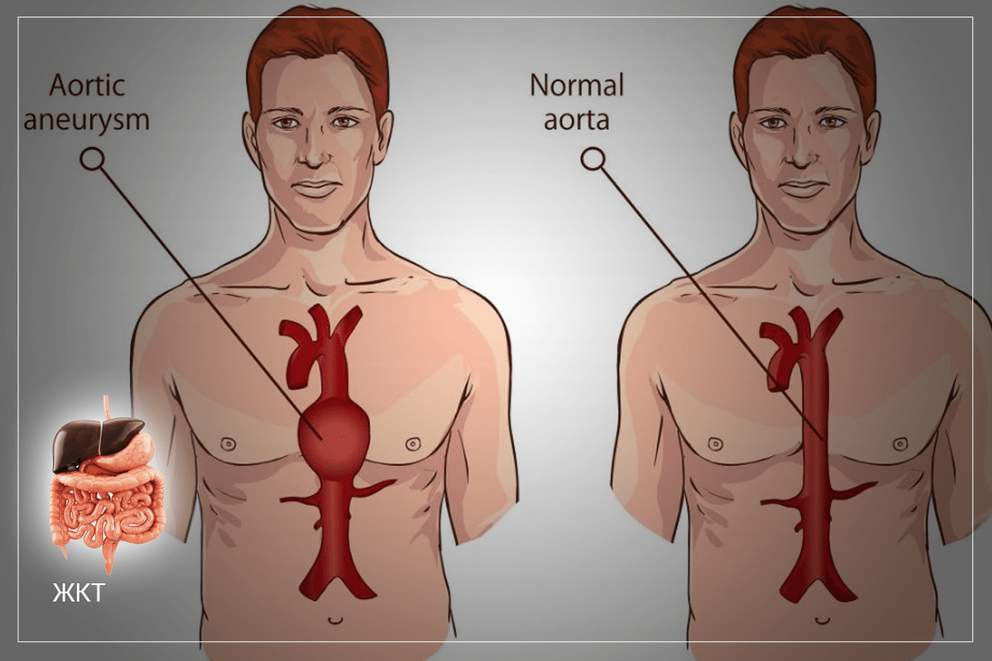
Одной из причин пульсации, опасной не только для здоровья, но и жизни, является аневризма брюшной аорты. Опасность патологии заключается в высоком риске разрыва сосуда в расширенной области. Разрыв аневризмы брюшной аорты заканчивается летальным исходом.
Если говорить о расстройствах работы ЖКТ как потенциальной причине появления данного симптома, то чаще всего к появлению пульсации приводят такие заболевания, как хронический колит, болезнь Крона, доброкачественные и злокачественные опухоли кишечника. Пульсация внизу живота также нередко сигнализирует о развитии кишечной непроходимости, когда человека дополнительно беспокоят хронические запоры и повышенное газообразование в кишечнике.
При наступлении беременности, может наблюдаться периодично-возникающая пульсация в животе, связанная с нарастанием давления в брюшной полости.
Только своевременная диагностика позволяет принять меры по профилактике тяжелых осложнений. К дополнительным (косвенным) причинам возникновения пульсации в животе, можно отнести:
Пульсация в области живота является привычным ощущением у людей, профессионально занимающихся спортом, особенно лёгкой и тяжелой атлетикой.
Локализация
Характерным симптом может преобладать в таких зонах:
Диагностика
При появлении этого симптома понадобиться консультация нескольких узкопрофильных медицинских специалистов. Изначально рекомендовано обратиться к терапевту, после чего может потребоваться консультация гастроэнтеролога, инфекциониста, хирурга.
Комплексный план диагностики включает такие мероприятия:
Лечение
Характер и длительность лечения зависит от первопричины появления этого неприятного симптома. Если в ходе диагностики была обнаружена аневризма брюшной аорты, то проводиться только хирургическое вмешательство и удаление расширенного участка аорты с последующим протезированием.
Если речь идет о доброкачественных и злокачественных новообразованиях в органах брюшной полости, то в 90% случаев также назначается хирургическое лечение. Пищевые отравления и кишечные инфекции лечатся консервативно, с использованием антибиотиков, кишечных сорбентов, гепатопротекторов, растворов для профилактики и лечения обезвоживания. При расстройствах пищеварения, кишечных инфекциях и отравлениях назначается щадящая диета, исключающая из рациона жирную и жаренную пищу, трудноперевариваемые продукты, алкоголь, сладости, простые углеводы, специи, соусы, приправы.
Ускорить процесс восстановления при хронических заболеваниях кишечника и нормализовать работу ЖКТ помогает прием натурального метапребиотика Стимбифид Плюс. Три активных компонента помогают восстановить баланс кишечной микрофлоры, усилить защитные свойства желудка и кишечника, снизить риск развития онкологических заболеваний ЖКТ и укрепить общий иммунитет.
Прием метапребиотика следует начать с первого дня появления характерных симптомов расстройств пищеварительной деятельности, включая пульсацию в животе. Стимбифид Плюс одинаково полезен и безопасен как для взрослых, так и для детей.
Пульсация в животе: срочно на обследование!
Пульсация в животе — достаточно неприятное явление, с которым сталкиваются люди всех возрастов. Чаще всего это не является симптомом серьезного заболевания Одна если организм подает часто такие внезапные сигналы, наряду с другими симптомами (изжога, тошнота, боли) — это свидетельствует о развитии патологических процессов. Аневризма аорты довольно распространенное заболевание, которое встречается примерно у 1 из 20 людей старше 65 лет. Однако это заболевание может появиться в любом возрасте. Пожилые мужчины более предрасположены к развитию аневризмы, чем женщины. Разрыв аневризмы часто заканчивается смертельным исходом.
Диагноз «аневризма аорты»
Аорта является самой большой артерией в организме человека. Кровь в аорту поступает из сердца, затем, через многочисленные артериальные ветви, ко всем органам человека. Аорта отходит от сердца вверх, образует дугу, затем опускается вниз, проходя в грудной полости (грудная аорта) и в животе (брюшная аорта).
Когда происходит расширение участка аорты или выпячивание ее стенки, такая патология носит название — аневризма аорты. В медицинской практике аневризма грудной аорты встречается реже, чем аневризма брюшной аорты. Это достаточно серьезное заболевание стенок сосудов, и все они ведут к главному органу в организме — к сердцу.
Когда возникает аневризма, стенка аорты становится гораздо слабее, чем когда она наблюдается у здорового сосуда, поэтому она может не выдерживать давления крови изнутри. Это может привести к разрыву аневризмы. Риск этого осложнения зависит от размера аневризмы.
Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. При небольшом размере аневризмы (до 5 см) операция может не потребоваться, однако необходимо контролировать ее размер и каждые 6 месяцев проходить обследование. Если диаметр аневризмы больше 5 см, то у 25 пациентов из 100 наступает разрыв в течение 8-9 лет. Аневризма диаметром 7 см представляет серьезный риск.
Определить наличие аневризмы можно на УЗИ, обратившись к врачу с жалобами на пульсирование. Заболевание не проходит самостоятельно, оно требует обязательного медицинского вмешательства. При разрыве аорты показано срочное хирургическое вмешательство.
Симптомы аневризмы брюшной полости
Большая часть аневризм, около 70%, проходит асимптомно. У большинства пациентов аневризма аорты может развиваться несколько лет, прежде чем появятся какие-либо симптомы заболевания. Их проявления аневризмы зависят от того, какой отдел аорты поражен: грудной или брюшной.
Больной чувствует пульсацию слева от пупка в такт с биением своего сердца и пульсом. Пульсирующие боли в животе усиливаются и учащаются при подъеме артериального давления. В этот момент происходит напряжение на стенки аорты, сама аневризма увеличивается в размерах и начинает сильнее давить и вызывать болевые ощущения.
При аневризме брюшной аорты наблюдается постоянно ноющая или тупая боль около пупка и с левой стороны срединной линии живота, иногда боль отдает в паховую область, присутствует боль в пояснице, может появиться отрыжка, вздутие желудка, распирание кишечника, тяжесть в животе, неустойчивый стул или запоры, нарушение мочеиспускания, потеря веса. Боли, как правило, появляются после приема пищи. При пальпации живот твердый, жесткий, напряженный.
Аневризма может сопровождаться бледностью кожных покровов ног, нарушением чувствительности, ощущениями покалывания, реже — расстройствами движений в нижних конечностях. Синдром хронической ишемии нижних конечностей проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей.
Разрыв аневризмы приводит к сильному внутреннему кровотечению и имеет ряд особенностей, общих для любого другого кровотечения: сопровождается появлением резкой слабости, возникает головокружение, зачастую пациенты падают в обморок, обычно разрыву предшествует резкая боль в поясничной области и брюшной полости, которая может отдавать в паховую область и промежность. Если вовремя не выполнить экстренную операцию, разрыв закончится летальным исходом: он может привести к таким осложнениям, как прорыв аорты в соседние органы, что приведет к шоку и сердечно-сосудистому коллапсу, или же к острой сердечной недостаточности.
Брюшная аорта доставляет кровь к нижней части тела. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы. Затем с током крови они продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа, а иногда и всей нижней конечности.
Причины развития брюшной аневризмы
Забота о сердечно-сосудистой системе — первый шаг профилактики развития аневризмы. Основной причиной образования аневризм является гипертоническая болезнь: высокое артериальное давление выше 140/80.
При атеросклеротическом процессе происходит отложение холестерина, кальция и фиброзной ткани в стенке артерии (атеросклеротическая бляшка), что приводит к ее ослаблению и выпячиванию.
Существует несколько факторов риска развития атеросклероза: наследственность, избыточный вес, курение, возраст после 55 лет, отсутствие физических нагрузок (ходьба для пожилых людей и плавание, аэробика, бег — для более молодой группы людей).
Возможными причинами аневризмы аорты также могут стать травмы ее стенки, например, полученные в автомобильных происшествиях, или серьезные инфекционные заболевания (туберкулез, сальмонеллёз), а также редкие врожденные заболевания (при синдроме Марфана часто встречаются аневризмы грудной аорты).
Отдельно стоит обратить внимание на васкулит — воспаление аорты. Это иммунопатологическое воспаление сосудов, приводящее к изменению их структуры. Причины возникновения заболевания остаются неизвестными, однако с точки зрения медицины к нему приводит комбинация генетической предрасположенности с факторами внешней среды, а также инфекции с участием золотистого стафилококка или вируса гепатита.
Аневризма, развившаяся вследствие постепенного ослабления всех слоев стенки аорты, называется «истинной». Аневризма, полученная в результате травмы, — «ложная».
Диагностика аневризмы аорты
Аневризма аорты относится к сосудистой хирургии. Первый этап диагностики включает в себя пальпацию (ощупывание поверхности изучаемого органа), перкуссию (простукивание определённых участков тела и анализ звуков, возникающих при этом), аускультацию (выслушивании звуков с помощью фонендоскопа) и опрос пациента, — уже на этом этапе можно выявить аневризму. У худых пациентов даже небольшую аневризму можно пропальпировать, у тучных пациентов это сделать сложнее, потому что большой слой жировой клетчатки передней брюшной стенки может скрыть небольшую трех сантиметровую аневризму.
Затем назначается инструментальный метод диагностики. Наиболее часто аневризмы брюшной аорты выявляют при ультразвуковом исследовании органов брюшной полости.
Ультразвук позволяет определить первую и наиболее важную характеристику — это диаметр аневризмы. Также с помощью этого метода врач видит распространение аневризмы: ее верхний полюс, так как важно знать, насколько аневризма распространяется по аорте вверх, насколько она распространяется на подвздошной артерии вниз, и какие отделы сосудистой системы затронуты, потому что от этого будет зависеть дальнейшая операционная тактика.
Если врачу необходимо уточнить детали диагноза, тогда используются другие современные методы диагностики: КТ-ангиография (позволяет получить подробное изображение кровеносных сосудов и оценить характер кровотока), МР-ангиография (метод получения изображения кровеносных сосудов при помощи магнитно-резонансного томографа), рентгеноконтрастная аорто- и ангиография (метод контрастного исследования кровеносных сосудов), ультразвуковое дуплексное или триплексное ангиосканирование брюшной аорты. Эти методы дают точные анатомические позиции аневризмы, характеристики патологического процесса, на какие отделы аневризма распространяется, какие артерии в ней задействованы и какое расстояние расстояние между ними возможно. От этих тонкостей зависит четкость тактики лечения, какое необходимо будет техническое обеспечение, какой объем операций предстоит.
Лечение брюшной аневризмы
Выбор лечения аневризмы зависит от наличия симптомов и размера аневризмы. Если же специалистами установлен диагноз — аневризма аорты, диаметр которой менее 5 см, основная методика лечения – консервативная терапия. Такому пациенту рекомендовано наблюдение у сосудистого хирурга, так как в данном случае риск операции превышает риск разрыва аневризма аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При больших размерах аневризмы рекомендуется оперативное вмешательство, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы. Особенно опасно, если размер аневризмы увеличивается более чем на 1 см в год.
Все мешковидные аневризмы, даже небольших размеров, подлежат хирургическому лечению. Операции также подлежат все больные с аневризмами, протекающими с болевым синдромом, или с симптомами компрессии соседних органов и нарушениями движения крови по сосудам. Особенному вниманию и обязательному оперативному лечению подлежат больные с аневризмами врожденной и инфекционной этиологии, а также с послеоперационными аневризмами.
Существует два основных метода хирургического лечения: классический, или открытый метод, и эндоваскулярный, который проводится на кровеносных сосудах без разрезов — через пункцию небольшие проколы на коже под контролем методов лучевой визуализации с использованием специальных инструментов. Выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
У 70% больных операции проводятся открытым методом. Этому методу уже более 50 лет. Операция заключается в замещении пораженного участка аорты искусственным сосудистым протезом. Раньше убирали всю аневризму: делали полное удаление всех стенок аневризмы и заменяли на искусственный протез. Сейчас доказано, что необходимости в этом нет, поэтому делается внутримешковое протезирование, когда вскрывается полость аневризмы и протез вшивается как бы внутри просвета этой аневризмы, в здоровый участок аорты выше аневризмы и в здоровый участок аорты, или в подвздошной артерии, ниже аневризмы, а сами стенки аневризматического мешка не иссякаются, потому что к ним близко расположены нижняя полая вена и другие органы.
Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, почечную недостаточность, инфекцию протеза, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, а также вероятность высокой кровопотери. Такая операция выполняется под общим наркозом и длится около 3-5 часов. Средний показатель смертности при открытых вмешательствах составляет 3-10%. Однако, этот процент возрастает, если в аневризму вовлечены почечные и/или подвздошные артерии, или если у пациента имеются иные патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Поэтому необходимо проанализировать до начала операции, в какой группе риска данный человек, какая в этой группе риска послеоперационная летальность.
У 50% больных оперативное вмешательство проводится эндоваскулярно. Эндопротезирование аорты является современным методом лечения. Такая операция заключается в том, что через небольшой прокол артерии в паховой области, в бедренную аорту под контролем рентгена вводится длинная узкая трубка называемая катетером. Через катетер к аневризматическому расширению вводится специальный сосудистый протез (стент), который изнутри фиксируется к нормальным отделам аорты выше и ниже месторасположения аневризмы. Эндопротез, или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом.
Эта методика позволяет значительно снизить послеоперационные осложнения и риски. Болевой синдром, по сравнению с традиционной хирургией, существенно снижен. Операция выполняется под спинальной или местной анестезией. Данный метод лечения гораздо легче переносится пациентом, и сам период восстановления после операции всего 2-3 дня. Средний показатель смертности при данной методике 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев. Эндоваскулярный метод лечения менее травматичный, однако эндопротезирование можно применить не во всех случаях.
При случившемся разрыве единственным шансом на спасение человека будет только экстренная операция. Такие операции сопровождаются гораздо большим риском для пациента, чем при плановых операциях, когда есть возможность полностью обследовать пациента и тщательно подготовить к хирургическому вмешательству. Так как есть риск поражения и других артерий (артерии сердца или сонной артерии), должно производиться тщательное обследование всех сосудистых систем, чтобы свести риск операции к минимуму.
Важно помнить: чтобы исключить диагноз «аневризма аорты» или другие заболевания органов ЖКТ, необходимо обратиться к опытному специалисту и пройти тщательную диагностику. Только доктор подскажет, по какой причине может пульсировать в области живота, и, при необходимости, назначит лечебную терапию. Заниматься самолечением в данном случае опасно.
Хроническая абдоминальная боль и синдром раздраженного кишечника
Серьезной проблемой внутренних болезней и гастроэнтерологии была и остается абдоминальная боль. Наибольшие сложности возникают при выявлении причин хронического болевого абдоминального синдрома.
Серьезной проблемой внутренних болезней и гастроэнтерологии была и остается абдоминальная боль. Наибольшие сложности возникают при выявлении причин хронического болевого абдоминального синдрома. Понимание механизмов, лежащих в основе формирования болевого синдрома, отчасти может помочь в установлении его причины и выборе пути его купирования [2].
Появление боли связано с активацией ноцицепторов, расположенных в мышечной стенке полого органа, в капсулах паренхиматозных органов, в брыжейке и перитонеальной выстилке задней стенки брюшной полости, растяжением, напряжением стенки полого органа, мышечными сокращениями. Слизистая желудочно-кишечного тракта (ЖКТ) не имеет ноцицептивных рецепторов, поэтому ее повреждение не вызывает болевых ощущений. Воспаление, ишемия органов ЖКТ через выделение биологически активных субстанций (БАС): брадикинин, серотонин, гистамин, простагландины и др. приводят к изменению порога чувствительности сенсорных рецепторов либо напрямую их активируют. Эти же процессы могут провоцировать или усугублять спазм гладкой мускулатуры кишечника, что в свою очередь вызывает раздражение ноцицепторов и ощущение боли. Сигналы от кишечника передаются по афферентным волокнам через спинальные ганглии, достигают передних отделов головного мозга, где в постцентральной извилине происходит осознание ощущения боли. Эфферентные волокна идут на периферию и вызывают сокращение и расслабление гладкой мускулатуры, вазодилятацию. Большое количество различных нейронов оказывает модулирующее влияние на восприятие боли и ответ на нее.
В целом выделяют четыре основных механизма формирования абдоминальной боли: висцеральная, париетальная, иррадиирующая и психогенная.
Одним из вариантов абдоминальной боли вследствие органических причин может быть париетальная боль, возникающая из-за вовлечения брюшины. Она в основном острая, четко локализована, сопровождается напряжением мышц брюшной стенки, усиливается при изменении положения тела, кашле.
Наиболее частым механизмом абдоминальной боли является висцеральная боль, которая вызывается повышением давления, растяжением, натяжением, расстройством кровообращения во внутренних органах и может быть результатом как органических, так и функциональных заболеваний. Боль обычно носит характер тупой, спастический, жгучий, не имеет четкой локализации. Она нередко сопровождается разнообразными вегетативными проявлениями: потливостью, беспокойством, тошнотой, рвотой, бледностью. Благодаря большому количеству синапсов между нейронами нередко возникает двойная иннервация, лежащая в основе иррадиирующего характера боли. Под последней понимают отражение болевых ощущений при интенсивном висцеральном импульсе в области зон повышенной кожной чувствительности, в месте проекции других органов, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган.
На начальных этапах органические заболевания (аппендицит, дивертикулярная болезнь и пр.) могут сопровождаться висцеральной болью, затем в случае присоединения воспаления брюшины — париетальной.
Психогенная боль возникает при отсутствии соматических причин и обусловлена дефицитом ингибирующих факторов и/или усилением нормальных входящих афферентных сигналов, вследствие поражения центральных контролирующих механизмов и/или снижения синтеза БАС. Боль постоянная, резко снижающая качество жизни, не связана с нарушением моторики, с приемом пищи, перистальтикой кишечника, дефекацией и другими физиологическими процессами.
При функциональных заболеваниях механизмы формирования боли различны и могут носить изолированный или сочетанный характер: висцеральный генез нередко сочетается с иррадиирующим и/или психогенным механизмами. В основном боли носят дневной характер, редко возникают во время сна [4].
В практике значительно больше вероятность органической причины, лежащей в основе висцеральной боли, при наличии симптомов «тревоги», к которым относятся: преимущественно ночной характер боли, будящий больного ото сна; дебют симптомов в возрасте после 50 лет; наличие онкологических заболеваний в семье; наличие лихорадки у пациента; немотивированная потеря массы тела; выявленные при непосредственном исследовании больного изменения (гепатомегалия, спленомегалия и т. д.); изменения лабораторных показателей мочи, кала и крови; изменения, выявленные с помощью инструментальных исследований (камни в билиарном тракте, дивертикулы толстой кишки, расширенный общий желчный проток и т. д.).
Попытка дифференцировать абдоминальную боль, используя наименьшее количество нередко травматичных для пациента обследований, можно хорошо проиллюстрировать на синдроме раздраженного кишечника (СРК). Несмотря на наличие в названии термина «синдром» — эта патология относится к самостоятельным нозологическим формам. Согласно определению World Gastroenterology Organization (WGO), СРК — функциональное расстройство кишечника, при котором абдоминальная боль или дискомфорт ассоциированы с дефекацией или изменением кишечного транзита [20]. Сопутствующими симптомами могут быть вздутие, урчание, нарушения расстройства дефекации. Для постановки данного диагноза согласно Римским критериям III боль должна носить рецидивирующий характер, присутствовать хотя бы три дня в месяц в течение последних трех месяцев или больше и сочетаться хотя бы с двумя из следующих трех признаков: изменяться после дефекации, ее возникновение должно ассоциироваться с изменением частоты или формы стула. Симптомы должны беспокоить пациента три последние месяца, а впервые возникнуть шесть и более месяцев назад [12]. Для СРК, как и для большинства других функциональных заболеваний ЖКТ, характерен повышенный уровень депрессии, тревоги, склонности к ипохондрии.
Абдоминальная боль при СРК присутствует обязательно, но в зависимости от преобладающих нарушений пассажа по кишечнику возможны следующие варианты: СРК с диареей (частота жидкого стула более 25% времени, а плотных каловых масс менее 25%, чаще у мужчин), СРК с запором (твердый стул более 25% времени и соответственно жидкий менее 25%, чаще страдают женщины), СРК смешанного или циклического характера (разжиженный и твердый кал более 25%) [12, 20]. Согласно рекомендациям WGO возможно подразделение на подгруппы в зависимости от того, какие именно симптомы доминируют: СРК с преобладанием нарушений пассажа по кишечнику, СРК с преобладанием боли, СРК с преобладанием вздутия. И, наконец, соответственно провоцирующему фактору, возможно подразделение патологии на СРК постинфекционный, СРК, индуцированный приемом пищи (или определенными пищевыми продуктами), СРК стресс-индуцируемая.
Алгоритм действий практического врача разработан WGO и опубликован в 2009 году (схема). При наличии типичных признаков у пациента в возрасте до 50 лет, отсутствии признаков тревоги, при низкой частоте паразитарных инфекций и целиакии в популяции и отсутствии диареи, при отсутствии изменений результатов обычных рутинных исследований (общий анализ крови) вероятность СРК у данного пациента настолько высока, что нет необходимости в проведении других обследований [20].
При наличии стойкого диарейного синдрома, высокой частоте целиакии или паразитарных заболеваний необходимо, соответственно, провести исследования на глютеновую энтеропатию, анализ кала для выявления паразитарных заболеваний и колоноскопию (при хроническом диарейном синдроме). При отсутствии отклонений от нормальных показателей диагноз СРК будет наиболее вероятен.
Хронический абдоминальный болевой синдром с нарушениями транзита по ЖКТ, характерный для СРК, имеет сходство с симптомами, возникающими при энтеропатиях (глютеновой, лактазной, паразитарной), колоректальном раке, микроскопическом, паразитарном колите, дивертикулите и некоторых гинекологических заболеваниях: эндометриозе, раке яичников. Связано это с единым висцеральным механизмом возникновения боли, к которому нередко присоединяется и иррадиирующий ее генез, что еще больше затрудняет определение локализации патологического процесса [17].
Купирование хронической абдоминальной боли является серьезной самостоятельной проблемой, поскольку не только устранение, но даже попытка установить основную причину ее возникновения не всегда удается. Учитывая, что часто боль носит сочетанный характер, приходится в реальной практике нередко пользоваться комбинацией различных средств.
Одним из подходов к купированию висцеральной боли является снятие мышечного спазма, который является универсальным механизмом гладкой мускулатуры реагировать на любые патологические воздействия, что неизбежно приводит к возбуждению ноцицепторов, расположенных в мышечном слое ЖКТ [1–4, 18].
Группа спазмолитических препаратов многообразна и довольно разнородна с точки зрения механизма действия и точки приложения, поскольку богатый рецепторный аппарат принимает участие в сокращении мышечного волокна, а также сам этот процесс сложный и многокомпонентный. Так, препараты, подавляющие сокращение мышечного волокна, могут реализовывать свое действие следующим образом:
Назначение каждого препарата должно быть обосновано с позиций эффективности и безопасности. Чем более селективен препарат, тем меньшее число системных побочных эффектов он имеет.
Из всех селективных спазмолитических препаратов дольше всего в Европе применяется антихолинергическое четвертичное аммониевое соединение гиоcцина бутилбромид (Бускопан). Впервые препарат был зарегистрирован в Германии в 1951 г., и в настоящее время он относится к одному из наиболее изученных в эксперименте и в клинике и селективных в отношении ЖКТ спазмолитических препаратов. Важнейшими фармакологическими свойствами гиоcцина бутилбромида является его двойной расслабляющий эффект путем селективного связывания с мускариновыми рецепторами, расположенными на висцеральных гладких мышцах ЖКТ, и парасимпатический эффект блокирования нервных узлов через связывание с никотиновыми рецепторами, что обеспечивает избирательность подавления моторики ЖКТ.
Гиосцина бутилбромид вследствие высокой аффинности к мускариновым и никотиновым рецепторам распределяется главным образом в мышечных клетках органов брюшной полости и малого таза, а также в интрамуральных ганглиях органов брюшной полости. Поскольку препарат не переходит гематоэнцефалический барьер, частота системных антихолинергических (атропиноподобных) побочных реакций при использовании гиоcцина бутилбромида очень низкая и подобна плацебо. Поэтому целесообразность применения данного препарата очевидна и доказана для купирования боли висцерального компонента любого происхождения [1, 3, 18, 19].
Время наступления эффекта при приеме Бускопана внутрь составляет примерно 30 мин; продолжительность действия — 2–6 ч. После однократного применения гиосцина бутилбромида внутрь в дозах 20–400 мг средние пиковые концентрации в плазме достигаются примерно через 2 часа. Период полувыведения препарата после однократного применения внутрь в дозах 100–400 мг колеблется от 6,2 до 10,6 часа. Рекомендуемая доза при приеме внутрь: 10–20 мг 3–5 раз в день. Существует также лекарственная форма Бускопана в ректальных суппозиториях.
Опубликованное в 2006 г. сравнительное плацебо- и парацетамол-контролируемое исследование эффективности и переносимости гиоcцина бутилбромида при лечении рецидивирующих спастических болей в животе, проведенное на базе 163 клинических центров под руководством таких известных гастроэнтерологов, как С. Мюллер-Лисснер и Г. Н. Титгат, включало 1935 пациентов. Оно показало высокую эффективность и безопасность гиосцина бутилбромида при рецидивирующих абдоминальных болях [14].
Доказательством спазмолитического эффекта гиосцина бутилбромида является улучшение результатов инструментального исследования кишки при эндоскопическом и рентгенологическом исследовании, что продемонстрировано как увеличением просвета кишки, так и визуализацией полипов, дивертикулов, а также меньшей выраженностью болевых ощущений при проведении манипуляций [11, 15].
Примером эффективного купирования абдоминальной боли спазмолитиками является их применение при СРК [12].
Метаанализ, проведенный T. Poynard с соавторами, продемонстрировал, что многие спазмолитические препараты по отдельности (мебеверин, циметропия бромид, тримебутин, отилония бромид, гиосцина бутилбромид, пинаверия бромид) и в целом вся группа спазмолитиков (OR 2,13; 95% ДИ 1,77–2,58) эффективнее, чем плацебо, в лечении боли при СРК [16]. Так, вероятность улучшения состояния при применении гиосцина бутилбромида в лечении СРК в 1,56 раза выше (95% ДИ 1,14–2,15), чем при плацебо. В ряде работ показано, что, помимо спазмолитического эффекта, хороший анальгетический эффект Бускопана может быть связан и со снижением порога висцеральной гиперчувствительности, играющей важную роль в патогенезе СРК [10].
Спазмолитиками с доказанной эффективностью в лечении СРК с точки зрения специальной American Gollege Gastroenterology (ACG) являются гиосцина бутилбромид, циметропия бромид, пинаверия бромид и масло перечной мяты. Эти препараты могут купировать боль или дискомфорт при СРК [5].
Спазмолитики не только купируют боль, но также способствуют восстановлению пассажа содержимого и улучшению кровоснабжения стенки органа. Их назначение не сопровождается непосредственным вмешательством в механизмы болевой чувствительности и не затрудняет диагностику острой хирургической патологии.
Безусловно, важное место в купировании боли не только париетального генеза, но и висцерального и психогенного отводится анальгетикам. Всемирной Организацией Здравоохранения предложен следующий поэтапный подход к купированию боли: 1-я ступень — неопиоидные анальгетики, 2-я ступень — добавляются мягкие опиоиды, 3-я ступень — опиоидные анальгетики. Среди неопиоидных анальгетиков предпочтительнее назначать парацетамол из-за меньшего числа побочных эффектов на ЖКТ. В ряде исследований показан хороший эффект для купирования боли при комбинации спазмолитика гиосцина бутилбромида с анальгетиком парацетамолом [13].
Иногда приходится и при функциональных заболеваниях, в частности при СРК, применять прямые анальгетики. Назначения опиатов необходимо всячески избегать, так как при таких хронических состояниях высок риск развития привыкания и зависимости. Такие случаи описаны в литературе и носят название «narcotic bowel syndrome» (кишечный синдром, вызванный наркотическими препаратами). К критериям этого состояния относится хроническая или часто рецидивирующая прогрессирующая со временем боль, которую нельзя объяснить конкретной патологией, для купирования которой требуются большие дозы наркотических препаратов, которая нарастает при отмене опиатов и быстро купируется при их применении [8, 9].
Эффект антидепрессантов потенцировать и усиливать анальгетический эффект других препаратов хорошо известен и доказан. Принимая во внимание наличие психогенного механизма боли при функциональных заболеваниях, выявляемые клинически психоэмоциональные особенности больных (склонность к депрессиям, высокий уровень тревоги), понятен интерес к психотропным препаратам при СРК. Недавно опубликованный системный обзор хотя и указывает на дефекты некоторых дизайнов исследований, представил доказательства в поддержку использования антидепрессантов (как трицикличных, так и селективных ингибиторов повторного захвата серотонина) при СРК (амитриптилин 10–75 мг/день на ночь; селективные ингибиторы повторного захвата серотонина: пароксетин, 10–60 мг/день, циталопрам, 5–20 мг/день) [6, 20].
Объяснение генеза симптомов и прежде всего абдоминальной боли с учетом уровня образования, социального статуса больного, установление доверительных сопереживающих отношений между врачом и пациентом приносит эффект в купировании симптомов [7].
Коррекцию питания с целью уменьшения боли и купирования других симптомов следует использовать с определенной осторожностью, чтобы не вызвать нутритивных проблем у пациента (дефицита микроэлементов, витаминов, других питательных ингредиентов).
Убедительной связи между абдоминальной болью и другими симптомами при СРК не существует. Применение средств, эффективных для купирования различных расстройств при СРК, не оказывало влияния на выраженность болевого синдрома. При наличии СРК с запорами применяются различные классы слабительных средств, клетчатка и другие объемформирующие препараты. Хорошая доказательная база существует в отношении осмотических слабительных (препаратов лактулозы, полиэтиленгликоля в индивидуальных дозировках). Для ускорения получения нормализующего эффекта на пассаж по ЖКТ при СРК с запорами короткими курсами можно назначать раздражающие слабительные (Дульколакс и др.). Для лечения СРК с запорами женщинам возможно применение селективного активатора С-2 хлоридных рецепторов — лубипростона [6]. Есть данные о целесообразности применения пробиотического штамма Bifidobacterium lactis DN-173 010 в целях ускорения транзита по кишечнику.
Основным препаратом для лечения СРК с диареей является лоперамид, требующий индивидуального подбора дозировки. При тяжелом диарейном синдроме у женщин в ряде стран зарегистрирован для применения антагонист серотонинергических рецепторв (5-НТ3)-алосетрон [6, 20]. Для уменьшения газообразования применяют сорбенты и другие пеногасители, а также в некоторых рекомендациях назван антибиотик рифаксимин (по 400 мг 3 раза в день).
Некоторое влияние на улучшение общего состояния и уменьшение болевого синдрома продемонстрировали антагонист серотонинергических рецепторов (5-НТ3)-алосетрон (при СРК с диарейным синдромом), селективный активатор С-2 хлоридных рецепторов — лубипростона (у женщин с запорами) и пробиотический штамм Bifidobacterium infantis 35624.
Для купирования боли и других симптомов при функциональной патологии, в частности при СРК, применяют разнообразные методы терапии, включая психологические: когнитивная/поведенческая терапия, релаксационные методы, гипноз. ACG утверждает, что психологические методы терапии, включающие когнитивную терапию, динамическую психотерапию и гипнотерапию более эффективны в купировании общих симптомов СРК, чем стандартные методы лечения. Отношение к фитотерапии и акупунктуре в целом на сегодняшний день оптимистично сдержанное.
На течение любой патологии и особенно СРК во многом оказывают влияние как личностные особенности пациента (отношение к лечению, уровень тревоги и степень доверия/недоверия к медицинским манипуляциям, наличие хронических психотравмирующих ситуаций, индивидуальные эмоциональные особенности, а также психические заболевания), так и поведение медицинского персонала (способность установления контакта и доверительных отношений, возможность психологической поддержки пациента). Важным моментом, всегда повышающим степень доверия пациента к доктору, является быстрое купирование болевого синдрома. Поэтому выбор препаратов должен быть сделан грамотно и своевременно.
Литература
Новосибирский ГМУ, Новосибирск