пропадает слух что делать причины
Внезапно. Вчера еще слышал. Сегодня – нет
Автор: Редакция Мастерслух
Представьте ситуацию: просыпаетесь вы однажды утром и… совсем ничего или почти ничего не слышите одним ухом, а то и сразу двумя. Страшно! Непонятно! Как так получилось? Куда бежать с проблемой?
Что нужно знать о внезапной потере слуха, можно ли ее вылечить и предупредить, рассказывает врач сурдолог-оториноларинголог ООО «МастерСлух-Москва» Зинаида Морозова.
Дело, достойное Шерлока Холмса
Внезапную потерю слуха, когда, казалось бы, ничто не предвещало ЧП, но глухота возникла будто сама по себе, называют по-научному идиопатической. На самом деле причина наверняка есть. Просто она пока не установлена.
Резкая, в течение нескольких дней или даже часов, потеря слуха может возникнуть:
Список, сами понимаете, далеко не полный.
Для некоторых сильных лекарств резкая потеря слуха – известная «побочка», их назначают с осторожностью, только когда польза превышает возможный вред. Ну кто сразу заподозрит привычный аспирин (ототоксичность которого может проявиться при принятии нескольких таблеток в сутки) или гормональные контрацептивы (а они-то как раз влияют на тромбообразование)? Дело осложняется еще и тем, что реакции на медикаменты у каждого индивидуальны, могут зависеть от многих дополнительных факторов, т. е. в другое время человек не получил бы осложнение, а тут, как говорится, совпало:
Врачу, к которому обратится пациент с внезапной потерей слуха, придется провести настоящее расследование! Порой с участием других специалистов.
Главное – не тянуть и вовремя обратиться в больницу (участковый терапевт, скорее всего, направит к узкому специалисту, поэтому лучше сразу идти к оториноларингологу, сурдологу). Иначе можно дождаться необратимого ухудшения.
Кстати, не спешите сразу паниковать, если столкнетесь с внезапной потерей слуха. Одна из очень частых причин – образование серной пробки, вся проблема может быть в ней. Удалить ее у специалиста дело нескольких минут.
Что должно насторожить
Если до внезапной резкой потери слуха вы:
обязательно обратите на это внимание вашего врача!
Внезапная потеря слуха чаще возникает на одно ухо, но может сопровождаться непривычными ощущениями (шумом, заложенностью и т. п.) в обоих.
Доктор, верните мне слух!
Лечение зависит от диагноза.
Если в ухо попало инородное тело, удаление приведет к полному восстановлению слуха.
Хирургическое иссечение (лучевая терапия) многих видов опухолей тоже может улучшить ситуацию.
Во время ремиссии аутоиммунных заболеваний обычно восстанавливается или улучшается работа многих пострадавших при остром состоянии органов и систем организма, включая слух.
Но, к сожалению, при тугоухости по сенсоневральному типу, т. е. когда у человека (из-за заболеваний, действия лекарств и прочих причин) отмирают наружные волосковые клетки улитки, отвечающие за восприятие звуков, остановить процесс можно лишь в течение первых 3-4 недель после появления первых симптомов и только с помощью терапии гормонами-глюкокортикоидами.
Если необратимо пострадал слуховой нерв и другие отделы внутреннего уха, шансов на восстановление тоже очень мало. Возможно, придется носить слуховой аппарат и. «копать» дальше, ведь причина внезапной потери слуха так и не была выявлена.
К сожалению, подстраховаться от всех бед невозможно. Поэтому берегите себя. Ведите здоровый образ жизни. Вовремя проходите диспансеризацию и другие обязательные обследования по возрасту. А при первых же проблемах незамедлительно отправляйтесь к специалисту. При своевременном обращении шансы не допустить полной потери слуха, восстановить этот орган чувств и избавиться от опасного заболевания на начальной стадии очень велики. Помните: со слухом не шутят!
Расскажите или сохраните себе:
Еще в разделе “О слухе”
Краткая история кохлеарной имплантации
Сегодня кохлеарная имплантация – сложное, но в общем-то рутинное медицинское вмешательство. Через него прошли около полумиллиона людей по всему миру – иначе они бы не получили возможность слышать. Операцию делают даже младенцам! Технологический прорыв произошел всего за несколько десятилетий. Об этом – в нашей статье. Читать далее →
Взаимопомощь – основа добра и милосердия
Во время пандемии коронавируса «МастерСлух» продолжает помогать своим подопечным, представителям старшего поколения, жителям домов-интернатов для престарелых и инвалидов. Читать далее →
Добрый доктор. Что нужно знать о визитах к сурдопедагогу
Консультация сурдопедагога: зачем она нужна, как проходит, сколько визитов к специалисту требуется и в каких случаях. Рассказывает сурдопедагог «МастерСлух» Наталья Васильева. Читать далее →
Потеря слуха. Причины, симптомы, диагностика и лечение потери слуха.
1. Потеря слуха и возможные причины
Потеря слуха – это внезапное или постепенное уменьшение того, насколько хорошо вы можете слышать разные звуки. В зависимости от причин потеря слуха может быть легкой или тяжелой, временной или постоянной. Слух может пропадать в течение долгого времени, и с этой проблемой сталкиваются люди самых разных возрастов.
Причины потери слуха
У взрослых самыми распространенными причинами потери слуха являются:
Другими причинами ухудшения слуха может быть накопление ушной серы в ухе (она блокирует ушные каналы и слух ухудшается), попадание посторонних предметов в ухо, ранения головы или ушей, инфекции уха, разрыв барабанной перепонки, а также другие факторы, которые могут повлиять на состояние среднего или внутреннего уха.
2. Симптомы заболевания
Часто слух пропадает медленно, и вы не всегда можете это замечать. Вот что обычно чувствуют люди при ухудшении слуха:
Это общие, бытовые признаки. Помимо этого с ухудшением слуха может быть связано появление неприятных симптомов – звон в ушах, боль в ушах, зуд или раздражение в ухе, выделение жидкости из уха. Некоторые люди чувствуют головокружение.
3. Диагностика и лечение
Диагностика потери слуха
Потеря слуха диагностируется в ходе осмотра у врача. Врач спросит вас о симптомах заболевания и жалобах и, скорее всего, осмотрит уши с помощью специального устройства – отоскопа. При подозрении на потерю слуха проводятся специальные тесты, которые помогут определить, так ли это и точно установить степень тяжести проблемы. Обычно диагностикой потери слуха занимается врач-отоларинголог (ЛОР).
Лечение потери слуха
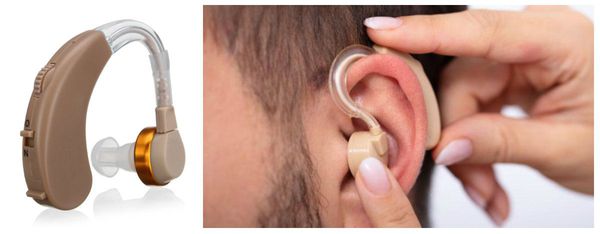
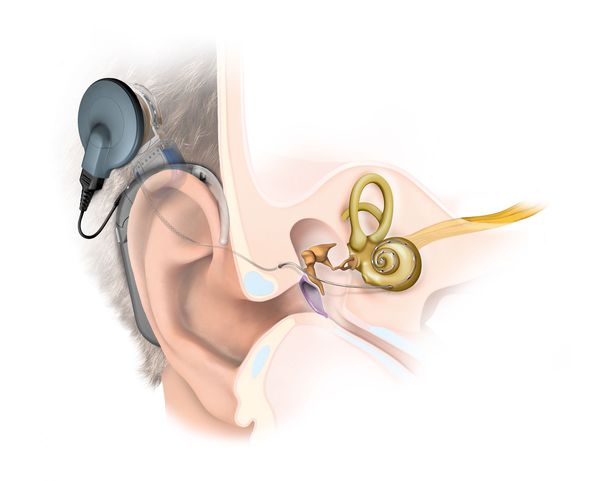
Потерю слуха, которая произошла из-за шумового воздействия или в силу возраста можно лечить с помощью слуховых аппаратов. Специальные портативные приборы помогут слышать лучше. Еще один вариант лечения тугоухости – кохлеарная имплантация. Чаще всего кохлеарные имплантаты используются для лечения проблем со слухом у детей, но в последнее время сфера применения этих имплантатов расширяется и их, к примеру, ставят и пожилым людям.
Хирургическая операция поможет справиться с потерей слуха из-за отосклероза, рубцевания тканей или некоторых инфекций уха.
В некоторых случаях справиться с потерей слуха поможет устранение причины заболевания. Например, удаление ушной серы или лечение инфекционного заболевания, из-за которого пропадает слух (часто для этого нужны антибиотики). После лечения слух вернется.
4. Как можно предотвратить потерю слуха?
Потерю слуха можно предотвратить, устранив ее возможные причины. Например, стоит избегать очень громких шумов, не слушать музыку слишком громко (особенно через наушники). При необходимости можно использовать средства для защиты органов слуха (наушники, беруши). И, конечно же, нельзя помещать в ухо посторонние предметы.
Снижение слуха. Причины и лечение
Содержание
К сожалению, иногда бывает так, что слух резко снижается или пропадает вовсе за один день. Что же может послужить тому причиной? Рассмотрим несколько причин этого явления и варианты лечения.
Обтурирующие серные пробки
Пожалуй, это самая безопасная причина снижения слуха.
Как правило, сера может привести к резкому снижению слуха на одно, либо два уха после контакта с водой. В результате серные массы разбухают и полностью перекрывают наружный слуховой проход.
В этой ситуации, помимо резкого снижения слуха, может возникать боль в ухе. Необходимо скорейшее обращение к ЛОР-врачу, так как промедление может привести к развитию воспаления, а именно — наружного отита.
Лечение
При осмотре ЛОР-врач сразу же установит факт наличия серных пробок, удалит их, и слух моментально восстановится.
Травма барабанной перепонки
Причин травмы может быть несколько:
Лечение
При осмотре ЛОР-врач установит факт перфорации барабанной перепонки, выполнит аудиометрию, чтобы исключить развитие неврита слухового нерва на фоне травмы, и разработает план дальнейших действий. В большинстве случаев — тактика выжидательная. Перепонка может затянуться самостоятельно. В обязательном порядке необходимо беречь ухо от попадания воды, исключить авиаперелеты.
Спустя месяц, если целостность барабанной перепонки не восстановилась, рассматривается вопрос о мирингопластике (закрытие дефекта барабанной перепонки хирургическим способом).
Наружный отит
При этом заболевании происходит блокирование прохождения воздуха и звука к барабанной перепонке на уровне наружного уха. Наружный отит может возникать на фоне травмы кожи слухового прохода, длительно стоящей серной пробки, наличия грибковых и эпителиальных масс. Усугубляет течение заболевания сопутствующая патология, например, сахарный диабет. При этом происходит слущивание эпителия (отторжение кожи в месте воспаления), возникает воспалительный отек кожи и может появляться гнойное отделяемое. Как правило при этом состоянии возникает не только снижение слуха, но и боль, зуд, повышение температуры тела, слабость, головная боль.
Лечение
Тактика лечения зависит от каждой конкретной ситуации. После ликвидации воспаления слух восстанавливается полностью.
Инородное тело наружного слухового прохода
Это может быть вата от ватной палочки, насекомое, залетевшее или заползшее в ухо, иные предметы.
Лечение
После удаление инородного тела слух восстанавливается.
Тубоотит
Для него характерно втяжение барабанной перепонки вследствие ряда причин:
При этом состоянии пациент может слышать треск в ушах или шуршание при зевании, глотании.
Если слух не восстановился самостоятельно, то следует обратиться к ЛОР-врачу.
Лечение
Врач после осмотра и дополнительного обследования может провести ряд процедур, восстанавливающих слух: продувание слуховых труб по Политцеру; пневмомассаж барабанных перепонок; назначит гимнастику для слуховых труб и, в случае необходимости, лекарственные препараты. Людям, которые часто сталкиваются с такой проблемой во время авиаперелета, мы рекомендуем за 10 минут до взлета и за 10 минут до посадки использовать сосудосуживающий спрей в нос (в случае отсутствия противопоказаний).
Острый средний серозный отит
При этом возникает накопление жидкости в барабанной полости (за барабанной перепонкой). Человек слышит «как через воду».
Причиной возникновения служит длительное течение тубоотита.
Лечение
При осмотре ЛОР-врач увидит характерные для этого состояния клинические проявления и при необходимости проведет дообследование. Для восстановления слуха используется продувание слуховых труб по Политцеру; пневмомассаж барабанных перепонок; назначается гимнастика для слуховых труб; катетеризация слуховых труб и в случае необходимости; лекарственные препараты. Может потребоваться более серьезное лечение, в том числе госпитализация в ЛОР-отделение.
Острый гнойный средний отит
Он может быть самостоятельным заболеванием или, что встречается чаще, осложнением острого гнойного ринита. Для острого гнойного среднего отита характерна боль в ухе, в том числе пульсирующая, повышение температуры тела, головная боль.
Лечение
При осмотре ЛОР-врач установит диагноз и назначит местную или системную антибактериальную терапию, противовоспалительное лечение, при необходимости — госпитализацию. После купирования воспаления, как правило, слух восстанавливается полностью.
Острая нейросенсорная тугоухость
Это самое коварное заболевание из перечисленных. Снижается или резко пропадает слух на одно или оба уха. Может возникать шум в ухе, звон, снижение разборчивости речи.
Причин у данного заболевания может быть несколько. Оно возникает в любом возрасте и, на первый взгляд, на фоне полного здоровья. Бывает следствием острых инфекционных процессов, в частности гриппа, ветряной оспы, инфекционного менингита и др. вирусных инфекций. Может быть результатом нарушения кровообращения в сосудах головного мозга, например, при изменении артериального давления, выраженном остеохондрозе шейного отдела позвоночника, при инсульте.
Так же это может быть симптомом опухолевых процессов в головном мозге, проявлением рассеянного склероза.
Лечение
Требуется незамедлительный осмотр ЛОР-врача и полное обследование, включающее в себя помимо общего осмотра аудиометрию, импедансометрию, ETF тест, МСКТ или/и МРТ головного мозга, консультацию невролога (отноневролога), лабораторное обследование.
Лечение проводится в условиях стационара, требуется гормональная, сосудистая местная терапия, в том числе может потребоваться транстубарное или транстимпанальное введение лекарственных препаратов.
Достичь полного восстановления слуха, устранения шума и звона в ушах, возможно лишь в случае своевременного оказания квалифицированной медицинской помощи. Если пациент обращается к врачу в первые часы, то шансы на полную реабилитацию высоки. Однако все зависит от причины, вызвавшей возникновение этого заболевания.
Берегите свой слух и при возникновении проблем с ним не затягивайте с обращением к ЛОР врачу и обследованием.
Будьте здоровы!
ухудшение слуха после антибиотиков пропадает слух.что делать
Ответ: В первую очередь Вам необходимо обратиться у ЛОР-врачу для осмотра и уточнения причин снижения слуха, после этого возможно будет назначить адекватное лечение.
С уважением, Голубовский Г.А.
повредил барабанную перепонку левое ухо не слышит немного крови в ухе Перфорация ватной палочкой Что делать повредил левое ухо ватной палочкой до крови Теперь левое ухо не слышит Проверил заткнул правое ухо точно левое не слышит Также заткнул левое правое слышит Что делать не слышу совсем левым ухом после перфорации ватной палочкой до крови Ухо дергает и еще у меня нейросенсорная тугоухость
Ответ: В данном случае Вам необходимо незамедлительно обратиться к ЛОР-врачу.
С уважением, Голубовский Г.А.
Ответ: В таких случаях перепонка чаще всего восстанавливается.
С уважением, Голубовский Г.А.
Темпанопластика Добрый день! После операции сразу появился шум в ухе, послеоперационная барабанная перепонка вся а рубцах, вогнутая, перфорация осталась, слух пропал. Что можно сделать?
Ответ: Чтобы ответить на Ваш вопрос необходимо знать какая была операция? Сколько прошло времени после операции Что говорит Ваш оперирующий хирург? Только после этого возможно дать какие либо рекомендации.
С уважением, Голубовский Г.А.
Снижение слуха Здравствуйте, у моего брата слуховые проблемы.
Дело в том, что когда он был младенцем, ему дали гентамицин.
Прошли годы и по тихому состояние очень ухудшилось. Ему сейчас 25 лет
Всё это время Врачи говорили нам что это уже никак не востановить, только слуховые аппараты помогут. Он не хочет носить аппараты.
Скажите пожалуйста, теоретически есть возможность хоть немного восстановить слух?
С уважением, Голубовский Г.А.
Приглашаем всех активных, интересных людей, профессионально связанных с медициной
Береги слух смолоду: в каких ситуациях можно потерять слух
Автор: Редакция Мастерслух
Потеря слуха из-за шума на работе
В России уровень допустимого шума на производстве установлен законодательно – 80 дБА. Работодатель не всегда выдерживает это значение, ведь шум от стройки или в лаве, где добывают уголь, не регулируется по желанию. Самые «убойные» сочетания – шумовые и вибрационные. По статистике, 25 % выявленных профессиональных заболеваний связано с воздействием вибрации и шума.
Тем не менее защитить работников от негативного воздействия можно: выдавать наушники и беруши, разрешать им делать частые перерывы во время смены, проверять оборудование на наличие вибраций, обязывать сотрудников проходить медицинский осмотр за счет компании.
Из-за длительного воздействия на уши монотонного шума вкупе с вибрацией происходят дегенеративные изменения волосковых клеток спирального органа – улитки. Далее патология продвигается вверх, повреждается спиральный ганглий и проводящие пути слухового анализатора. Слух падает, но не стремительно. Поэтому долгие годы у работников нет жалоб. Выявляется тугоухость, как правило, на очередном медосмотре.
Потерять слух на работе могут машинисты, пилоты, музыканты, специалисты легкой и тяжелой промышленности, строители.
Потеря слуха из-за резких и громких звуков
Иногда для потери слуха достаточно однократного воздействия громкого и резкого звука. Из-за него начинается кровоизлияние в ушном канале. Оно меняет структуру клеток в лабиринте, появляется боль, которая сопровождается шумом в ушах. Вероятна травма барабанной перепонки – при ней человек теряется в пространстве, может лишиться сознания.
Громкие, резкие звуки возникают от взрывов, детских музыкальных игрушек (дудки или свистки). Они типичны для напряженных моментов в фильмах ужасов – звук, включенный на полную громкость, способен испугать любого человека, а маленького ребенка оглушить.
Сюда же относится прослушивание музыки в наушниках. Времяпрепровождение приятное, но губительное для слухового нерва. Звук направлен прямо в слуховой проход, поэтому действует прицельно. Поначалу слуховые рецепторы утомляются, а позже разрушаются. Наступает тугоухость.
Если вы не мыслите жизни без наушников, предпочтите накладные модели. Они более безопасны за счет рассеивания звука
Потеря слуха из-за городского шума
Транспортные артерии, технические сооружения, спортивные, бытовые и коммунальные объекты – акустические зоны с повышенной нагрузкой. В них уровень шума превосходит допустимые показатели. Людям приходится кричать, чтобы что-то сказать друг другу на улице. Из-за огромного количества раздражителей слуховой анализатор всегда находится в напряжении. Что происходит дальше, вы знаете: в результате изменений волосковых клеток человек сначала перестает слышать высокие частоты, позже – низкие.
Приспособиться к городскому шуму можно, но привычка жить с такой акустикой не отменяет ее губительное воздействие на слух. При высоком уровне шума человек начинает глохнуть уже через 1–2 года, при среднем – через 5–10 лет.
Последствия черепно-мозговых травм
При черепно-мозговых травмах круг возможных причин снижения слуха расширяется. Тугоухость наступает из-за трещины пирамиды височной кости, повреждений центральных слуховых путей в области ядер или в среднем мозге, кровоизлияния в полость уха. Причем слух пропадает резко или падает постепенно, но с симптомами: субъективными шумами в голове, нарушением равновесия, выделением жидкости из ушного канала.
После травм головы нужно обратиться к лору, даже если симптомов потери слуха нет.
Внимательно отслеживайте свои реакции после ЧМТ – головокружение, тошнота, снижение слуха на любом ухе – повод немедленно обратиться к врачу общей практики
Последствия лечения антибиотиками
Потеря слуха после лечения антибиотиками называется ототоксической – поражаются сенсорные клетки внутреннего уха. Процесс двусторонний.
К антибиотикам, вызывающим временное или устойчивое снижение слуха, относят:
Во время курса лечения слух может временно упасть и восстановиться уже после отмены препарата. Бывает, что слух пропадает гораздо позже – на 2–3-й месяц после отмены.
Антибиотики стараются не прописывать беременным. С 3-го по 5-й месяц беременности они оказывают токсическое действие на органы слуха плода.
Не стоит панически бояться каждого звука. Но запастись берушами и ограничить прослушивание музыки в наушниках желательно: это отличная профилактика слуха. Позаботьтесь о себе, пока не стало поздно! Удачи!
Расскажите или сохраните себе:
Еще в разделе “О слухе”
Краткая история кохлеарной имплантации
Сегодня кохлеарная имплантация – сложное, но в общем-то рутинное медицинское вмешательство. Через него прошли около полумиллиона людей по всему миру – иначе они бы не получили возможность слышать. Операцию делают даже младенцам! Технологический прорыв произошел всего за несколько десятилетий. Об этом – в нашей статье. Читать далее →
Взаимопомощь – основа добра и милосердия
Во время пандемии коронавируса «МастерСлух» продолжает помогать своим подопечным, представителям старшего поколения, жителям домов-интернатов для престарелых и инвалидов. Читать далее →
Добрый доктор. Что нужно знать о визитах к сурдопедагогу
Консультация сурдопедагога: зачем она нужна, как проходит, сколько визитов к специалисту требуется и в каких случаях. Рассказывает сурдопедагог «МастерСлух» Наталья Васильева. Читать далее →
Что такое тугоухость нейросенсорная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Токаревой Ираиды Юрьевны, сурдолога со стажем в 40 лет.
Определение болезни. Причины заболевания
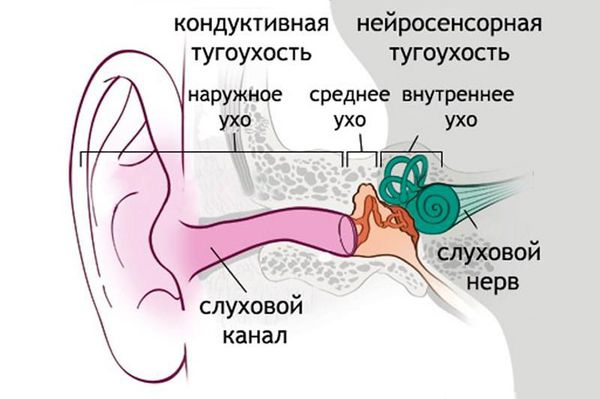
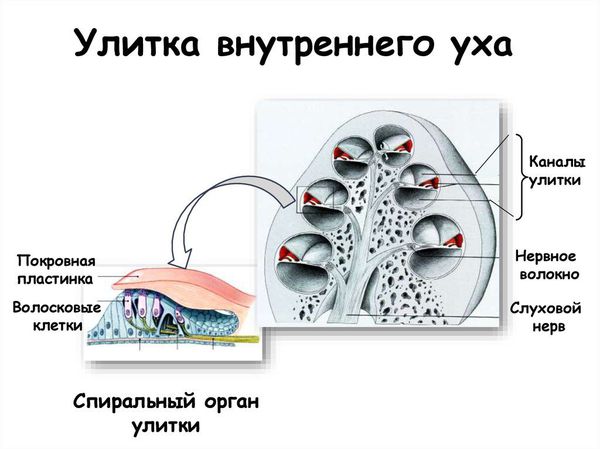
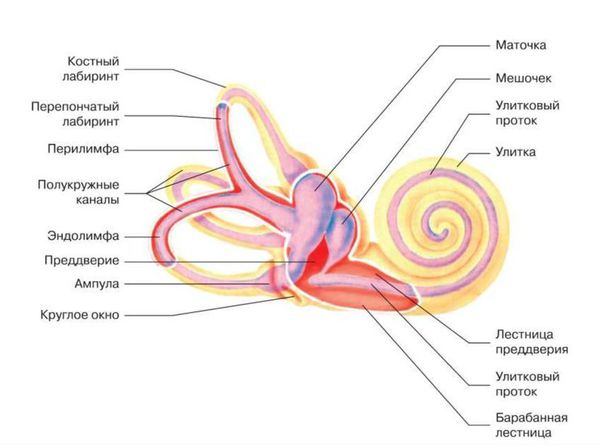
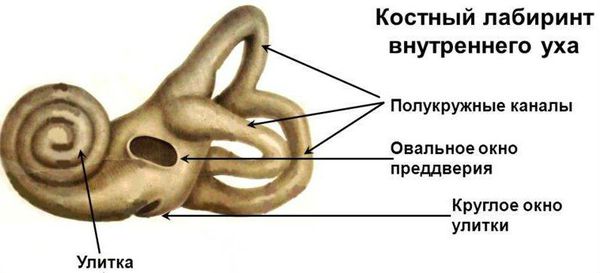
В органе слуха выделяют звукопроводящий и звуковоспринимающий отделы. Звукопроводящий отдел предназначен для передачи звуковых колебания к рецептору, он включает в себя:
З вуковоспринимающий отдел отвечает за реакцию нервной ткани на звуковое раздражение, он включает:
Нейросенсорная тугоухость возникает при нарушениях отдела звуковосприятия. Снижение слуха, связанное с повреждениями в звукопроводящем отделе, называется кондуктивной тугоухостью. Если нарушения есть в обоих отделах, говорят о смешанной тугоухости.
Нейросенсорная тугоухость — это не самостоятельная форма заболевания, это собирательное понятие, объединяющее несколько разных нозологических форм. Причин её возникновения может быть много, но симптом всегда один — снижение слуха. В разных странах и даже внутри одной страны, но в разных научных сообществах, эту болезнь называют по-разному: сенсоневральная тугоухость, нейросенсорная потеря слуха, перцептивная тугоухость, кохлеоневрит, кохлеарная невропатия. Все эти названия актуальны, так как каждое из них отображает понятие о нарушении слуха на разном уровне слуховой системы человека. В России принято название «Сенсоневральная тугоухость».
В Международной классификации болезней 10 пересмотра (МКБ-10) закреплено название “Нейросенсорная потеря слуха”. Согласно определению в Клинических рекомендациях, разработанных Национальной медицинской ассоциацией оториноларингологов Министерства здравоохранения Российской Федерации в 2016 году: “Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) — форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.” [8]
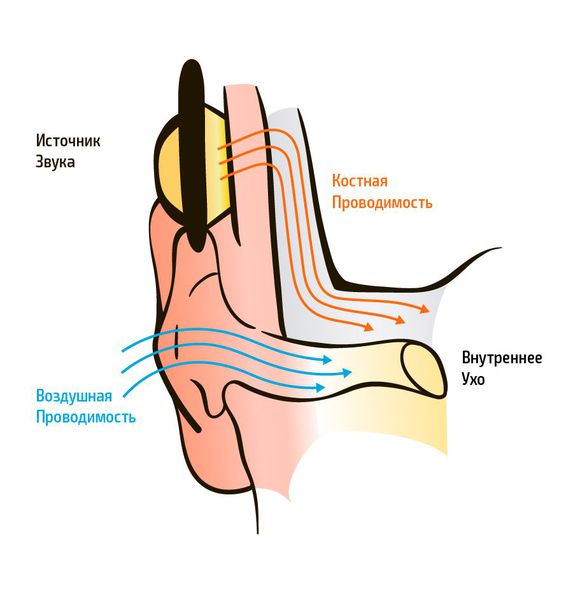
Существует два типа передачи звуковых колебаний из внешней среды: воздушное звукопроведение и костное. Воздушное звукопроведение — это обычный путь поступления звуковых колебаний в ухо, когда звук проходит через ушную раковину и наружный слуховой проход к барабанной перепонке. При костном звукопроведении звуковая вибрация проходит через кости черепа прямо в улитку, минуя среднее ухо.
Причины заболевания
При нейросенсорной тугоухости причина снижения слуха кроется в нарушении (или заболевании) звуковоспринимающей части слухового анализатора на кохлеарном и ретрокохлеарном уровне.
Кохлеарный уровень:
Ретрокохлеарный уровень:
Любая патология, затрагивающая один или несколько уровней звуковоспринимающего слухового анализатора может привести к нейросенсорной тугоухости или глухоте.
Факторы развития нейросенсорной тугоухости
Нейросенсорная тугоухость (сенсоневральная) — заболевание, которое развивается в результате воздействия множества факторов [1] [2] [3] [4] [6] [7] [8] : сосудистых, инфекционных, травматических, обменных, возрастных, врождённых, наследственных, метаболических, иммунных, как осложнение после перенесённых отитов и других заболеваний среднего уха, например отосклероза, тимпаносклероза и многих других.
Сосудистые нарушения — самая частая причина возникновения сенсоневральной тугоухости — выявляется примерно в 40 % случаев.
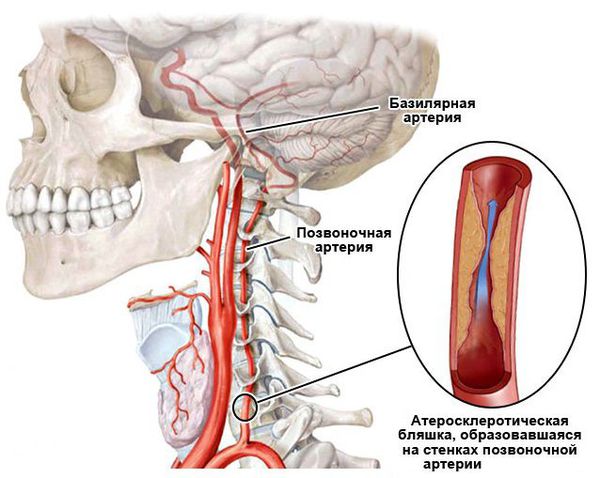
Сосудистые нарушения в слуховом анализаторе возникают при гипертонической болезни, нейроциркуляторной дистонии, при нарушении мозгового кровообращения (инсульте), атеросклерозе сосудов головного мозга, изменении свёртывающей системы крови, при шейном остеохондрозе.
Предрасполагает к сосудистым нарушениям во внутреннем ухе особенность его кровоснабжения — внутренняя слуховая артерия является конечной артерией и не имеет анастомозов (соединения с другими артериями). Поэтому малейшие изменения в кровоснабжении приводят к гипоксии (недостатку кислорода) волосковых клеток и их гибели.
К сосудистым факторам можно отнести и возникновение нейросенсорной тугоухости у детей в околородовый период — это гипоксия плода и гипоксия, возникающая во время родов при нарушении мозгового кровообращения разной степени тяжести.
В 30 % случаев сенсоневральная тугоухость развивается под воздействием инфекционных факторов. Особенно часто поражение слухового анализатора происходит при вирусных инфекциях: чаще всего это грипп, эпидемический паротит (характеризуется преимущественным поражением околоушных слюнных желёз), корь, клещевой энцефалит, герпес, цитомегаловирусная инфекция, особенно перенесённая внутриутробно, менингококковая инфекция, сифилис и некоторые другие. Иногда нейросенсорная тугоухость развивается как осложнение на фоне вирусного неврита (воспаления нервов), вирусного ганглионита (воспаления симпатического нервного узла) или арахноидита задней черепной ямки с поражением мосто-мозжечкового угла.
Инфекционный фактор часто бывает причиной внутриутробно приобретённой нейросенсорной тугоухости у детей, чьи матери во время беременности переболели или были носителям таких инфекций, как токсоплазмоз, ветряная оспа, краснуха, герпетическая инфекция, цитомегаловирусная инфекция, ВИЧ, хламидиоз, гепатит В и С, сифилис, листериоз.
К группе риска по развитию нейросенсорной тугоухости в период новорождённости относятся дети, перенёсшие генерализованные и локализованные инфекционные заболевания: сепсис, омфалит (бактериальное воспаление дна пупочной ранки), менингоэнцефалит, пневмонию.
Любые токсичные вещества, способные проникать через гематоэнцефалический барьер могут вызвать нейросенсорную тугоухость, особенно при сопутствующих заболеваниях почек, отите или снижении иммунитета. Чаще всего это ототоксичные медикаменты, а также бытовые и промышленные яды.
К ототоксичным препаратам относятся:
Ототоксические медикаменты должны назначаться строго только по жизненным показаниям. Их нельзя назначать детям до двух лет, беременным женщинам и лицам из группы риска по развитию тугоухости или уже имеющим любую тугоухость. Тем более нельзя применять эти препараты без назначения врача при самолечении.
К токсическим факторам развития нейросенсорной тугоухости можно отнести гемолитическую болезнь новорождённого или длительную гипербилирубинемию с повышением билирубина у ребёнка более 20 ммоль\л.
Травматические факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть последствием травмы головы, а также акустической травмы, баротравмы (повреждения стенок барабанной полости, вызванного перепадами давления внешней среды), воздействия вибрации, длительного воздействия шума (профессиональная сенсоневральная тугоухость). К травматическим факторам также можно отнести родовые травмы при применении акушерских пособий.
Возрастной фактор нейросенсорной тугоухости.
Пресбиакузис — так называемая старческая тугоухость, связана атрофией слухового анализатора в ходе естественного старения.
Наследственные факторы нейросенсорной тугоухости.
Генетически обусловленная нейросенсорная тугоухость может проявляться с рождения или в любом более позднем возрасте. Может быть изолированной (проявляться только как нейросенсорная тугоухость) или быть синдромальной (существовать наряду с другими генетическими аномалиями). Существует более 300 различных генетических заболеваний с проявлениями нейросенсорной тугоухости. Тугоухость может быть доминантным признаком, либо, чаще, рецессивным и проявляться даже через 6-9 поколений.
Иммунные факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть осложнением или даже первичным признаком некоторых аутоиммунных заболеваний, например рассеянного склероза. Кроме того, в последние десятилетия учёные обнаружили во внутреннем ухе иммуноглобулины, что говорит о наличии иммунной системы внутреннего уха. Поэтому острая или прогрессирующая нейросенсорная тугоухость иногда может проявляться как самостоятельное аутоиммунное заболевание.
Нейросенсорная тугоухость может быть следствием злокачественных или доброкачественных опухолей головного мозга.
Таким образом, при разных причинах и уровнях поражения слухового анализатора патогенез, а следовательно и тактика лечения, будут разными, но без лечения в конечном итоге все факторы приводят к дегенеративно-атрофическим изменениям в тканях слухового анализатора.
Симптомы нейросенсорной тугоухости
При всех формах и видах сенсоневральной тугоухости симптомы будут практически одинаковыми:
Патогенез нейросенсорной тугоухости
1.Сенсоневральная тугоухость вследствие недоразвития или гибели наружных волосковых клеток — это так называемая перцептивная или сенсорная тугоухость.
1.1. Гибель волосковых клеток вследствие сосудистых нарушений. В основе патогенеза лежат гемодинамические нарушения во внутреннем ухе, хотя в зависимости от этиологического фактора имеются некоторые различия:
Среди всех форм врождённой нейросенсорной тугоухости около 70 % — это генетически обусловленные формы тугоухости. В России наиболее часто встречается генетическая мутация в гене GJB2. На сегодняшний день мутации в гене GJB2, кодирующем белок коннексин 26 (Сх26), во всем мире признаны главной причиной врождённой и доречевой несиндромальной тугоухости.
Патология коннексинов нарушает рециркуляцию ионов калия (К+) в органе Корти, что является главным условием механо-электрической трансдукции (преобразования механического стимула в электрическую активность).
3.Сенсоневральная тугоухость, обусловленная патологией на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва, самого слухового нерва — в последние годы выделена в отдельную группу заболеваний, называемых “аудиторная нейропатия”.
Классификация и стадии развития нейросенсорной тугоухости
Приобретённая имеет несколько форм:
Хроническая тугоухость по течению заболевание может быть стабильной, прогрессирующей и флюктуирующей.
В зависимости от стороны поражения нейросенсорная тугоухость бывает двух видов:
По уровню повышения порогов слуха сенсоневральная тугоухость делится по степеням: 1,2,3,4 степень и глухота. В 1997 году Всемирной организацией здравоохранения была утверждена единая классификация степеней тугоухости.
Периферическая нейросенсорная тугоухость, в свою очередь, делится на кохлеарную и ретрокохлеарную.
Виды кохлеарной нейросенсорной тугоухости.
1. Сенсоневральная тугоухость, возникшая вследствие недоразвития или гибели наружных волосковых клеток (перцептивная, или сенсорная тугоухость). Имеется две формы:
2. Сенсоневральная тугоухость, возникшая вследствие изменения гидродинамики внутреннего уха.
3. Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода улитки — нарушение гомеостаза перилимфы.
4. Сенсоневральная тугоухость, возникшая вследствие патологических процессов на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва и самого слухового нерва. Это так называемая аудиторная нейропатия или синдром десинхронизации. Причина может быть в недоразвитии синапсов или в нарушении миелинизации волокон слухового нерва либо пре- и постсинаптические поражения вследствие генетических синдромальных и несиндромальных заболеваний.
В зависимости от уровня нарушения клиническая картина может быть очень разнообразной — от диссоциации нарушений разборчивости речи при незначительном повышении порогов слуха до полной глухоты.
Осложнения нейросенсорной тугоухости
В свете современных представлений об этиологии и патогенезе нейросенсорной тугоухости и возможностей диагностики локализации и уровня поражения слухового анализатора можно сделать вывод, что нейросенсорная тугоухость как таковая не является самостоятельным заболеванием в классическом понимании. Это симптом или осложнение какого-либо врождённого, приобретённого или генетического заболевания, которое вызывает те или иные нарушения в функционировании слухового анализатора.
К осложнениям нейросенсорной тугоухости, особенно у детей, относятся:
У взрослых:
В пожилом возрасте:
Феномен ускоренного нарастания громкости (ФУНГ) — непереносимость громких звуков при значительном снижении слуха (когда человек не слышит, но малейшее усиление чуть выше его порога слышимости вызывает неприятные ощущения) можно также считать осложнением длительной некомпенсированной нейросенсорной тугоухости, особенно это выражено при поражении внутренних волосковых клеток.
Диагностика нейросенсорной тугоухости
Диагноз нейросенсорной тугоухости устанавливается на основании:
Наибольшую диагностическую ценность для установления диагноза нейросенсорной тугоухости имеют данные аудиологических методов исследования, как субъективных, так и объективных.
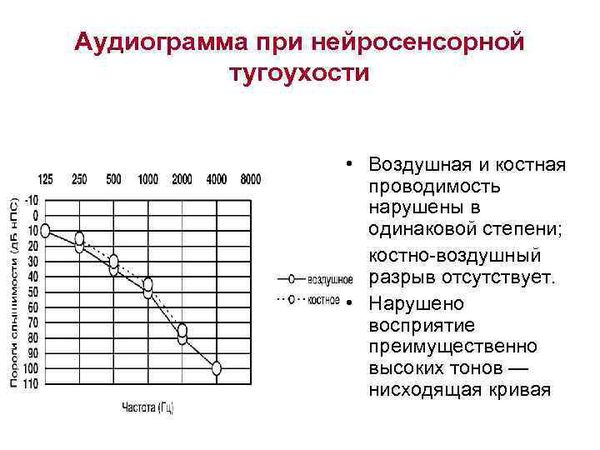
К субъективным методам относятся разные виды аудиометрии: тональная пороговая, игровая тональная пороговая, надпороговая, речевая и др. Аудиометрия проводится на аппарате аудиометр, проверяются пороги слуха по воздушному проведению — через наушники и по костному звукопроведению — через костный вибратор.
По результатам аудиометрии составляется аудиограмма. При нормальном слухе костная и воздушная кривые на аудиограмме идут параллельно. Костная кривая всегда имеет лучшее значение порогов, разница порогов по костной и воздушной кривой не должно превышать 10 дБ.
Далее по графику оценивается характер нарушения слухового восприятия и степень тугоухости (если имеется).
Кондуктивную тугоухость диагностируют, если снижение восприятия звука (или повышение порогов слуха) при проведении аудиометрии выявляется только при проверке воздушного звукопроведения, т. е. только по воздушной кривой, а костная кривая в пределах нормы. В основном это бывает при нарушениях в наружном или среднем ухе.
Если при аудиометрии отмечается повышение порогов слуха и по воздушной, и по костной кривой, то при оценке разности порогов слуха между воздушной и костной кривой делается заключение о наличии нейросенсорной тугоухости или о смешанной форме тугоухости. Нейросенсорная тугоухость характеризуется отсутствием костно-воздушного интервала между костной и воздушной кривой на аудиограмме, или этот интервал не более 10 дБ.
Объективные методы исследования слуха позволяют определить уровень поражения слухового анализатора. К ним относятся импедансометрия, исследование отоакустической эмиссии и др.
Импедансометрия состоит из тимпанометрии, акустической рефлексометрии и объективного теста слуховой трубы:
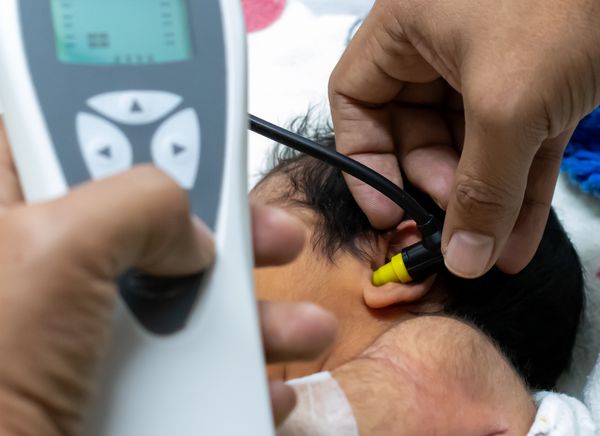
Исследование отоакустической эмиссии (ОАЭ) позволяет судить о функции волосковых клеток улитки. Отоакустическая эмиссия — это акустический ответ, который отражает нормальное функционирование слухового рецептора. Исследование ОАЭ проводится при скрининге новорождённых для выявления подозрения на тугоухость. При нормальном функционировании среднего уха и при нормальном слухе ОАЭ регистрируется. Также ОАЭ может регистрироваться при аудиторных нейропатиях и центральных нарушениях слуха несмотря на то, что фактический слух будет снижен. ОАЭ не регистрируется при периферической (сенсорной) тугоухости и при патологии среднего уха.
Исследование слуховых вызванных потенциалов — подразумевает регистрацию ответов различных структур головного мозга на внешние стимулы. Данное исследование позволяет определить уровень поражения слухового анализатора и порог слухового восприятия мозгом. На голове пациента закрепляются электроды — специальные датчики для записи потенциалов мозга, через наушники подаются звуковые сигналы.
Электрокохлеография — объективный метод исследования слуха, регистрирующий активность улитки, применяется при подозрении на эндолимфатический гидропс.
Мультиспиральная компьютерная томография височных костей — позволяет оценить структуру костной капсулы улитки, врождённые аномалии развития, выявить патологию на уровне внутреннего слухового прохода, перилимфатическую фистулу, аномалии водопровода преддверия и водопровода улитки, дефекты и очаги склероза костной капсулы улитки.
Магнитно-резонансная томография вещества и сосудов головного мозга, в том числе с контрастированием — позволяет обнаружить опухоли и аномалии сосудов, вызывающие нейросенсорную тугоухость, и вовремя устранить причину путём хирургического лечения.
Иммунологическое исследование позволяет определить наличие аутоиммунного компонента в патогенезе нейросенсорной тугоухости.
При необходимости назначается консультация генетика, невролога и других узких специалистов, а также клинический и биохимический анализы крови.
Лечение нейросенсорной тугоухости
При назначении лечения прежде всего оценивают остроту процесса и локализацию нарушений слухового анализатора.
Клинические воздействия при нейросенсорной тугоухости очень разнообразны. Основным тактическим моментом при назначении лечения острой нейросенсорной тугоухости является немедленное, срочное, желательно в течение первых суток от появления жалоб, максимум в течение первых трёх дней, назначение глюкокортикоидной терапии и бетагестина.
Затем на фоне начатой терапии необходимо своевременное установление уровня поражения слухового анализатора и причины острой тугоухости. Для этого проводится очень подробный сбор анамнеза с выявлением сопутствующих заболеваний, которые могли бы вызвать тугоухость или осложнить течение заболевания.
В назначении других медикаментозных средств и способов лечения необходимо учитывать все выявленные факторы и подходить строго индивидуально в каждом конкретном случае заболевания, чтобы не навредить и не усугубить течение заболевания.
Реабилитация при хронической нейросенсорной тугоухости.
Лечение и реабилитация пациентов с синдромом широкого водопровода преддверия [4] [10] .
При воздействии производственного шума для сохранения как можно более длительного периода работоспособности необходима ранняя медикаментозная и социальная реабилитация.
Прогноз. Профилактика
Прогноз для жизни при любой форме тугоухости благоприятный, т. е. от нейросенсорной тугоухости не умирают. Неблагоприятным прогнозом является исход тугоухости в глухоту. Но реабилитации поддаётся любая форма тугоухости, она заключается в подборе слуховых аппаратов: для лучшей разборчивости и ориентации слухопротезирование должно быть бинауральным, т. е. на оба уха.
При глубокой степени тугоухости и глухоте проводится кохлеарная имплантация, при аномалии улитки в настоящее время проводят операцию по стволомозговой имплантации.
При хронической двусторонней тугоухости 3, 4 степени и глухоте назначается инвалидность и разрабатывается индивидуальная программа реабилитации. Инвалид по слуху имеет право один раз в 4 года получить бесплатно слуховые аппараты, один раз в год изготовить индивидуальный вкладыш для слухового аппарата или, при отсутствии противопоказаний, может быть направлен на операцию по кохлеарной или стволомозговой имплантации.
При врождённой наследственной глухоте не все граждане хотят обучать своих детей устной речи и пользоваться слуховыми аппаратами или проводить операции, либо некоторые дети в силу определённых обстоятельств не могут овладеть устной речью. Для таких детей в России имеются бесплатные школы, где учат жестовой речи и обучают также на основе дактильной речи и жестов. В дальнейшем эти люди при общении с гражданами, не владеющими жестовой речью, пользуются услугами сурдопереводчика.
Профилактика
Самой важной профилактикой развития тугоухости является охранительный слуховой режим от излишне громкого бытового шум. К бытовому шуму, который может вызвать повреждение слуха, можно отнести громкую музыку, громкий стереозвук в кинотеатре, в автомобиле и даже музыкальные детские игрушки.
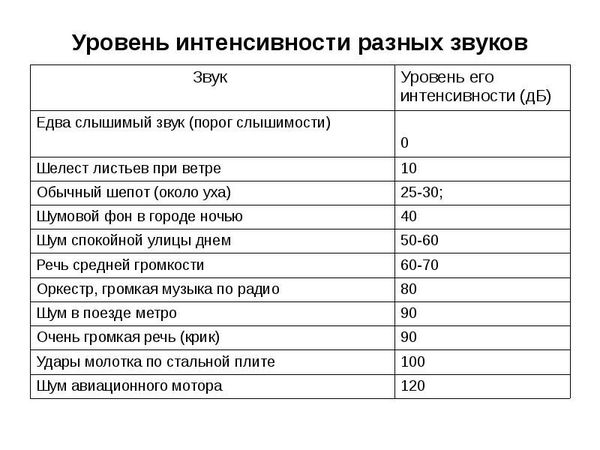
Для здорового человека комфортным является звук интенсивности разговорной речи — это 60-70 дБ, неприятные ощущения вызывает звук в 90 дБ — это интенсивность крика человека.
Ещё со времен Советского Союза и у нас шум на производстве включен в раздел профессиональной вредности, указаны также специальные средства защиты от шума. В России есть закон, запрещающий шуметь после 22:00 ночи, но про ограничение интенсивности шума в быту ничего не сказано. Например, в современных кинотеатрах звук намного превышает допустимые нормы.