проба норна в офтальмологии что это такое
Проба Норна
Одним из таких специальных тестов, является проба Норна. Ее применяют с целью оценки стабильности слезной пленки (СП), когда возникает подозрение на наличие у пациента синдрома сухого глаза.
Выполнение теста
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Стоимость выполнения пробы Норна для определения стабильности слезной пленки в Клинике составляет 500 рублей.
Окончательная стоимость лечения определяется индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Уточнить стоимость той или иной процедуры можно, обратившись по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте, вы также можете ознакомиться с разделом «Цены».
Видео об исследовании
Оценка полученных данных
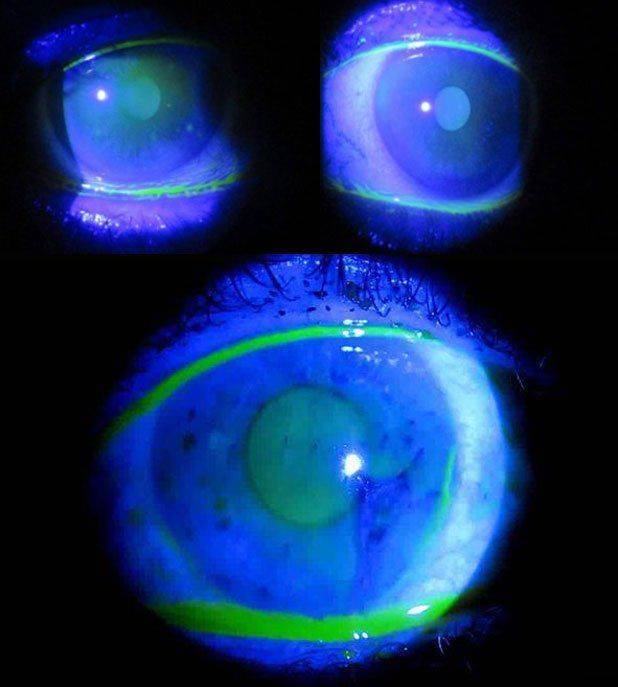
Время разрыва слезной пленки, у здоровых людей, чей возраст составляет 16-35 лет происходит на 21,1 +2.0 секунде после последнего моргательного движения, у людей 60-80 лет, это время составляет 11,6+ 1.9 секунд. Клинически значимое нарушение стабильности слезной пленки диагностируется, когда первый ее разрыв появляется спустя менее 10 секунд после моргания.
Наши преимущества
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно широкий практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря профессионализму врачей и применению современных технологий МГК гарантирует отличный результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», Вам гарантирована быстрая и точная диагностика и эффективное лечение.
Проба Норна
Проба Норна является диагностической методикой, которая определяет стабильность слёзной плёнки глаза человека. Пациенту не нужно готовиться к процедуре, так как она проста и безболезненна. Пациенту закапывают специальные растворы, чаще всего это флуоресцеин, раствор делает цветной слёзную плёнку. Далее офтальмолог сканирует роговицу глаза с целью выявить нарушения плёнки и принять меры по исправлению ситуации.
Проба Норна помогает диагностировать у пациента синдром сухого глаза. Если эту болезнь запустить, то можно столкнуться с серьёзными последствиями, как сильные боли, развитие светобоязни и воспаление роговицы глаза. У слёзной плёнки очень много функций, поэтому она так важна. Прежде всего, она защищает роговицу глаза от соприкосновения с инородными телами. Моргание и движение глазного яблока обеспечивается при помощи слёзной плёнки, которая выступает в роли своеобразной смазки. Ткани роговицы насыщаются воздухом только за счёт слёзной плёнки, также благодаря ей в роговицу не врастают сосуды. Чёткий фокус зрения обеспечивается только при помощи слёзной плёнки, так как она выравнивает роговицу. Когда слёзная плёнка истощается, человек начинает ощущать песок в глазах, сухость, а в самых тяжёлых случаях — сильную боль. При помощи пробы Норна офтальмолог может определить место и время разрыва слёзной плёнки, а также выявить мутации которые успели произойти с момента разрыва.
Показания к проведению пробы Норна
На самом деле, показаний к проведению пробы Норна не так уж и много. Прежде всего, офтальмологи назначают её в том случае, когда подозревают у пациента наличие синдрома сухого глаза. Различные патологии тканей роговицы глаза тоже являются причиной для проведения данной диагностической процедуры. Иногда у человека могут развиться патологии слезной железы или сбои в выделении слёзной жидкости, это происходит в результате применения фармакологических препаратов. Эти сбои и патологии приводят к тому, что у человека развивается синдром сухого глаза, то есть человек ощущает сильную сухость в глазах. В дальнейшем этот синдром может привести к серьёзным изменениям. Человек может плохо воспринимать свет, то есть ему сложно будет пребывать на улице в светлое время суток без солнцезащитных очков, у него начнётся светобоязнь. То же самое может произойти и со снегом, у больного разовьётся снежная слепота. Синдром сухого глаза может развиваться на фоне других заболеваний, например, туберкулёза, поэтому имеет смысл провериться и у других врачей, а не только у офтальмолога. Синдром сухих глаз проявляется в виде воспаления и покраснения глаз, всё сопровождается болью, при первых же симптомах нужно немедленно обратиться к специалисту.
Противопоказания пробы Норна
Существует ряд противопоказаний для проведения пробы Норна. Прежде всего, человек может не переносить препараты, которые офтальмологи используют для окрашивания слёзной плёнки. Поэтому перед тем, как дать согласие на проведение данное процедуры, нужно проконсультироваться с аллергологом. Процедура может оказать далеко не самое хорошее влияние на беременных, им стоит отказаться от этой процедуры вплоть до момента окончания грудного вскармливания, потому что проведение диагностики может сказаться на качестве грудного молока.
Заболевания почек тоже являются противопоказанием к проведению пробы Норна. Если на роговице начали образовываться маленькие язвочки, то нельзя проводить данную диагностику, так как окрашивающий препарат может ухудшить состояние тканей роговицы. Если пациент страдает от бронхиальной астмы, то процедура ему тоже противопоказана. На конъюнктивальном мешке могут образовываться свищи, их состояние можно ухудшить, если закапать в глаза окрашивающую жидкость. Стоит обратить особое внимание на то, что детям данная процедура строго противопоказана, делать её можно только взрослым людям.
Методика проведения пробы Норна
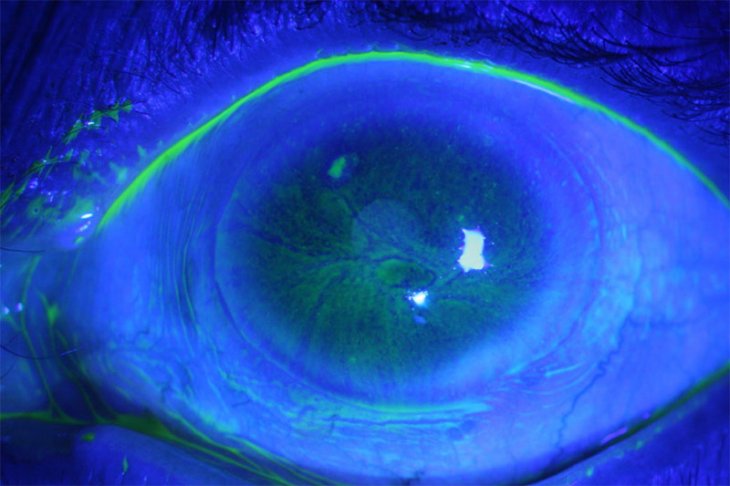
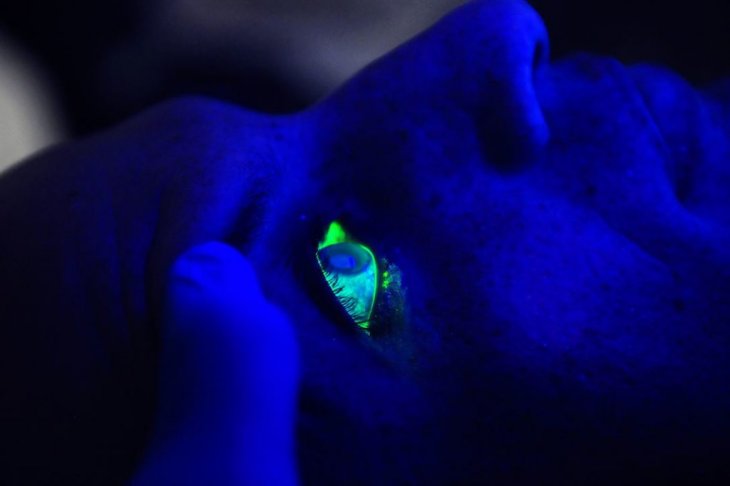
Для проведения пробы Норна пациенту нужно опустить взгляд вниз так, чтобы нижнее веко можно было оттянуть. В глаз закапывается раствор натриевой соли, который и окрашивает слёзную плёнку. Есть альтернативные методы окрашивания, например использование специальных полосок, которые специалист помещает под нижним веком. Через несколько секунд слёзная оболочка глаза станет желтоватого оттенка. Для следующего этапа диагностики пациент должен стараться не закрывать глаза как можно дольше, чтобы врач мог при помощи специальной щелевой лампы исследовать слёзную оболочку и ткани роговицы глаза. Специалист сможет быстрее закончить своё дело, если пациент будет как можно реже моргать.
Слёзная плёнка изучается не только при помощи лампы, но и при помощи окуляров. Офтальмолог должен зафиксировать момент, когда начнёт разрываться слёзная плёнка. Далее измеряется время полного разрыва плёнки. Отсчёт начинается, когда на поверхности оболочки появляется первая трещина. Обычно процедура не ограничивается одним замером времени. Всё повторяется не менее двух раз. Только тогда можно максимально точно и объективно оценить среднестатистическое значение результатов.
Расшифровка результатов пробы Норна
Расшифровка результатов заключается в следующем. При проведении пробы Норна офтальмолог должен зафиксировать время разрыва слёзной плёнки глаза человека. После нескольких значений высчитывается среднестатистическое время. Для разных возрастных категорий нормальные показания разные, поэтому специалисты должны исходить из возрастных норм при постановке диагноза пациенту. Если человеку от 16 до 35 лет, то полный разрыв слёзной оболочки глаза человека должен происходить не менее, чем за 21 секунду. это совершенно нормальный показатель. Стоит отметить, что в это время нельзя моргать. Чем старше человек, тем меньше оптимальное значение времени. Если человек входит в возрастную категорию от 60 до 80 лет, то в нормальном состоянии слёзная оболочка должна разрываться за 11 секунд.
Если врач зафиксировал среднее значение времени, равное 10 секундам, то стоит поволноваться, так как это значение считается аномальным. Если время разрыва слёзной оболочки глаза человека составляет всего 10 секунд и менее, то специалист без сомнений может поставить диагноз синдром сухого глаза. На следующем этапе специалист уже должен определить причину возникновения такого заболевания, а также продумать способ его лечения.
Терапия при синдроме сухого глаза может быть разнообразной, но в подавляющем большинстве случаев назначают синдром закапывание увлажняющих капель, которые имитируют слёзную жидкость. В период лечения пациенту лучше отказаться от использования гаджета. Если работа пациента связана с использованием гаджетов, то специалисты советуют каждый час делать перерыв и делать специальные упражнения для расслабления глаз. Чтобы предотвратить возникновение синдрома сухого глаза нужно пить как можно больше жидкости, особенно в отопительный сезон.
Исследования слезного аппарата: тест Ширмера и проба Норна
Попробуйте спросить ребенка о том, что такое слеза. Скорее всего, вы выясните, что «слеза – это просто когда мы плачем». Между тем, не всякий взрослый знает: слеза – это далеко не «просто» и, кроме того, слезы в глазах присутствуют всегда, а не только во время плача.
Слезный аппарат человека представляет собой крохотную ирригационно-дренажную систему. В очень ограниченном объеме около передней части глазного яблока слезная жидкость должна как-то производиться, выполнять свои функции и отводиться по неким дренажным путям. Попробуем разобраться, как это происходит.
Анатомические отделы слезного аппарата и клинические методы оценки их функционального состояния
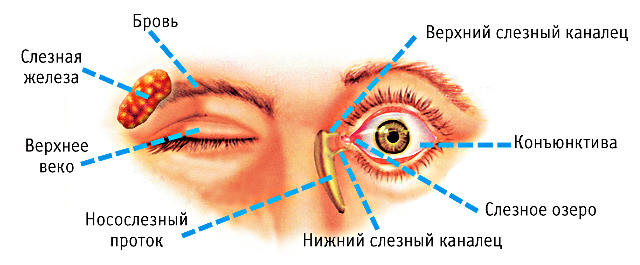
Различают два основных структурных элемента: слезопродуцирующий и слезоотводящий. Со школьной скамьи мы помним, что «слезы вырабатываются слезной железой», однако это знание является неполным и недостаточным. Дело в том, что состав слезной жидкости весьма сложен и должен быть четко сбалансирован, поскольку она выполняет ряд трудносовместимых функций одновременно: смачивание передней поверхности глазного яблока (что особенно важно для прозрачной роговицы, которая иначе опасно пересыхала бы при взаимодействии с кислородом воздуха), асептическое удаление попавших частиц, минимизация трения при движениях глазного яблока и, вместе с тем, предохранение тканей от переувлажнения и «закисания».
Поэтому в состав слезы входят не только собственно жидкие фракции, но и маслянисто-слизистые, гидрофобные, и за их секрецию отвечают раздельные структурные части слезопродуцирующего отдела. Помимо основной слезной железы, расположенной над глазом со стороны виска, существуют также дополнительные липидные и муциновые железки конъюнктивы, устья которых выходят на внутреннюю, прилегающую к глазу поверхность век.
Смешивание и равномерное распределение различных фракций слезной жидкости по поверхности глазного яблока происходит при моргании, обеспечивая постоянное обновление тонкой, но при этом многослойной слезной пленки, – которая и защищает роговицу, склеру, конъюнктиву от описанных выше проблем. Учитывая подвижность глазного яблока и ненадежность поверхностного натяжения, обновляться пленка должна достаточно часто: в противном случае в ней появляются разрывы (на этих участках ткань высыхает быстрее) и, кроме того, сама пленка быстро испаряется. Поэтому не стоит подавлять естественный мигательный рефлекс и вчитываться в эти строки, как говорится, немигающим взором – не случайно любая система глазной гимнастики для людей, постоянно работающих с компьютером, обязательно предусматривает перерывы с интенсивным морганием.
Уступив место новой порции, отработанная слезная жидкость должна, конечно, куда-то деваться, иначе человек плакал бы сутками напролет. На внутренней стенке века, у переносицы, расположены дренажные входы слезных канальцев, куда и стекает избыточная влага. Попадая в т.н. слезный мешок, через носослезный проток жидкость выводится в назальную полость, где используется для дополнительного смачивания слизистой оболочки носа.
Способы определения показателей общей слезопродукции (тест Ширмера) и стабильности прероговичной слезной пленки (проба Норна)
Тест Ширмера практикуется уже более ста лет. Единственная оснастка, необходимая для такого исследования – узкая полоска хорошо впитывающей бумаги. В современной офтальмологии, разумеется, в этом качестве используется не тетрадная «промокашка», а специально разработанный и выпускаемый промышленным способом асептический материал. Проба заключается в том, что между глазом и нижним веком помещают (ближе к виску) пятимиллимитровый край впитывающей полоски, согнутый под углом около 45 градусов. Место сгиба располагается на краю века, при этом контакта бумаги с роговицей быть не должно. Все, что требуется от пациента – посидеть пять минут с закрытыми глазами. По истечении этого времени полоску извлекают и быстро, – учитывая продолжающееся пропитывание, – измеряют длину уже увлажненного отрезка. Если он короче 15 миллиметров, секреция слезной жидкости недостаточна.
Проба Норна исторически моложе (она была предложена в 1969 г) и несколько сложнее. Используется специальное подсвечивающее вещество, – флюоресцин натрия, – слабый раствор которого закапывают, оттянув нижнее веко, в лимбальную зону. После этого пациенту следует моргнуть, а в дальнейшем воздержаться от моргания усилием воли. В качестве диагностического инструмента применяется щелевая лампа (аппарат, широко используемый для рефрактометрии – диагностики преломляющих свойств глазных сред). В данном случае в систему подсветки помещается кобальтовый фильтр, улучшающий визуализацию флюоресцина. Пациент смотрит в окуляры прибора, пока вертикально-плоский световой поток, направляемый поворотным зеркалом, проходит по поверхности роговой оболочки. Методика позволяет врачу увидеть разрывы в слезной пленке и зафиксировать время их появления. Для обеспечения и поддержания необходимого глазу водного режима пленка после каждого мигательного акта должна оставаться целостной не менее 10 секунд.
Оценка функционального состояния слезоотводящих путей
Дренирование (отвод) слезной жидкости – не менее важный процесс, чем ее секреция. Стандартом содержательной и достаточно достоверной диагностики слезоотводящих путей служат т.н. цветные пробы и, по показаниям, прямое зондирование слезных канальцев.
Цветная проба Веста также относится к традиционным и испытанным диагностическим приемам: через два года она отметит столетний юбилей. Как и в предыдущем методе, для ее проведения необходим раствор флюоресцина натрия, но в несколько большей, двупроцентной концентрации. Закапав раствор, пациента просят наклонить голову книзу на период, общая продолжительность которого может составить 20 мин и более. При нормальном функциональном статусе слезоотводящих путей окрашивающее вещество должно оказаться в носу в первые же пять минут от закапывания (проба положительна). Если этот интервал составляет от 6 до 20 мин, реакция на пробу признается замедленной и, наконец, если флюоресцин не появляется в назальной полости по истечении 20 мин, проба считается отрицательной и свидетельствует о закупорке слезоотводящего тракта.
При положительном результате продолжать исследование проходимости нет смысла. Если же дренирование чем-то затруднено или вовсе блокировано (отрицательная слезно-носовая проба), необходима дополнительная уточняющая диагностика.
Прежде всего, в глаз закапывается анестестик, чтобы исключить дискомфортные ощущения при дальнейших манипуляциях. Алгоритм их таков:
— оценка проходимости слезных канальцев осуществляется с помощью тонкого зонда, который вводится со всеми мерами предосторожности (во избежание травматизации); при анатомической норме зонд должен свободно проникать в слезный мешок вплоть до касания примыкающей костной стенки;
— через нижнюю слезную точку шприцем (с затупленной канюлей вместо иглы) вводят дезинфицирующий раствор фурацилина, или же просто стерильный физраствор. После этого пациент снова должен опустить голову, подставив под подбородок специальную емкость. Ключевое значение имеет путь и характер истечения промывающего жидкости: эвакуируется ли она через нос свободно, выходит редкими каплями либо вообще истекает тем же путем, каким была введена (в некоторых случаях жидкость выходит из другой, верхней слезной точки);
— иногда целесообразно провести дополнительную пробу Поляка, – т.н. «насосную», – которая также служит для диагностики проходимости слезного тракта. Закапывают 3% раствор колларгола (этот препарат-краситель содержит также серебро, известное своими антисептическими свойствами) и выжидают две минуты. Затем конъюнктиву нижнего века тампонируют насухо ватным шариком и сразу после этого надавливают пальцем на зону слезного мешка (создавая давление подобно насосному, что и дало название пробе). При нормальной проходимости канальцев окрашенный колларгол должен извергнуться небольшим фонтанчиком из нижней слезной точки – такой результат считается положительным. Любой другой вариант (жидкость истекает вяло, появляется лишь микроскопическое ее количество или в слезной точке вообще ничего не происходит) свидетельствует о нарушенной или блокированной проходимости и признается отрицательным.
Проба Норна
Проба Норна является способом исследования стабильности прероговичной слезной пленки. Очень часто данный тест проводится в офтальмологии для диагностики такого недуга, как синдром сухого глаза. При нем наблюдается повреждение поверхностных структур (в результате нарушения стабильности слезной пленки). Такое заболевание характеризуется быстрым испарением слезы.
Методика проведения
Проба (тест) Нора осуществляется следующим образом:
Интерпретация результатов
После того как тест завершен, специалист изучает полученные результаты. Проведенные многочисленные исследования позволяют выделить нормальное время разрыва поверхности в зависимости от возраста пациента.
Врач может сделать заключение о наличии нарушения стабильности слезной пленки, если прорыв произошел меньше, чем за 10 секунд после последнего моргания.
Стоимость обследования
Проведение исследования выполняется в офтальмологических клиниках. Тест проводится, как правило, квалифицированными и опытными специалистами. Стоимость подобной услуги весьма приемлема для граждан. В среднем по Москве и Санкт-Петербургу цена составляет от 300 до 560 рублей.
Исследования слезного аппарата: тест Ширмера и проба Норна
Попробуйте спросить ребенка о том, что такое слеза. Скорее всего, вы выясните, что «слеза – это просто когда мы плачем». Между тем, не всякий взрослый знает: слеза – это далеко не «просто» и, кроме того, слезы в глазах присутствуют всегда, а не только во время плача.
Слезный аппарат человека представляет собой крохотную ирригационно-дренажную систему. В очень ограниченном объеме около передней части глазного яблока слезная жидкость должна как-то производиться, выполнять свои функции и отводиться по неким дренажным путям. Попробуем разобраться, как это происходит.
Анатомические отделы слезного аппарата и клинические методы оценки их функционального состояния
Различают два основных структурных элемента: слезопродуцирующий и слезоотводящий. Со школьной скамьи мы помним, что «слезы вырабатываются слезной железой», однако это знание является неполным и недостаточным. Дело в том, что состав слезной жидкости весьма сложен и должен быть четко сбалансирован, поскольку она выполняет ряд трудносовместимых функций одновременно: смачивание передней поверхности глазного яблока (что особенно важно для прозрачной роговицы, которая иначе опасно пересыхала бы при взаимодействии с кислородом воздуха), асептическое удаление попавших частиц, минимизация трения при движениях глазного яблока и, вместе с тем, предохранение тканей от переувлажнения и «закисания».
Поэтому в состав слезы входят не только собственно жидкие фракции, но и маслянисто-слизистые, гидрофобные, и за их секрецию отвечают раздельные структурные части слезопродуцирующего отдела. Помимо основной слезной железы, расположенной над глазом со стороны виска, существуют также дополнительные липидные и муциновые железки конъюнктивы, устья которых выходят на внутреннюю, прилегающую к глазу поверхность век.
Смешивание и равномерное распределение различных фракций слезной жидкости по поверхности глазного яблока происходит при моргании, обеспечивая постоянное обновление тонкой, но при этом многослойной слезной пленки, – которая и защищает роговицу, склеру, конъюнктиву от описанных выше проблем. Учитывая подвижность глазного яблока и ненадежность поверхностного натяжения, обновляться пленка должна достаточно часто: в противном случае в ней появляются разрывы (на этих участках ткань высыхает быстрее) и, кроме того, сама пленка быстро испаряется. Поэтому не стоит подавлять естественный мигательный рефлекс и вчитываться в эти строки, как говорится, немигающим взором – не случайно любая система глазной гимнастики для людей, постоянно работающих с компьютером, обязательно предусматривает перерывы с интенсивным морганием.
Уступив место новой порции, отработанная слезная жидкость должна, конечно, куда-то деваться, иначе человек плакал бы сутками напролет. На внутренней стенке века, у переносицы, расположены дренажные входы слезных канальцев, куда и стекает избыточная влага. Попадая в т.н. слезный мешок, через носослезный проток жидкость выводится в назальную полость, где используется для дополнительного смачивания слизистой оболочки носа.
Способы определения показателей общей слезопродукции (тест Ширмера) и стабильности прероговичной слезной пленки (проба Норна)
Тест Ширмера практикуется уже более ста лет. Единственная оснастка, необходимая для такого исследования – узкая полоска хорошо впитывающей бумаги. В современной офтальмологии, разумеется, в этом качестве используется не тетрадная «промокашка», а специально разработанный и выпускаемый промышленным способом асептический материал. Проба заключается в том, что между глазом и нижним веком помещают (ближе к виску) пятимиллимитровый край впитывающей полоски, согнутый под углом около 45 градусов. Место сгиба располагается на краю века, при этом контакта бумаги с роговицей быть не должно. Все, что требуется от пациента – посидеть пять минут с закрытыми глазами. По истечении этого времени полоску извлекают и быстро, – учитывая продолжающееся пропитывание, – измеряют длину уже увлажненного отрезка. Если он короче 15 миллиметров, секреция слезной жидкости недостаточна.
Проба Норна исторически моложе (она была предложена в 1969 г) и несколько сложнее. Используется специальное подсвечивающее вещество, – флюоресцин натрия, – слабый раствор которого закапывают, оттянув нижнее веко, в лимбальную зону. После этого пациенту следует моргнуть, а в дальнейшем воздержаться от моргания усилием воли. В качестве диагностического инструмента применяется щелевая лампа (аппарат, широко используемый для рефрактометрии – диагностики преломляющих свойств глазных сред). В данном случае в систему подсветки помещается кобальтовый фильтр, улучшающий визуализацию флюоресцина. Пациент смотрит в окуляры прибора, пока вертикально-плоский световой поток, направляемый поворотным зеркалом, проходит по поверхности роговой оболочки. Методика позволяет врачу увидеть разрывы в слезной пленке и зафиксировать время их появления. Для обеспечения и поддержания необходимого глазу водного режима пленка после каждого мигательного акта должна оставаться целостной не менее 10 секунд.
Оценка функционального состояния слезоотводящих путей
Дренирование (отвод) слезной жидкости – не менее важный процесс, чем ее секреция. Стандартом содержательной и достаточно достоверной диагностики слезоотводящих путей служат т.н. цветные пробы и, по показаниям, прямое зондирование слезных канальцев.
Цветная проба Веста также относится к традиционным и испытанным диагностическим приемам: через два года она отметит столетний юбилей. Как и в предыдущем методе, для ее проведения необходим раствор флюоресцина натрия, но в несколько большей, двупроцентной концентрации. Закапав раствор, пациента просят наклонить голову книзу на период, общая продолжительность которого может составить 20 мин и более. При нормальном функциональном статусе слезоотводящих путей окрашивающее вещество должно оказаться в носу в первые же пять минут от закапывания (проба положительна). Если этот интервал составляет от 6 до 20 мин, реакция на пробу признается замедленной и, наконец, если флюоресцин не появляется в назальной полости по истечении 20 мин, проба считается отрицательной и свидетельствует о закупорке слезоотводящего тракта.
При положительном результате продолжать исследование проходимости нет смысла. Если же дренирование чем-то затруднено или вовсе блокировано (отрицательная слезно-носовая проба), необходима дополнительная уточняющая диагностика.
Прежде всего, в глаз закапывается анестестик, чтобы исключить дискомфортные ощущения при дальнейших манипуляциях. Алгоритм их таков:
— оценка проходимости слезных канальцев осуществляется с помощью тонкого зонда, который вводится со всеми мерами предосторожности (во избежание травматизации); при анатомической норме зонд должен свободно проникать в слезный мешок вплоть до касания примыкающей костной стенки;
— через нижнюю слезную точку шприцем (с затупленной канюлей вместо иглы) вводят дезинфицирующий раствор фурацилина, или же просто стерильный физраствор. После этого пациент снова должен опустить голову, подставив под подбородок специальную емкость. Ключевое значение имеет путь и характер истечения промывающего жидкости: эвакуируется ли она через нос свободно, выходит редкими каплями либо вообще истекает тем же путем, каким была введена (в некоторых случаях жидкость выходит из другой, верхней слезной точки);
— иногда целесообразно провести дополнительную пробу Поляка, – т.н. «насосную», – которая также служит для диагностики проходимости слезного тракта. Закапывают 3% раствор колларгола (этот препарат-краситель содержит также серебро, известное своими антисептическими свойствами) и выжидают две минуты. Затем конъюнктиву нижнего века тампонируют насухо ватным шариком и сразу после этого надавливают пальцем на зону слезного мешка (создавая давление подобно насосному, что и дало название пробе). При нормальной проходимости канальцев окрашенный колларгол должен извергнуться небольшим фонтанчиком из нижней слезной точки – такой результат считается положительным. Любой другой вариант (жидкость истекает вяло, появляется лишь микроскопическое ее количество или в слезной точке вообще ничего не происходит) свидетельствует о нарушенной или блокированной проходимости и признается отрицательным.