почему хирургическая шейка так называется
Ложный сустав после перелома
Нередко в результате тяжелых повреждений или ошибок в лечении переломы срастаются со смещением или не срастаются вовсе
Мы предлагаем качественное лечение в следующих случаях:
Что такое замедленное сращение, ложный сустав и дефект кости?
Существуют средние сроки сращения костей после переломов:
| Локализация перелома | Средний срок сращения |
|---|---|
| Шейка плечевой кости | 1-1,5 мес. |
| Диафиз плечевой кости | 2-3 мес. |
| Кости предплечья | 2,5-3,5 мес. |
| Верхняя треть бедренной кости | 2-2,5 мес. |
| Диафиз бедренной кости | 3-4 мес. |
| Нижняя треть бедренной кости | 2-2,5 мес. |
| Мыщелки большеберцовой кости | 1,5-2 мес. |
| Диафиз большеберцовой кости | 3-5 мес. |
| Внутренняя лодыжка | 2-3 мес. |
| Наружная лодыжка | 1-1,5 мес. |
Какие бывают ложные суставы?
На практике выделяют два вида ложных суставов:
Чего следует избегать при выборе метода хирургического лечения ложных суставов?
Наиболее распространенной ошибкой при лечении ложных суставов является использование костной пластики костными фрагментами, взятыми из различных участков тела. Как правило, берут трансплантаты из крыла подвздошной кости или используют малоберцовую кость. В ограниченных случаях эта методика оказывается эффективной. Однако очень часто перелом не срастается, а в зоне операции развивается нагноение. Это приводит к развитию остеомиелита, образованию протяженных дефектов кости. Такие осложнения лечить еще труднее.
Поэтому, прежде, чем дать свое согласие на подобный вид лечения, мы рекомендуем рассмотреть другие, более щадящие, физиологичные и, в итоге, более эффективные методы лечения ложных суставов.
хирургическая шейка
Смотреть что такое «хирургическая шейка» в других словарях:
Шейка Плеча Хирургическая (Surgical Neck) — суженный участок диафиза плечевой кости, расположенный между головкой плечевой кости и ее телом. В этом месте плечевой кости часто возникают переломы. Источник: Медицинский словарь … Медицинские термины
ШЕЙКА ПЛЕЧА ХИРУРГИЧЕСКАЯ — (surgical neck) суженный участок диафиза плечевой кости, расположенный между головкой плечевой кости и ее телом. В этом месте плечевой кости часто возникают переломы … Толковый словарь по медицине
Скелет свободной части верхней конечности — (pars libera membri superioris) состоит из плечевой кости (humerus), лучевой (radius) и локтевой (ulna) костей предплечья и костей кисти (кости запястья, пястные кости и фаланги пальцев). Плечевая кость (рис. 25) длинная трубчатая кость; ее… … Атлас анатомии человека
Кости верхней конечности — … Атлас анатомии человека
Плечевая кость — Плечевая кость, humerus, длинная кость. В ней различают тело и два эпифиза верхний проксимальный и нижний дистальный. Тело плечевой кости, corpus humeri, в верхнем отделе округлое, а в нижнем трехгранное. В нижнем отделе тела различают заднюю… … Атлас анатомии человека
Большой бугорок — (tuberculum majus) Большой бугорок (tuberculum majus) Плечевая кость А — вид спереди; Б — вид сзади: 1 — головка плечевой кости; 2 — большой бугорок; 3 — межбугорковая борозда; 4 — малый бугорок; 5 —… … Атлас анатомии человека
Малый бугорок — (tuberculum minus) Малый бугорок (tuberculum minus) Плечевая кость А — вид спереди; Б — вид сзади: 1 — головка плечевой кости; 2 — большой бугорок; 3 — межб … Атлас анатомии человека
Плечевая кость (humerus) — А вид спереди; Б вид сзади. А: большой бугорок; анатомическая шейка; головка плечевой кости; малый бугорок; межбугорковая борозда; гребень малого бугорка; гребень большого бугорка; дельтовидная бугристость; тело плечевой кости; передне медиальная … Атлас анатомии человека
Плечевая кость — Верхняя конечност … Википедия
кость плечевая — (humerus) длинная трубчатая кость, имеющая тело (диафиз) и два конца верхний (проксимальный) и нижний (дистальный) эпифизы. В области проксимального конца имеется головка с обширной суставной поверхностью для сочленения с лопаткой.… … Словарь терминов и понятий по анатомии человека
Плечо — I Плечо (brachium) проксимальный сегмент верхней конечности. Его верхней границей является круговая линия, проведенная на уровне нижних краев большой грудной мышцы и широчайшей мышцей спины, нижняя проходит по круговой линии на 5 6 см выше… … Медицинская энциклопедия
Удаление металлоконструкций после остеосинтеза
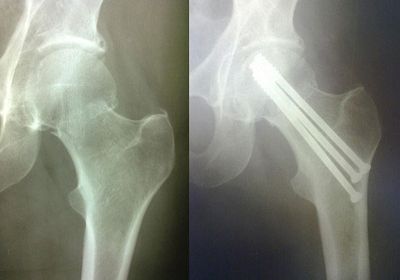
Почему приходится удалять металлоконструкции после перелома?
Нередко случаются осложнения после проведения подобных операций, в результате фиксаторы приходится удалять раньше запланированного срока.
На принятие решения об удалении металлоконструкции влияют многие факторы: с каждым годом появляется все больше производителей фиксаторов и каждый использует новые технологии, виды сплавов и формы фиксаторов. Кроме того, обращаясь за операцией по лечению перелома в одной клинике, пациент может поехать удалять металлоконструкцию уже в другую. Поэтому многим врачам достаточно сложно принять решение о необходимости удаления имплантатов.
Показания к удалению фиксаторов
заживление перелома после остеосинтеза;
низкое качество металла изделия;
ограничение подвижности сустава, рядом с которым расположена пластина;
повреждение фиксатора или смещение с места установки;
желание удалить послеоперационный рубец;
занятие спортом с большими физическими нагрузками – наличие импланта может привести к повторному перелому;
установление пластины ребёнку или подростку – её наличие будет мешать нормальному росту кости;
наличие остеопороза – имплант на нижней конечности увеличивает риск повторного перелома;
инфицирование глубоких тканей;
склонность пациента к аллергическим реакциям на определенный вид сплавов или металл;
нагноение в месте операционной раны;
удаление – как один из этапов лечения.
Какие есть противопоказания к удалению?
фиксатор расположен в такой анатомической зоне тела, что повторная операция может привести к серьезному травмированию. Это касается области таза, передней зоны позвоночника, плечевой области;
перелом бедра у людей в пожилом возрасте. Особенно, если пациент страдает остеопорозом. У таких пациентов высокая вероятность повторного перелома бедра после удаления фиксаторов достигает 70%.
Как проводится операция?
Такое хирургическое вмешательство проводится в плановом порядке после проведения диагностических исследований (рентгена и компьютерной томографии). Рекомендуется извлекать пластины через 12 месяцев, когда сформировалась полноценная костная мозоль, а место перелома упрочнилось. Экстренно операция может проводиться только для миграции винтов во внутренние органы, что часто происходит при фиксации головки плечевой кости.
Операция проводится под общим наркозом. Разрез выполняется по первичному рубцу. Сложности в проведении процедуры могут возникнуть из-за использования некачественных материалов при изготовлении металлоконструкции и винтов.
Как проходит процедура по снятию металлоконструкций?
Удаление спиц происходит под местным обезболиванием, путем скусывания и выкручивания стержней. Пластины удаляют под общей анестезией. Врач рассекает кожу в том же месте, что и во время первой операции. Выкручивает винты и снимает пластины.
Как проходит период реабилитации?
Восстановление после снятия пластин протекает легче, чем после их установки. Пациенту нужно около 2-х недель побыть в больнице, пока не окрепнет послеоперационный рубец. Также потребуется на время отказаться от нагрузок. Врач может назначить физиотерапевтические процедуры, массаж, комплекс лечебной гимнастики.
Удаления металлоконструкции ключицы
Снятие пластины с ключицы – это логическое завершение восстановления после перелома. Благодаря наличию металлоконструкций, больше пациентам не нужно носить гипсовые повязки и неудобные деревянные шины. Важно вынимать металлическую деталь вовремя. Делать это лучше в том же медучреждении, где проводилось хирургическое вмешательство.
Если вовремя не удалить пластину, пациент рискует получить артроз в суставной области, костные разрастания – остеофиты, повреждение мускульных волокон костными наростами.
Удаление металлоконструкции позвоночника
Операции на позвоночнике с применением металлоконструкций назначаются в крайних случаях, когда консервативное лечение не дает желаемого результата. Только в единичных случаях требуется удаление металлоконструкции из-за необходимости проведения повторной операции на зафиксированном позвоночно-двигательном сегменте или при возникновении непредвиденных осложнений.
Существует 2 основные техники фиксации позвоночника: жесткая и динамическая фиксация. В первом случае используемые металлоконструкции обеспечивают полную обездвиженность нестабильных позвонков. Единственный недостаток таких систем в том, что физические возможности пациента ограничиваются самими имплантатами.
Динамические системы фиксации стоят дороже и требуют большего профессионализма хирурга.
Цена удаления металлоконструкций в Красноярске
В частной клинике «Медюнион» выполняют диагностику и операцию по удалению металлоконструкций. Стоимость процедуры от 26000 руб. Чтобы записаться на прием к врачу-хирургу, позвоните по номеру +7 (391) 202-95-54 или оставьте заявку в онлайн-форме.
Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Швы после родов: материалы и технологии
Швы после родов: материалы и технологии
Роды – сложный физиологический процесс, затрагивающий множество групп мышц, тканей, органов. Для женщины родовая деятельность связана со значительными физическими нагрузками и, к сожалению, не всегда проходит без нежелательных последствий. Чаще всего акушеры сталкивают с разрывами тканей, которые требуют немедленного и эффективного ушивания.
Для наложения швов применяют два типа материалов:
Шов может быть непрерывным, зафиксированным только в начале и в конце разреза, или состоять из отдельных частей, каждая из которых закреплена узлом.
Швы на шейке матки и во влагалище
После родов женщина сразу подвергается осмотру. Если у нее есть повреждения, разрывы моментально ушиваются с помощью натуральных или полусинтетических нитей, которые через несколько дней после операции самостоятельно рассасываются.
Как правило, во время процедуры на шейке матке врачу не требуется проводить дополнительную анестезию – чувствительность тканей матки крайне низка, и пациентка не испытывает боли. При обработке разрывов тканей влагалища применяется местная анестезия или с крайних случаях делается инъекция для общего кратковременного наркоза.
В течение восстановительного периода швы на шейке матки не доставляют беспокойства, при повреждении влагалища женщина испытывает некоторую болезненность, которая проходит через несколько дней. Специальный уход за швами и областью их наложения не требуется.
Швы на промежности
Наложение швов в промежности необходимо при ее повреждении или искусственном рассечении во время родовой деятельности. Нарушения целостности тканей в этом случае могут иметь различную степень тяжести и затрагивать:
При большом иске разрыва специалист выполняет рассечение промежности, что впоследствии облегчит срастание тканей и реабилитацию, а также упростит наложение швов. Есть две методики восстановления промежности после родов.
Заживление тканей при повреждении промежности проходит сложнее и дольше, чем при разрыве шейки матки или влагалища. Чтобы облегчить состояние женщины и ускорить процесс, необходимо обеспечить хотя бы относительный покой и эффективную защиту от болезнетворной микрофлоры.
Для этого женщина должна придерживаться щадящего двигательного режима и неукоснительно соблюдать правила гигиены. В течение 10 дней роженице нельзя сидеть, есть ограничения в диете. Швы снимают через 6–7 дней после наложения в условиях родильного дома или в консультации.
Швы после кесарева сечения
Если женщине выполняется кесарево сечение, нарушенной оказывается не только матка, но и множество слоев мягких тканей, которые после операции следует восстановить.
В зависимости от используемой методики кесарева сечения разрез на метке может быть продольным или поперечным. Ткани соединяют с помощью полусинтетических нитей, которые исчезают через 70–120 суток после операции. Этого времени достаточно для восстановления целостности матки. Для сращивания тканей применяют однорядный или двухрядный непрерывный шов или накладывают несколько отдельных швов.
Сегодня се чаще рассечение матки сопровождается наложением на края разреза специальных, рассасывающихся скобок. Такой прием снижает риски при операции и упрощает последующую обработку раны. После ушивания матки, переходят к восстановлению мышц, сухожилий, брюшного покрова и подкожной жировой клетчатки. Процедура выполняется рассасывающимся материалом.
Выбор способа восстановления кожных покровов зависит от того, какой из трех методов кесарева сечения применен на практике. Сегодня медиками используется:
Первые дни после операции пациентке можно и нужно двигаться, при этом она должна получать необходимое обезболивание. Полезно ношение бандажа, который не даст швам разойтись, а тканям изменить сое положение. Уход за швами заключается в их обработке антисептическими средствами и ношении стерильной, плотно прилегающей к коже повязки. Через 6–7 дней, как правило, швы внимают, а роженицу выписывают. В домашних условиях ей необходимо соблюдать гигиену и оберегать шов от давления и грубых механических воздействий.

